La erupción dental es un motivo de frecuentes consultas tanto a pediatras como a odontoestomatólogos de Atención Primaria de Salud. Es importante saber de qué hablamos y cómo tratarla para evitar complicaciones.
Uno de los principales problemas estéticos dentro del campo de la odontología, que más preocupa a muchos de nuestros pacientes es la sonrisa gingival o el hecho de enseñar en exceso la encía al sonreír. Este problema viene acompañado de la sensación de tener unos dientes más pequeños de lo habitual, complejo en la sonrisa etc.
Para entender de qué trata el proceso biológico de la erupción pasiva alterada hay que conocer cómo funciona la erupción dental. Se trata del periodo de tiempo en que el diente emerge a través de la encía. Es el procedimiento que todos conocemos que básicamente consiste en la aparición del diente en la boca a través de la encía. Se trata del periodo de tiempo en que poco a poco y de manera progresiva el diente va erupcionando y se va colocando, alejándose de la encía.
Durante esta etapa de la erupción, el diente va “creciendo” y va quedando cada vez más expuesto hasta que completa su erupción total, quedando únicamente dentro de la encía la raíz del propio diente. Hay casos, en que la segunda etapa de la erupción dental, es decir, la etapa de la erupción pasiva, no se completa con normalidad, dando lugar al fenómeno conocido como erupción pasiva alterada (EPA).
Como es sabido, el diente se forma a partir de tejidos ectodérmicos (la lámina dental) y mesodérmicos (los tejidos de soporte). El desarrollo de los dientes del bebé comienza desde el momento de la concepción. Cuando el bebé nace, ya se han formado dentro de sus maxilares los dientes que poco a poco comenzarán a aparecer. En total, el bebé ya tiene escondido debajo de la encía, 20 dientes de leche que erupcionarán progresivamente.
La erupción es un fenómeno biológico que tiene unos márgenes temporales muy amplios dentro de la normalidad. Por otra parte, y como ya se ha apuntado, es habitual observar cómo niños que siendo lactantes tuvieron una erupción posterior a lo habitual -pero sin ser patológica- conservan ese retraso aparente en la erupción de la dentición definitiva.
Así, no es de extrañar que, por ejemplo, en un niño que tuviera su primer diente temporal -el incisivo central inferior- a los siete u ocho meses en lugar de los seis, veamos iniciar el recambio de los homólogos definitivos a los siete años en lugar de a los seis.
La cronopatología de la erupción puede obedecer a factores sistémicos o locales, afectar a la dentición temporal o a la definitiva y ser por adelanto o retraso. La erupción precoz localizada se limita a los centrales inferiores, pudiendo ser dientes connatales, si ya están presentes en el momento del nacimiento del niño o neonatales si el diente erupciona en las primeras semanas de vida.
Estos dientes pueden crear un problema local de erosión en la lengua del lactante y en el pezón materno que dificultará la alimentación. Como además tienen una raíz todavía no formada, su grado de movilidad es importante, con el riesgo de exfoliación espontánea y aspiración.
Sin embargo, sí es frecuente la erupción precoz de dientes definitivos aislados cuando el temporal que les corresponde se ha perdido, ya sea por un traumatismo o por caries. Las causas sistémicas -equivalentes a las de la dentición definitiva- corresponden a una serie de síndromes y enfermedades que se relacionan en la Tabla 1 y que no son objeto de este artículo.
Fases de la Erupción Dental
- Fase preeruptiva: una vez iniciada la calcificación de la corona dentaria, el germen dentario en su conjunto se desplaza de modo centrífugo dentro de los maxilares.
- Fase eruptiva prefuncional: cuando ya está formado entre el 50 y el 75% de la raíz dentaria, se produce la emergencia clínica del diente a la boca. Se establece un área de enrojecimiento de la mucosa oral que luego se isquemiza y, acto seguido, se produce la unión del epitelio oral y dental.
- Fase eruptiva funcional: cuando el diente entra en contacto con su antagonista se detiene su desplazamiento vertical.
Igualmente, debemos considerar que un niño que “se retrasa” en la erupción de sus dientes temporales en algún mes respecto de la media, lo hará también en la dentición definitiva, sin que ello produzca menoscabo alguno. Por lo general, los dientes inferiores preceden a los superiores -quizá la excepción sería el incisivo lateral-, sin que existan variaciones intersexuales.
La exfoliación de los dientes temporales se lleva a cabo por odontoclastos y se trata de un fenómeno intermitente, en el cual priman los periodos de calma. Así mismo, es importante recordar, no por la gravedad sino por la frecuencia de la consulta, que los dientes permanentes erupcionan por lingual de los temporales.
Se inicia a los seis años de edad con la erupción del primer molar permanente, que lo hace detrás (en el área retromolar) del segundo molar temporal, sin que suponga exfoliación alguna de diente temporal, lo que hace, en no pocos casos, que pase desapercibido para los padres. Se ha descrito que en las ultimas décadas, sin embargo, hay una tendencia creciente a que el primer diente definitivo que erupciona sea el incisivo inferior.
Al aproximarse la pubertad se produce la erupción de los restantes dientes, los de los sectores laterales, iniciándose la dentición mixta segunda fase, con grandes variaciones individuales, influidas hormonalmente y con un adelantamiento generalizado en las niñas de 6 a 12 meses respecto de los niños. También hay variaciones interarcadas, pues en la inferior la secuencia es canino, primer premolar, segundo premolar, en tanto que en la superior es el canino el que erupciona en segundo o en tercer lugar respecto a los premolares.
La erupción de los dientes suele acompañarse de una tendencia al frotamiento gingival, ya sea con la mano o con algún mordedor, que va a provocar a su vez un babeo acusado y la consiguiente irritación perioral. En algunos casos se produce un acúmulo líquido dentro del folículo dentario, que se encuentra a presión y próximo a erupcionar y que da lugar a las manchas azuladas; si bien, en ocasiones, puede tener un tamaño algo mayor y conocerse como quistes de erupción que, si son de contenido hemático se conocen como hematomas de erupción.

Figura 1.
Como ya se ha comentado, el tejido folicular del diente en erupción se fusiona con el gingival y ambos inician una retracción que se conoce como erupción pasiva. En ocasiones, y sobre todo en los molares mandibulares, y normalmente como manifestación de que la erupción molar no se ha acompañado de un crecimiento acorde del hueso alveolar, permanece en distooclusal del molar un lóbulo de tejido blando gingival que se denomina opérculo gingival.
Su resolución espontánea se produce como consecuencia del antedicho crecimiento alveolar pero, en ocasiones, genera un cuadro clínico debido al mordisqueo continuo por hallarse en el plano oclusal del molar. Por último, hay otra patología relativamente frecuente que es la foliculitis de un diente permanente no erupcionado, debido a la infección profunda del temporal, que ocasiona una osteítis peridentaria.
Se debe realizar la exodoncia del diente temporal.
Problemas Asociados a la Erupción Dental
El correcto alineamiento de los dientes en las arcadas dentarias y, por tanto, la óptima fisiología del aparato estomatognático van a depender en gran medida de la correcta relación entre el espacio óseo disponible en los maxilares para alojar los dientes y el tamaño de estos.
Esta discrepancia entre el contenido y el continente, conocida como discrepancia óseo-dentaria y que aquí recogemos genéricamente como falta de espacio en la arcada, es la causa más frecuente de retraso eruptivo en la dentición permanente.
Son muchas las herramientas terapéuticas que se pueden emplear para el tratamiento de estas patologías (en función, lógicamente, de la etiología del caso) y que discurren desde la expansión ósea (para aumentar el continente), a la exodoncia de piezas definitivas, normalmente los premolares, (para disminuir el contenido). Mencionamos aquí una terapéutica menos conocida pero no infrecuentemente empleada, que es la de extracciones seriadas.
El tamaño de los premolares es menor que el de los molares temporales a quienes suplen, con lo cual se pierde algo de espacio. Sin embargo, el diente que con mayor frecuencia sufre este problema es el canino superior, ya sea por erupcionar en el lugar indebido (erupción ectópica) o incluso no erupcionar (impactación y/o inclusión).
Debemos sospechar estos problemas ante asimetrías y cuando, en el entorno de los 12 o 13 años de edad, con el conjunto de la erupción completada, detectemos la presencia, aún simétrica, de unos caninos superiores pequeños respecto de sus compañeros de arcada, más blanquecinos o erosionados.
Figura 2.
Figura 3.
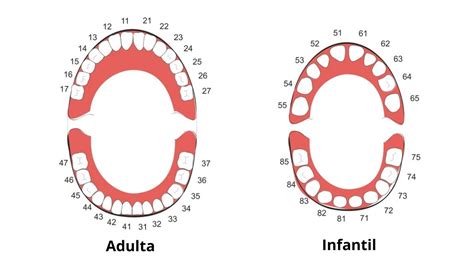
Figura 4.

Figura 5.
Las pérdidas prematuras de los dientes temporales pueden ser causa de trastornos de la erupción de los definitivos, ya que pueden, como se ha comentado, acelerar o retrasar la erupción de estos en función del grado de maduración radicular del definitivo cuando se pierde el temporal. Un ejemplo típico de este problema es la migración anterior o mesial del primer molar definitivo, al haber perdido prematuramente el segundo molar temporal.
El diente definitivo en su estado de germen puede sufrir un impacto del homólogo temporal. En ocasiones se produce una fusión entre el cemento radicular del diente temporal y el hueso alveolar que lo circunda, con pérdida del ligamento periodontal.
Ello va a producir que ese diente no crezca como los demás, ni tampoco su hueso alveolar, como sí lo hace el resto de los diente de la arcada; su posición relativa es cada vez más baja, dando aspecto de que se sumerge, y no es extraño ver que llega a volver a meterse bajo la encía. Esta anomalía va a provocar el retraso de la erupción del diente definitivo y la egersión del definitivo antagonista.
Figura 6.

Figura 7.
Normalmente, los restos radiculares de los dientes temporales no ocasionan problemas a los definitivos. El diente supernumerario es un diente extra sobre los 32 definitivos posibles. El caso típico es un diente supernumerario en el maxilar central, conocido como mesiodens, que impide la erupción de alguno de los centrales, habiendo erupcionado el contralateral sin problemas, lo que crea una asimetría evidente que debe ponernos sobre aviso de este problema.
Citaré, a modo de anécdota por lo infrecuente, el caso visto en una ocasión de dos mesiodens que generaron un aparente retraso simétrico. Los quistes a tensión o las tumoraciones pueden ser causa de retrasos en la erupción. La radiación en los tumores pediátricos de cabeza y cuello, y aun de mediastino, puede ocasionar alteración en la formación de las raíces y su retraso en la erupción.
La Pericoronaritis: Inflamación de la Encía Durante la Erupción
La pericoronaritis es una inflamación de la encía que rodea a un diente en erupción. En muchos niños y en algunos adultos (muelas del juicio), podemos observar que, la encía alrededor de un diente que está saliendo, se inflama. Como clínica dental en Teià, esta problemática es muy común en consulta y tiene fácil tratamiento.
La pericoronaritis (también conocida como pericoronitis) es una infección que se da cuando un diente erupciona y queda parcialmente cubierto por la encía. Suele darse en pacientes de entre los 18 y los 29 años, durante el crecimiento de las muelas del juicio.
La pericoronaritis suele afectar a la encía que rodea los últimos molares inferiores, sobre todo en los casos en los que la erupción del diente no se puede dar correctamente por falta de espacio en las encías. Además de controlar el crecimiento de las muelas del juicio, deberemos poner especial atención a las personas con facilidad para la acumulación de placa, ya que desarrollarán pericoronaritis con más facilidad.
Cuando una pieza dental está erupcionando, puede suceder que quede un pequeño trozo de encía sobre ese diente. En la mayoría de los casos los terceros molares o las muelas del juicio no cuentan con suficiente espacio para erupcionar correctamente en la boca.
¿Cómo aliviar el dolor por la muela de juicio? 🦷😥
La pericoronaritis es una afección bucodental que suele aparecer durante la adolescencia o juventud, coincidiendo con la etapa de erupción de las muelas del juicio o cordales. Se trata de un proceso inflamatorio que afecta a la encía que cubre parcialmente la superficie de una pieza dental que está saliendo, generando un entorno propenso a infecciones.
A pesar de su frecuencia, muchas personas desconocen qué es exactamente la pericoronaritis, por qué ocurre, cuáles son sus síntomas más representativos y qué opciones de tratamiento existen. La pericoronaritis es una inflamación localizada en el tejido blando que cubre parcialmente una muela en proceso de erupción, especialmente frecuente en las muelas del juicio. Esta inflamación suele acompañarse de infección cuando el colgajo de encía, conocido como opérculo, acumula bacterias y restos alimentarios.
Aunque puede afectar a cualquier molar en erupción, la mayoría de los casos de pericoronaritis se localizan en las muelas del juicio inferiores, dado que estas suelen tener más dificultades para emerger de manera completa y alineada. Las muelas del juicio suelen erupcionar entre los 17 y 25 años y, en muchos casos, no tienen suficiente espacio para salir correctamente.
Causas de la Pericoronaritis
- Piezas retenidas o impactadas.
- Porción de encía que recubre de forma parcial el diente en erupción.
- Mala higiene.
- Presencia y acumulación de bacterias.
Todo se resume en comida empaquetada que no se limpió correctamente. Si además hablamos de las muelas del juicio, la tarea se complica, pues al encontrarse tan alejadas, nos cuesta llegar con el cepillo. Si la higiene bucal es deficiente, se junta con las condiciones de calor y humedad que hay en la boca.
Síntomas de la Pericoronaritis
- Inflamación.
- Infección.
- Dolor.
- Absceso.
- Malestar general y fiebre.
Al romperse el tejido periodontal, la entrada de bacterias en la encía se facilita. En los inicios es leve, pero va incrementándose. En fases más avanzadas, el organismo activa su sistema inmunológico para combatir la infección. Esto puede provocar la inflamación de los ganglios linfáticos cercanos, sobre todo en la zona submandibular y cervical.
Uno de los signos más evidentes de pericoronaritis es la inflamación de la encía en la parte posterior de la boca, justo donde se encuentra la muela del juicio en erupción. El tejido se muestra enrojecido, abultado y puede presentar dolor al contacto. La inflamación puede extenderse hacia la mejilla o el cuello, especialmente si la infección progresa.
El dolor provocado por la pericoronaritis puede ser leve o severo, y en ocasiones se irradia hacia el oído, la mandíbula o incluso el cuello. Al masticar, hablar o tragar, las molestias pueden intensificarse, lo que dificulta llevar una vida normal.
Otro síntoma habitual es el mal aliento, causado por la acumulación de bacterias y restos en el colgajo de encía.
La causa más común de pericoronaritis es la erupción incompleta de una muela del juicio. Cuando la pieza no termina de salir completamente, parte de la corona queda cubierta por encía. El colgajo de encía que cubre la muela forma un espacio cerrado donde no llegan ni el cepillo de dientes ni el enjuague bucal.
Esta zona se convierte en un reservorio de bacterias y placa, sobre todo si no se realizan limpiezas profesionales periódicas.
Tratamientos contra la Pericoronaritis
Si presentas uno o varios de los síntomas descritos, recomendaremos acudir a consulta con uno de nuestros especialistas en encías u odontología general. El tratamiento depende del grado de infección. En casos leves, puede bastar con una limpieza profesional en la zona, uso de enjuagues antisépticos y analgésicos.
En algunas ocasiones, puede solucionarse con una limpieza profesional en consulta. En ese caso, el paciente debe extremar su higiene. Cuando la infección haya desaparecido, se valorará la necesidad de eliminar ese tejido sobrante.
Primero se realizará una limpieza dental profesional y un drenaje quirúrgico de la zona afectada. Cuando haya remitido la infección, valoraremos la necesidad de eliminar el tejido de la encía que cubre la muela en erupción.
Si la pericoronaritis se repite o la muela del juicio no tiene espacio para salir correctamente, puede ser necesario extraer la pieza dental. Las revisiones con el dentista son clave para detectar si las muelas del juicio están erupcionando correctamente.
Si desarrollas pericoronaritis, tu dentista podría comenzar limpiando la zona que rodea la muela impactada. A continuación, podría obtener una radiografía para comprobar si la muela presenta probabilidades de salir. Si parece que la muela va a permanecer impactada, probablemente tu dentista recomiende extraer las muelas del juicio superior e inferior.
En algunos casos, ambas muelas se extraerán en la misma intervención, aunque algunos dentistas aconsejan realizar las extracciones en sesiones distintas. En general, se recomienda extraer las muelas del juicio superior e inferior si alguna tiene probabilidades de permanecer impactada y desea evitarse que aumente el riesgo de gingivitis debido a una alineación incorrecta de las piezas.
Tratamientos para la Sonrisa Gingival
En término generales, el tratamiento para corregir la sonrisa gingival o el exceso de encía consiste básicamente en reducir o eliminar la presencia de esta.
- La gingivectomía consiste en retirar o eliminar el exceso de encía, dando forma para que quede expuesto el diente que hay debajo.
- Consiste en hacer la gingivectomía pero además de retirar únicamente la encía, se elimina también el hueso que haya encima de la corona del diente, para que éste pueda quedar expuesto en su totalidad.
Ambas técnicas son muy parecidas y tienen el mismo objetivo, incluso suelen conseguir resultados muy similares. Es importante entender que hablamos siempre en términos generales y que ambos tratamientos descritos anteriormente tienen sus limitaciones.
No se debe hacer un tratamiento sin una planificación previa que guie el mismo. El encerado consiste en el modelado y diseño ideal que deberían tener los dientes después del tratamiento. De manera digital, se obtiene el diseño final de la sonrisa.
Se planifica la parte de encía (o de hueso en caso de ser necesario) que será retirada, y la forma que hay que darle (más redondeada, festoneada etc.) según la armonía facial del paciente y sus preferencias. A partir de todos los datos del estudio, se prepara una simulación que se prueba sobre los dientes del propio paciente, para que pueda ver el efecto del tratamiento antes de realizarlo.
Como se ha comentado, cualquier opción de tratamiento consiste en un procedimiento mínimamente invasivo y con una muy buena recuperación. Además, disponemos de la última tecnología desarrollada en el sector para poder hacer el diagnóstico completo de tu caso.
Tablas de Referencia
Tabla 1: Causas Sistémicas de Alteraciones en la Erupción Dental
(Tabla no incluida en el texto original, se agregaría aquí si se proporcionara información sobre las causas sistémicas)
Tabla 2: Herramientas Terapéuticas para Patologías de Erupción Dental
(Tabla no incluida en el texto original, se agregaría aquí si se proporcionara información sobre las herramientas terapéuticas)