El dolor dental es una de las afecciones más comunes y molestas que pueden afectar la cavidad oral. Es crucial entender las posibles causas de este dolor para buscar el tratamiento adecuado y prevenir complicaciones a largo plazo. Este artículo aborda las diversas causas del dolor al final de los dientes, cómo se diagnostica y los tratamientos disponibles.
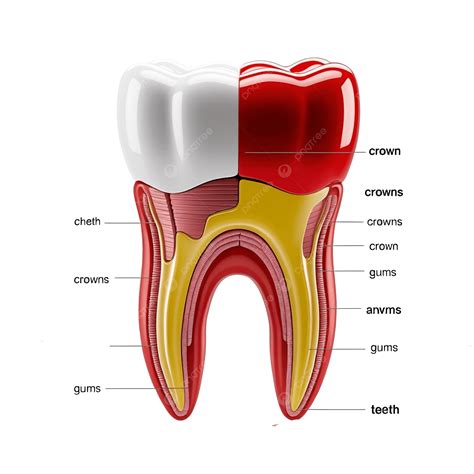
Para empezar, es importante que sepas a qué puede deberse el dolor de muelas. El dolor del nervio de una muela no es un caso infrecuente. Pero además de una caries profunda hay otras situaciones en las que podemos sentir ese dolor en el diente.
Causas Comunes del Dolor Dental
Cuando un paciente llega a consulta diciendo “me duele este diente al tocarlo”, pueden existir varias causas detrás de ese dolor. Algunas son relativamente leves y otras más serias.
Caries
La caries es una causa muy común de dolor en un diente al presionarlo. Al principio, una caries pequeña quizás no duele; pero si no se trata a tiempo, va avanzando. La caries va destruyendo el esmalte y puede llegar a las capas internas del diente, como la dentina e incluso la pulpa (donde está el nervio). Cuando la lesión está cerca del nervio, es normal sentir dolor al masticar, al morder o incluso al tocar el diente con el dedo o la lengua.
¿Alguna pista de que sea caries? Si el dolor aparece al comer algo dulce o muy frío/caliente y es un dolor punzante breve, suele ser indicio de caries incipiente o diente sensible. En caries más avanzadas, el dolor al morder puede ser más intenso.
¿Qué hacer? Una caries en esa etapa necesita atención profesional cuanto antes. La buena noticia es que, si se detecta a tiempo, normalmente basta con limpiar la caries y hacer un empaste (obturación) para quitar el dolor. Si la caries ya alcanzó el nervio y la inflamación es irreversible, podría requerir una endodoncia (tratamiento de conducto) para salvar la pieza.
Pulpitis
A veces el dolor al tocar un diente proviene de una pulpitis, que es la inflamación de la pulpa dental (el “nervio” del diente). Puede ser consecuencia de la caries mencionada antes u originarse por un traumatismo (un golpe) o incluso por una filtración debajo de un empaste antiguo. Cuando el nervio está inflamado, suele doler de forma espontánea y constante, no solo al tocarlo. Puedes sentir latidos en el diente o dolor intenso que ni siquiera calmantes logran quitar del todo.
La pulpitis es un estado serio porque, si no se trata, suele empeorar progresivamente. Es decir, una pulpitis reversible (dolor solo con estímulos, que cesa al quitarlos) puede volverse pulpitis irreversible (dolor continuo). En este caso, al dentista le toca actuar: la solución típica es realizar una endodoncia, que consiste en retirar el tejido pulpar enfermo, limpiar los conductos y sellarlos.
Absceso Dental
Una señal de alerta: si el dolor es muy intenso, empeora por las noches o se irradia (por ejemplo, notas que te duele la mandíbula, el oído o la sien del lado del diente afectado), es probable que el problema haya pasado de simple caries a pulpitis o incluso absceso. Un absceso dental es una infección acumulada en el interior o alrededor del diente, a menudo consecuencia final de una caries profunda o pulpitis no tratada.
Cuando las bacterias infectan la pulpa y el interior del diente, pueden propagarse hacia el hueso y la encía, formando una acumulación de pus. Esto provoca un dolor muy agudo al masticar o tocar el diente, porque la zona está inflamada y con presión interna. Algunos signos claros de absceso son: hinchazón de la encía cerca del diente (incluso con apariencia de granito o flemón), inflamación de la cara o mejilla del lado afectado, enrojecimiento y calor en la zona, mal sabor de boca o salida de pus, e incluso fiebre o malestar general en infecciones avanzadas.
Un absceso dental es una de las causas más graves de dolor dental al tacto y requiere atención urgente. No esperes a que “se reviente solo” o a que pase el dolor, porque la infección puede propagarse. El tratamiento dependerá de la evaluación del dentista, pero normalmente incluye: drenar el absceso (liberar el pus para reducir la presión), limpiar la infección con una endodoncia si el diente se puede salvar, y a veces prescribir antibiótico para eliminar las bacterias residuales. En casos muy avanzados donde el diente está muy destruido, puede ser necesario extraer la pieza, drenar la zona y luego reponer ese diente con un implante o puente una vez curado.
La clave es que, si sospechas de un absceso (dolor intenso + hinchazón, etc.), acudas al dentista de inmediato.
Fracturas Dentales
Otra causa posible es que el diente tenga una fisura o pequeña fractura. A veces un golpe en la boca (practicando deporte, un accidente, o mordiéndote algo duro como un hueso o hueso de aceituna) puede quebrantar la estructura del diente. Cuando un diente está fisurado, suele doler de manera particular: duele al morder algo pero, curiosamente, también puede doler al soltar la mordida. Es lo que llamamos a veces síndrome del diente fisurado.
Imagina que la fisura es como una pequeña raja en la corona del diente; al apretar, esa grieta se abre imperceptiblemente y al soltar se cierra, irritando el nervio brevemente. El paciente nota un dolor punzante breve al masticar, especialmente con alimentos duros o al hacer presión en un punto concreto, pero puede que el diente no moleste en reposo.
Detectar una fisura no siempre es fácil: muchas veces no se ve a simple vista. Podemos hacer pruebas como iluminar el diente, usar lupas o hacer una radiografía (aunque en rayos X solo se ven las fracturas si son grandes o si ya hay daño en la raíz). Si sospechamos, a veces aplicamos un “test de mordida” con un instrumento para ver en qué cúspide duele al masticar.
El tratamiento de un diente fracturado depende de la gravedad: si es una fisura pequeña, a veces basta con poner una corona (funda) que mantenga el diente unido y protegido, aliviando el dolor. Si la fractura llega a la pulpa, quizá necesite además una endodoncia. En casos extremos donde el diente se partió en dos, habría que extraerlo. Pero esos son casos límite; muchas fisuras se pueden resolver manteniendo el diente.
Enfermedades Periodontales (Gingivitis y Periodontitis)
No siempre el culpable es el diente en sí; a veces el entorno del diente (las encías y el hueso) es el problema. ¿Cómo es esto? En una gingivitis, las encías están rojas, inflamadas y sensibles; puede que al tocar el diente sientas dolor porque realmente estás presionando encía inflamada alrededor. Suele haber sangrado al cepillarte o usar hilo dental.
En cambio, en una periodontitis, la cosa es más seria: la infección crónica hace que la encía se vaya retrayendo y el hueso que sostiene al diente se pierda. Esto puede exponer parte de la raíz del diente, que no tiene esmalte y por tanto es más sensible. Además, al perder soporte, el diente puede quedar un poquito flojo o móvil. Un signo típico de periodontitis avanzada es que al morder o tocar el diente, éste duele y puede moverse ligeramente. También podría supurar algo de pus de la encía si hay infección activa en alguna bolsa periodontal.
Si sospechas problemas de encía (encía roja, retraída, dientes que se ven más largos, movilidad, mal aliento crónico), debes consultar al dentista o periodoncista. El tratamiento pasa por limpiezas dentales profundas (curetajes o raspados y alisados radiculares) para eliminar la placa y el sarro bajo la encía, aplicación de antibióticos locales o sistémicos si es necesario, e instrucciones de higiene rigurosas. En periodontitis muy avanzada, puede requerir cirugías periodontales para regenerar hueso o al menos eliminar bolsas infecciosas. Lo importante: detener la enfermedad para que el diente no se siga aflojando.

Bruxismo
¿Aprietas o rechinas los dientes sin darte cuenta, especialmente al dormir o en momentos de estrés? Este hábito llamado bruxismo es más común de lo que parece, y puede ser la causa de que te duelan uno o varios dientes al tocarlos. Cuando bruxamos, ejercemos una presión excesiva sobre los dientes y el periodonto (los tejidos de soporte). Un diente que ha soportado mucha presión puede volverse sensible al morder igual que un músculo resentido duele al presionarlo.
Incluso podría inflamarse un poco el ligamento periodontal alrededor, dando esa sensación de que el diente duele o está “alto” al cerrar la boca. Asimismo, una mala alineación de la mordida (maloclusión) puede hacer que ciertos dientes choquen antes que otros al masticar, recibiendo más carga.
La solución en caso de bruxismo es proteger los dientes y aliviar la presión. Lo más habitual es indicar una férula de descarga (un protector bucal rígido a medida) para usar por las noches, que evita el desgaste y distribuye las fuerzas. Créeme que muchos pacientes sienten un gran alivio cuando empiezan a usarla, porque sus dientes dejan de resentirse cada mañana. También conviene tratar el estrés o la ansiedad asociados, e incluso ejercicios de fisioterapia mandibular si hay tensión en la articulación temporomandibular.
Si el problema es una mordida desajustada o un empaste alto, el dentista puede hacer ajustes en la oclusión (pulir un poquito donde sobra) para equilibrar la fuerza.
Hipersensibilidad Dental
Por último, no olvidemos la posibilidad de que se trate simplemente de hipersensibilidad dental. Si el dolor que sientes al tocar el diente es más bien un calambre breve, agudo pero que desaparece rápido (y especialmente si ocurre con estímulos como frío, calor, ácido o dulce), podríamos estar ante un diente sensible, no necesariamente dañado por caries. ¿Qué puede causar esta situación? Varias cosas: un cepillado muy agresivo o con cepillo duro que lije el esmalte cerca del cuello del diente, o que cause recesión de encías; el consumo frecuente de bebidas ácidas o carbonatadas que erosionan el esmalte; haber sufrido bruxismo por años (también desgasta el esmalte); o simplemente la edad y desgaste normal.
En estos casos, el dolor al tocar es más una molestia breve que un dolor profundo. Por ejemplo, muerdes un helado o tomas agua fría, o incluso tocas el diente con la uña, y sientes “¡uy!” pero luego se quita.
La buena noticia es que, aunque muy molestos, los dientes sensibles no están en peligro inminente ni requieren un tratamiento dental invasivo. ¿Qué hacemos para la sensibilidad dental? Lo primero es recomendar una pasta dental desensibilizante y un colutorio con flúor específicos para dientes sensibles. Estos productos ayudan a “tapar” esos tubulitos en la dentina y suelen mejorar mucho la tolerancia en pocas semanas. En consulta, podemos aplicar geles de flúor o barnices desensibilizantes más concentrados. También revisamos la técnica de cepillado del paciente para asegurarnos de que no siga agravando el desgaste (cepilla con suavidad, movimientos correctos, cepillo de cerdas suaves).
Si la sensibilidad se debe a encías retraídas, en casos severos existe la opción de hacer un injerto de encía para cubrir la raíz expuesta, pero eso suele reservarse para recesiones avanzadas. En resumen, un diente sensible puede doler al tocarlo pero no es por caries ni infección, sino por exposición de la dentina.
Diagnóstico del Dolor Dental
Como ves, son muchas las posibles causas de dolor al tocar un diente: desde una caries que alcanzó el nervio, pasando por un diente fisurado, hasta encías enfermas o simplemente un diente muy sensible. ¿Cómo saber exactamente cuál es tu caso?
Si vienes a la consulta con dolor en un diente al presionarlo, lo primero que haré será escucharte: que me describas el dolor (¿cuándo empezó, cómo es, qué lo empeora o alivia, has notado algo más?). Después, pasaré a explorarte clínicamente. Revisaré ese diente y la zona alrededor con el espejo y la sonda: buscaré caries visibles, fracturas, inflamación en la encía, restauraciones defectuosas, etc. Suelo hacer una prueba de percusión suave: básicamente golpear ligeramente el diente con el mango del espejo; si duele al toque en vertical puede indicar un problema en el ligamento o absceso.
La radiografía dental es nuestra aliada fundamental en estos casos. Con una radiografía periapical de ese diente podré ver si hay caries internas profundas, si hay signos de infección en el ápice (punta de la raíz) - por ejemplo, un oscurecimiento que indica absceso - o si hay pérdida ósea por periodontitis.
Con toda esa información combinada, por lo general podemos identificar la causa. A veces el diagnóstico es inmediato (una caries enorme a la vista); otras requiere juntar piezas del puzzle (dolor a la percusión + radiografía con imagen periapical = absceso, por ejemplo).Llegar al diagnóstico correcto es clave, porque de ello depende dar con el tratamiento adecuado. Si hubiera duda, se pueden hacer pruebas adicionales: por ejemplo, un test de vitalidad pulpar eléctrico para ver si el nervio responde, o incluso retirar un empaste viejo sospechando caries oculta debajo.
Tratamientos para el Dolor Dental
El tratamiento dependerá, lógicamente, de la causa del dolor. No existe un único remedio universal para “diente que duele al tocarlo”, sino que debemos solucionar el problema subyacente.
- Empaste (restauración): Si la causa es una caries localizada, realizaremos un empaste. Consiste en eliminar todo el tejido cariado y luego rellenar el hueco con un material como resina compuesta (del color del diente). Esto elimina la caries y suele quitar el dolor porque ya no habrá un agujero exponiendo la dentina. Es un procedimiento rápido (una sola visita normalmente).
- Endodoncia (tratamiento de conducto): Cuando el nervio está dañado o infectado (pulpitis irreversible o absceso), la solución para salvar el diente es la endodoncia. Bajo anestesia, abrimos un acceso en el diente, removemos la pulpa enferma, limpiamos y desinfectamos los conductos radiculares con limas especiales, y luego los sellamos con un material. Finalmente, se obtura el diente (a veces hace falta una reconstrucción más grande o una corona si mucho tejido estaba dañado). Tras una endodoncia bien hecha, el diente ya no debería doler porque se ha quitado el nervio que causaba el dolor. Es normal algún dolorcito al masticar los primeros días post-tratamiento por la inflamación residual, pero luego mejora.
- Tratamiento del absceso: En caso de absceso agudo, además de la endodoncia que mencioné (o extracción, si no queda otra), debemos drenar la infección. A veces durante la endodoncia misma se libera la presión y el pus; otras veces hay que hacer una pequeña incisión en la encía para drenar si el flemón es grande. También suelo recetar antibiótico cuando hay absceso con mucha celulitis o fiebre, para ayudar al cuerpo a eliminar la infección (siempre siguiendo las pautas, típicamente amoxicilina o si eres alérgico, clindamicina).
- Reparación de fracturas: Si encontramos una fisura o fractura, el tratamiento varía. Para fisuras pequeñas, una opción es aplicar un adhesivo especial o composite sobre la grieta, sellándola, o cubrir el...
💥 7 REMEDIOS CASEROS para el DOLOR de MUELAS 🦷
Tabla Resumen de Causas y Tratamientos
| Causa | Síntomas | Tratamiento |
|---|---|---|
| Caries | Dolor al comer dulce o frío, dolor al morder | Empaste, endodoncia (si afecta el nervio) |
| Pulpitis | Dolor espontáneo y constante, latidos en el diente | Endodoncia |
| Absceso | Hinchazón, dolor agudo al masticar, fiebre | Drenaje del absceso, endodoncia, antibióticos |
| Fractura dental | Dolor al morder y soltar la mordida | Corona, endodoncia, extracción (en casos graves) |
| Gingivitis | Encías rojas, inflamadas y sangrantes | Limpieza dental profunda, higiene bucal rigurosa |
| Periodontitis | Encías retraídas, dientes flojos, posible pus | Curetajes, antibióticos, cirugía periodontal |
| Bruxismo | Dolor al tocar los dientes, sensibilidad | Férula de descarga, tratamiento del estrés |
| Hipersensibilidad | Dolor breve con estímulos fríos, calientes o dulces | Pasta dental desensibilizante, flúor |
La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes. En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante.
En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor. Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso.
La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio. Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro. En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones.
Por desgracia, la inflamación de la mandíbula no se limita a ella. Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves. Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental. Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular.
El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación. Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto. Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba.
El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible. Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas. Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas. A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia.
Consejo de experto: En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar. Dieta baja en carbohidratos, dieta limpia, dieta ceto, dieta vegana: actualmente circulan muchas tendencias dietéticas.
Por último, pero no por ello menos importante: El factor más importante para evitar problemas dentales como la inflamación de la raíz del diente es un cepillado regular y minucioso dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave (por ejemplo, el CS 5460 de Curaprox). Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.