El bruxismo es una condición odontológica caracterizada por el rechinamiento o apretamiento involuntario de los dientes, ya sea durante el día o mientras se duerme. Este hábito, que puede pasar desapercibido para quienes lo padecen, puede ocasionar serias complicaciones si no se aborda a tiempo.

Se estima que la prevalencia global combinada de bruxismo (sumando el del sueño y el de vigilia) es alrededor del 22%. Estas cifras, sin embargo, varían según la región geográfica. El bruxismo es más frecuente en mujeres que en hombres. En mujeres, la ocurrencia de bruxismo del sueño aumenta significativamente en la edad adulta comparada con etapas más jóvenes, mientras que en los hombres no se observó esa variación con la edad. En niños pequeños se considera que existe un bruxismo fisiológico, relacionado con la estimulación y desarrollo normal de la cara, boca y dentición de los niños. Este bruxismo suele darse durante la dentición temporal y suele ir desapareciendo poco a poco a medida que salen los dientes definitivos.
Tipos de Bruxismo
El bruxismo se divide en dos tipos principales:
- Bruxismo diurno: Como su propio nombre indica, consiste en apretar los dientes inconscientemente estando despierto. Suele estar relacionado con el estrés y la ansiedad.
- Bruxismo nocturno: Ocurre durante las horas de sueño. Puede estar relacionado con el Síndrome de Apnea Obstructiva Crónica o apneas del sueño.
¿Qué es y cómo se trata el bruxismo? | CIO Salud
Causas del Bruxismo
La causa del bruxismo es reconocida como multifactorial y compleja. Las últimas evidencias científicas refuerzan que no existe una única causa, sino una interacción de factores neurológicos, genéticos, psicológicos y externos.
Se distingue conceptualmente entre bruxismo primario (idiopático, sin causa médica identificable) y bruxismo secundario, asociado a otras condiciones como ciertos trastornos neurológicos (especialmente del sistema extrapiramidal, como la enfermedad de Parkinson u otros desórdenes del movimiento) y psiquiátricas, como el trastorno obsesivo-compulsivo (TOC), el trastorno de ansiedad generalizada y la esquizofrenia, y el uso de fármacos o sustancias que afectan el sistema nervioso central.
Un meta-análisis de estudios en gemelos publicado en 2024 demostró que la concordancia de bruxismo del sueño es significativamente mayor en gemelos monocigóticos que en dicigóticos.
El estrés psicológico, la ansiedad y ciertos rasgos (p. El estrés y la ansiedad activan el sistema nervioso simpático, preparando al cuerpo para la “lucha o huida”.
Desde el punto de vista neurofisiológico, el bruxismo del sueño se ha relacionado con los microdespertares o activaciones breves del sistema nervioso autónomo durante el ciclo de sueño, especialmente en la fase no REM. Estudios con polisomnografía (registro de sueño) han demostrado que los episodios de bruxismo nocturno suelen ir precedidos por un aumento abrupto en la frecuencia cardíaca y respiratoria, indicativo de una micro-alerta cerebral, aun cuando el individuo no despierte por completo. Estos microdespertares ocurren con cierta periodicidad (varias veces por hora) y podrían reflejar mecanismos de defensa del organismo frente a alguna perturbación (como obstrucciones parciales de la vía aérea, sueños vívidos, etc.).
De hecho, el bruxismo nocturno coexiste con frecuencia junto a otros trastornos del sueño, como el síndrome de apnea obstructiva del sueño, el síndrome de piernas inquietas, trastornos de conducta en sueño REM e incluso otras parasomnias.
Una hipótesis fisiopatológica sugiere que en algunos casos el bruxismo podría ser una respuesta refleja que busca “resolver” un problema durante el sueño: por ejemplo, al apretar y adelantar la mandíbula se tensan los músculos de la vía aérea superior, lo que podría mejorar transitoriamente la permeabilidad faríngea en personas con apnea del sueño; o el aumento de la actividad muscular y salivación asociado al bruxismo podría “proteger” frente a reflujo gastroesofágico nocturno y sequedad bucal.
Antiguamente se creía que las interferencias o maloclusiones dentales causaban el hábito de apretar o rechinar, pero hoy se considera que los factores oclusales tienen un impacto limitado o no concluyente en el origen del bruxismo, especialmente en el bruxismo del sueño. En otras palabras, corregir la mordida por sí solo raramente elimina un bruxismo de base central. Sin embargo, las alteraciones oclusales podrían actuar como factores contribuyentes al agravar las consecuencias del bruxismo (ej.
Además hay otras enfermedades que están estrechamente relacionadas con el bruxismo.
Relación entre el bruxismo y los Trastornos Temporomandibulares (TTM)
La asociación entre el bruxismo y los trastornos temporomandibulares (TTM) -un conjunto de condiciones que afectan a la articulación temporomandibular (ATM) y/o los músculos masticatorios, provocando dolor orofacial, ruidos articulares y alteraciones funcionales- ha sido objeto de numerosos estudios. En la práctica, es bien conocido que pacientes bruxómanos a menudo desarrollan dolor mandibular o disfunción articular, y viceversa, muchos pacientes con síndrome de ATM refieren antecedentes de apretar o rechinar los dientes.
Un meta-análisis publicado en 2023 cuantificó esta asociación de manera contundente: la presencia de bruxismo incrementa más del doble la probabilidad de presentar un trastorno de ATM en comparación con no bruxar. Mecanísticamente, el sobreesfuerzo muscular causado por el apretamiento repetitivo podría llevar a fatiga e hiperactividad del músculo masetero y temporales, desencadenando dolor muscular y puntos gatillo.
No obstante, es importante señalar que la relación bruxismo-TTM no es necesariamente causal en el 100% de los casos, sino más bien un factor contribuyente o exacerbador. Existen individuos con bruxismo intenso que sorprendentemente no desarrollan TTM significativo, y viceversa pacientes con TTM que no reportan bruxismo (lo cual indica que también intervienen otros factores genéticos, posturales, traumáticos, etc.
Aunque tradicionalmente se ha considerado que los problemas de oclusión dental (una mala alineación de los dientes) pueden ser una causa del bruxismo, la evidencia científica reciente no respalda esta teoría. Estos factores locales como las maloclusiones dentales o la pérdida de dientes sí pueden agravar el impacto del bruxismo sobre la ATM. Por ejemplo, las maloclusiones esqueléticas de Clase III (mandíbula adelantada) o la ausencia de múltiples dientes alteran la biomecánica mandibular y se asocian a mayor incidencia de disfunción articular. En esos pacientes, si además está presente el bruxismo, los síntomas de ATM tienden a ser más marcados. Por tanto, en el contexto clínico, un paciente bruxista con alteraciones oclusales debe considerarse de riesgo elevado para desarrollar trastornos de ATM.
Síntomas del Bruxismo
Uno de los problemas del bruxismo, especialmente del nocturno, es la dificultad para detectarlo. Al ser un movimiento de dientes involuntario, los bruxistas no son conscientes de su situación hasta que alguien no se lo dice o las consecuencias empiezan a ser perceptibles a simple vista. Una de las formas más habituales de diagnosticarlo y controlarlo es visitando al dentista con frecuencia.
El bruxismo puede manifestarse con una variedad de síntomas que afectan tanto la boca como otras partes del cuerpo:
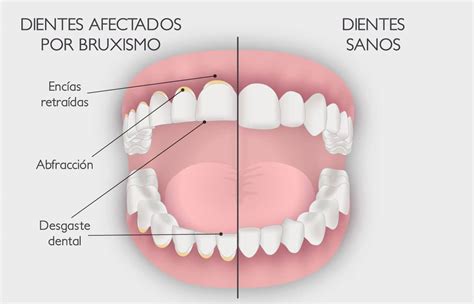
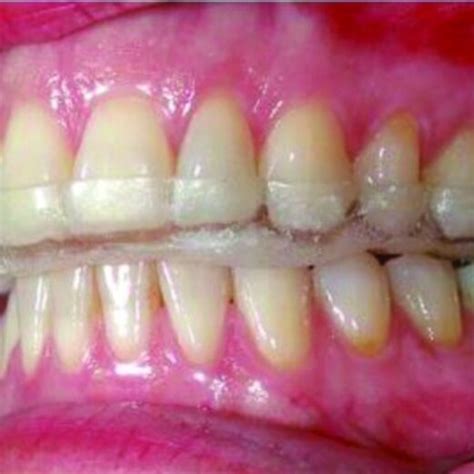
- Rechinar los dientes también puede deteriorar el esmalte, la principal capa protectora de los dientes.
- Causar un desgaste significativo de los dientes lleva a la pérdida de esmalte dental, exposición de la dentina, sensibilidad dental y fracturas de los dientes o restauraciones dentales.
- El bruxismo del sueño o nocturno está muy conectado con otros trastornos de sueño. Además, el bruxismo nocturno puede interrumpir el sueño, lo que resulta en insomnio o sueño de mala calidad, afectando la fatiga diurna y reduciendo el rendimiento general durante el día.
- El bruxismo prolongado puede llevar a trastornos de la ATM, que incluyen dolor en la articulación temporomandibular, dolor muscular, y dificultad para masticar o abrir la boca.
- Uno de los síntomas más evidentes de padecer bruxismo es despertarse frecuentemente con dolor en la mandíbula, cuello, oído y/o cabeza. Esto se debe a que estos movimientos involuntarios pueden sobrecargar la articulación temporomandibular, la articulación situada en cada lado de la mandíbula que nos permite hablar y masticar. Con el tiempo, esto puede, incluso, derivar en una disfunción de la articulación temporomandibular (ATM) o generar contracturas, sobrecargas o incluso lesiones en otras partes del cuerpo.
- El apretamiento constante de los dientes puede causar dolor en los músculos masticatorios, en la mandíbula e incluso en el cuello.
- El bruxismo puede causar ansiedad y preocupación sobre la salud dental, lo que a su vez puede contribuir a más estrés y empeorar el problema.
Diagnóstico del Bruxismo
El diagnóstico de bruxismo históricamente ha sido un desafío, dado que gran parte de la actividad ocurre inconscientemente (particularmente durante el sueño) y no existe un test clínico único y simple que lo confirme de manera infalible.
En la práctica, el primer paso para identificar el bruxismo es a través de la evaluación clínica e historial del paciente. Esto incluye el auto-reporte o el reporte de terceros: por ejemplo, preguntar al paciente si nota tensión mandibular o dolor al despertar, o si alguien ha escuchado sonidos de rechinamiento durante la noche. Existen cuestionarios estandarizados y escalas de evaluación que ayudan a cuantificar la frecuencia e impacto percibido del hábito.
Junto a la anamnesis, el odontólogo realiza un examen buscando signos clínicos indicativos de bruxismo, tales como facetas de desgaste dental inusual (que no se explican solo por la edad ni la dieta), hipertrofia de los músculos maseteros (volumen aumentado por ejercicio continuo), líneas de impresión o mordeduras en la mucosa y lengua, fracturas de restauraciones dentales sin causa aparente, y limitación o dolor a la palpación de los músculos mandibulares.
Entre las herramientas instrumentales para diagnosticar bruxismo, el estándar es la polisomnografía (PSG) con registro audiovisual. La PSG consiste en monitorear al paciente durante el sueño en un laboratorio especializado, midiendo la actividad bioeléctrica muscular (electromiografía de músculos maseteros/temporales), movimientos mandibulares, flujo respiratorio, esfuerzo cardíaco y actividad cerebral, entre otros parámetros. La PSG permite detectar con precisión los eventos de bruxismo del sueño (llamados eventos de actividad rítmica masticatoria), diferenciándolos de otros movimientos orofaciales durante el sueño. No obstante, se trata de una prueba costosa y de difícil acceso general (requiere equipo y personal de un laboratorio del sueño), por lo que no se emplea de rutina en todos los pacientes.
Además de la PSG, se han desarrollado métodos menos complejos para registro domiciliario. Existen dispositivos intraorales similares a una férula o protector bucal que contienen sensores de presión, de electromiografía, o una plancha muy fina recubierta de colorante que marca los movimientos dentales, los cuales el paciente usa durante la noche para registrar la actividad de apriete/rechinamiento.
En cuanto al bruxismo diurno, la observación directa es difícil fuera del consultorio. Una estrategia reciente es el uso de aplicaciones móviles de monitoreo basadas en evaluación momentánea: apps que envían recordatorios aleatorios al paciente durante el día preguntándole si en ese instante está apretando los dientes o no, creando así un registro diario de la frecuencia de bruxismo consciente. Del mismo modo, dispositivos de biofeedback (p.
Tratamientos para el Bruxismo y el Dolor Dental
Ahora que ya tenemos claro qué es el bruxismo, qué lo provoca y qué consecuencias tiene, es momento de profundizar sobre los tratamientos para este trastorno bucodental. Hay que tener en cuenta que, en algunas ocasiones, el problema puede desaparecer por sí solo, por lo que no es necesario ningún elemento añadido. El tratamiento del bruxismo y sus consecuencias requiere un enfoque multidisciplinar. Actualmente el tratamiento del bruxismo más habitual es la combinación de los fármacos de acción central, terapia oclusal con férula nocturna de relajación y psicoterapia.
Dado que ciertas maloclusiones pueden agravar la sobrecarga articular, en pacientes con discrepancias óseas marcadas o contactos prematuros podría valorarse un tratamiento de ortodoncia o incluso ortognático (quirúrgico) como parte del manejo integral. La corrección de la mordida (por ejemplo, descruzar una mordida profunda o alinear un apiñamiento severo) puede mejorar la distribución de fuerzas durante la función y potencialmente reducir la intensidad de la parafunción en algunos casos. Sin embargo, es importante manejar las expectativas: corregir la oclusión no garantiza que el bruxismo desaparezca, puesto que, como se discutió, el hábito tiene componentes centrales independientes de la mordida. Aun así, en un paciente bruxista con maloclusión, el alinear dientes y optimizar la relación maxilar/mandíbula puede aliviar otros factores de estrés o compensación neuromuscular.
Férulas Oclusales (Placas de Descarga Nocturnas)
Clásicamente la piedra angular en el manejo odontológico del bruxismo son las férulas oclusales (placas de descarga nocturnas). Estas son dispositivos removibles de resina acrílica rígida que el paciente usa típicamente durante el sueño. Su objetivo principal es proteger las piezas dentales del desgaste y distribuir de forma más homogénea las fuerzas oclusales para reducir el estrés en dientes individuales. Para desarrollar las férulas de descarga se toman unos moldes o escaneados digitales de la boca para poder estudiar el caso, para a continuación preparar el dispositivo adecuado a cada dentadura. En primer lugar, es recomendable que todos los pacientes que sufren de bruxismo utilicen la conocida como férula, que nos ayuda a prevenir ese desgaste que queremos evitar. Se utiliza principalmente de noche, cuando dormimos. Mientras el paciente las lleva puestas, normalmente durante la noche, se reduce el esfuerzo muscular que realizan las articulaciones ATM y, por tanto, se reducen las molestias y la tensión muscular.
Fisioterapia de la Articulación Temporomandibular
Un especialista en fisioterapia de la articulación temporomandibular puede ayudar a descontracturar y relajar los músculos masticatorios, disminuyendo así el cansancio muscular y el dolor de cabeza. La fisioterapia de la articulación temporomandibular incluye técnicas manuales para estirar y relajar los músculos masticatorios, masajes en puntos gatillo del masetero/temporal, movilizaciones suaves de la mandíbula y ejercicios de propiocepción mandibular. Estas intervenciones buscan disminuir el dolor muscular y mejorar la amplitud de movimiento de la mandíbula cuando está limitada. Otra técnica utilizada es el dry needling o punción seca de los músculos masticatorios, que consiste en introducir agujas finas (similares a las de acupuntura) en los puntos musculares contracturados para lograr su relajación reflejada.
Otros Tratamientos
Además de los tratamientos anteriormente mencionados, hay que tener en cuenta que, si el bruxismo ha provocado ya un grave desgaste de los dientes, el odontólogo puede tener que remodelar las superficies de masticación de los dientes. Para ellos es posible que haya que colocar restauraciones como pueden ser incrustaciones, coronas, etc.
Aunque no se suele recurrir a la medicación para tratar este problema, algunos profesionales podrían recomendar el uso de relajantes musculares y/o medicamentos contra la ansiedad y el estrés. Entre los fármacos sistémicos, los relajantes musculares y ansiolíticos de acción nocturna son los más empleados. Por ejemplo, bajas dosis de benzodiacepinas como el clonazepam antes de dormir pueden reducir la actividad muscular mandibular durante el sueño y mejorar la calidad del mismo, aunque su uso prolongado se limita por riesgo de dependencia y somnolencia diurna. Otros fármacos probados incluyen ciertos antidepresivos tricíclicos (ej. amitriptilina en dosis bajas) que además de mejorar bruxismo pueden aliviar dolor crónico facial, y...
Manejo del Estrés y la Ansiedad
Al principio de este artículo destacábamos el estrés como uno de los principales factores de riesgo en pacientes con bruxismo, y es importante considerar, para poder tratarlo, otros tratamientos fuera de la odontología que nos ayuden a reducir la tensión acumulada.
Manifestaciones del Bruxismo
El bruxismo y ATM no se manifiesta de una sola manera, sino que lo hace de tres formas principales:
- Rechinamiento: El rechinamiento o mejor conocido como apretar los dientes es la manifestación más frecuente de este trastorno. La presión y roce de mandíbula produce este rechinamiento. Constituye una de las formas más dañinas del bruxismo.
- Presión: La presión ocurre cuando no se genera movimiento en la mandíbula, el paciente solamente lo que hace es apretar los dientes.
- Tensión: Esta manifestación es una de las menos frecuentes dentro del bruxismo. No es fácil de detectar, ya que no deja ningún tipo de marca sobre las piezas dentales. Suele ocurrir en pacientes con problemas de respiración nasal.
Tabla Resumen de Tratamientos para el Bruxismo
| Tratamiento | Descripción | Objetivo |
|---|---|---|
| Férulas Oclusales | Dispositivos removibles de resina rígida. | Proteger los dientes del desgaste y distribuir las fuerzas oclusales. |
| Fisioterapia ATM | Técnicas manuales y ejercicios para relajar los músculos masticatorios. | Disminuir el dolor muscular y mejorar la movilidad de la mandíbula. |
| Medicamentos | Relajantes musculares y ansiolíticos. | Reducir la actividad muscular y la ansiedad. |
| Ortodoncia/Cirugía Ortognática | Corrección de maloclusiones. | Mejorar la distribución de fuerzas y reducir el estrés neuromuscular. |
| Manejo del Estrés | Técnicas de relajación y terapia psicológica. | Reducir los factores psicológicos que contribuyen al bruxismo. |