La ansiolisis, que implica la disminución de la ansiedad mediante fármacos, es una herramienta valiosa en odontología pediátrica. Los medicamentos utilizados para este fin, principalmente las benzodiacepinas, ayudan a atenuar los estados de ansiedad inhibiendo los núcleos del sistema límbico.
En muchos casos, el tratamiento odontológico sencillamente es imposible sin una ansiolisis previa. Este tipo de dificultades se dan especialmente en pacientes no cooperadores, como pacientes con fobias, discapacitados psíquicos y sobre todo en niños que se resisten al tratamiento. Esto se traduce en muchos casos en la necesidad de realizar el tratamiento con anestesia general, lo que se asocia a un costo elevado en términos de personal, organización y material, además de introducir los riesgos propios del procedimiento.
La sedación permite disminuir la ansiedad y la percepción del dolor, facilitando la administración de anestesia local y mejorando la disposición del paciente al tratamiento. Por este motivo, los métodos agrupados bajo el término sedación mínima o sedación moderada gozan de una popularidad creciente. Entre las opciones aptas para el paciente pediátrico destaca la sedación con midazolam o hidrato de cloral administrados por vía oral o rectal.
Un método de sedación poco difundido en Alemania, pero muy popular en los países anglosajones y los países escandinavos, es la sedación por inhalación con óxido nitroso y oxígeno
Sedación con óxido nitroso: ¿qué es y cuándo se utiliza?
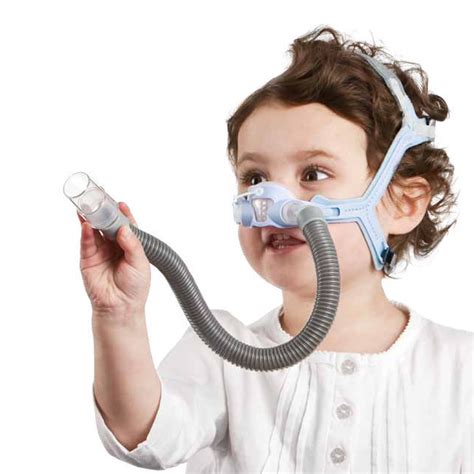
Paciente pediátrica sedada con mascarilla nasal colocada.
Definiciones de Sedación
La sedación se divide en cuatro estadios:
- Sedación mínima: Se utilizan dosis bajas de ansiolíticos para disminuir el miedo al tratamiento odontológico o para facilitar el sueño la noche antes de la visita al odontólogo.
- Sedación moderada: Es una sedación controlada, inducida farmacológicamente con reflejos de defensa conservados y una reacción específica a estímulos físicos y órdenes verbales.
- Sedación profunda: Sedación controlada, inducida farmacológicamente con reflejos de defensa disminuidos y que deja al paciente en un estado del que resulta difícil despertarle.
- Anestesia general: Pérdida del conocimiento controlada, inducida farmacológicamente.
La sedación con óxido nitroso es un método de «sedación mínima» siempre que no se administre más de un 50% de óxido nitroso junto con oxígeno y no se utilicen otros sedantes salvo un anestésico local. En caso de añadirse otros sedantes a la combinación de óxido nitroso y oxígeno o si se administra el óxido nitroso en una proporción superior al 50% se trata de una «sedación moderada».
Historia del Óxido Nitroso en Odontología
El primer uso médico documentado del óxido nitroso se remonta a 1844, cuando Horace Wells administró gas hilarante a un paciente odontológico. Sin duda, es en Estados Unidos donde la sedación con óxido nitroso goza de más tradición. Según datos de Wright y McAulay, ya en 1973 el 44% de los odontopediatras estadounidenses utilizaba el óxido nitroso. En 1980 este porcentaje se había elevado al 73% y en 1996 incluso hasta el 89%.
En lo que se refiere a la distinta implantación cabe destacar también que, a diferencia de Alemania, en otros países las sociedades especializadas han publicado recomendaciones relativas a la realización, la garantía de calidad y la formación necesaria para el uso de la sedación con óxido nitroso. En Estados Unidos, Canadá y, en Europa, en Suiza, Países Bajos, Escandinavia, Gran Bretaña y Escocia se dispone de guías para el uso de la sedación por inhalación en la odontología. En Alemania, en cambio, si se desean conocer los requisitos de esta técnica, prácticamente sólo se puede recurrir a las recomendaciones de otros países.
Características Generales del Óxido Nitroso
El óxido nitroso (N2O) utilizado en medicina es un gas incoloro e inodoro, estable e inerte y más pesado que el aire. Tiene un sabor ligeramente dulce, no es inflamable pero sí es comburente. El óxido nitroso forma parte junto con el metano y el CO2 de los llamados gases de efecto invernadero. Sin embargo, la contribución del óxido nitroso médico a la emisión anual de gases de efecto invernadero en todo el mundo es inferior al 0,1%. No existe una relación directa entre el óxido nitroso médico y la problemática del agujero de la capa de ozono.
El óxido nitroso pasa al organismo a través de los pulmones y se disuelve físicamente en la sangre. Debido a su coeficiente de partición sangre/gas bajo de 0,47 y a su coeficiente de partición tejido adiposo/gas bajo, el óxido nitroso constituye el medicamento inhalado más fácilmente controlable en la anestesia. No es irritante para las vías respiratorias, no provoca depresión respiratoria y no es absorbido por los tejidos (músculo, hueso, tejido adiposo) ni es metabolizado por los riñones o el hígado. Atraviesa fácilmente la barrera hematoencefálica. El efecto clínico aparece tan sólo 3 a 5 min después de la inhalación. Hasta el 99% del gas se elimina por vía pulmonar. Sin embargo, el óxido nitroso es 34 veces más soluble que el nitrógeno. Por ello se difunde tan fácilmente hacia las cavidades orgánicas donde sustituye al nitrógeno. Tiene un efecto expansor del volumen, por lo que su uso está contraindicado en la sinusitis y en la otitis media, ya que puede provocar dolor debido al aumento del volumen o de la presión.
La administración de óxido nitroso a dosis muy altas puede provocar teóricamente, al final del tratamiento, una hipoxia por difusión. Para descartar este riesgo se administra a los pacientes al final de la sedación por inhalación oxígeno puro durante 3 a 5 min.
Consideraciones de Seguridad y Exposición Laboral
En los años setenta y ochenta se insistió mucho en la posibilidad de que el personal de quirófano o de la consulta dental expuesto al escape de gases anestésicos, entre ellos el óxido nitroso, pudiera sufrir efectos adversos tóxicos. Las investigaciones se centraron sobre todo en la fertilidad del personal femenino. Sin embargo, no se logró establecer una relación entre el óxido nitroso y las alteraciones patológicas observadas; además, algunos de los estudios fueron criticados por su diseño.
Para evaluar el nivel de exposición a sustancias tóxicas inhaladas en el lugar de trabajo se utilizan como referencia los límites indicados en la TRGS 900. El límite está establecido en 100 ppm y se refiere a un valor medio de 8 h. Para reducir al mínimo estos valores se dispone de dos vías: en primer lugar, evitar la liberación de óxido nitroso al aire del lugar de trabajo y, en segundo lugar, la eliminación lo más completa posible del gas escapado. Podemos evitar la liberación del gas mediante el uso de un equipo adecuado y una conducta apropiada del paciente (la comunicación con el equipo médico no debe ser verbal). Esto incluye también la administración del óxido nitroso a través de una mascarilla nasal bien ajustada de la que se aspira simultáneamente el gas excedente y el gas espirado en el punto de origen. Otro aspecto incluye prescindir de concentraciones de óxido nitroso innecesariamente altas (menos del 50%, mejor sólo 20-30%). El segundo punto igualmente importante para la protección del lugar de trabajo es un intercambio eficiente del aire ambiente mediante un sistema de climatización de alta calidad. La rotación de personal («staff rotation») también contribuye a minimizar la exposición en el lugar de trabajo.
Indicaciones y Contraindicaciones en Odontopediatría
Después de obtener la anamnesis médica, odontológica y social, los pacientes pertenecientes a las categorías ASA I o ASA II pueden ser tratados con «sedación mínima» o «sedación moderada» siempre que el niño tenga la madurez emocional necesaria y muestre el cumplimiento suficiente para sentarse voluntariamente en el sillón dental y para colocarse la mascarilla nasal. La sedación con óxido nitroso es razonable a partir de una edad aproximada del niño de unos 4 años pero, según Babl et al, también puede ser utilizada ocasionalmente en niños menores.
La sedación con óxido nitroso está contraindicada en:
- Enfermedad pulmonar obstructiva crónica (EPOC)
- Trastornos de la conducta graves
- Embarazo (primer trimestre)
- Tratamiento con sulfato de bleomicina
- Resfriado intenso, otitis media
- Pacientes con hipertensión craneal
- Miastenia grave
- Esclerosis múltiple
- Respiración bucal habitual
- Falta de cooperación en discapacitados graves
La sedación con óxido nitroso está indicada en los casos siguientes:
- Pacientes ansiosos, impacientes u obstinados
- Algunos pacientes con discapacidad psíquica o física
- Prevención del estrés en alteraciones cardiacas leves y en el asma
- Pacientes con reflejo faríngeo
- Pacientes en los que no se consigue una anestesia local profunda
- Niños cooperadores que se han de someter a una sesión de tratamiento odontológico de larga duración
En niños extremadamente ansiosos puede hacer falta administrar sedantes más potentes, como midazolam en combinación con ketamina, que, sin embargo, sólo pueden ser administrados por un anestesista, o una combinación de midazolam y óxido nitroso, si bien la administración en monoterapia es la más segura para el paciente y para el facultativo.
En el tratamiento con óxido nitroso no se prescinde ni de la anestesia local ni de las medidas de manejo conductual psicológicas habituales, como Tell-Show-Do (TSD por sus siglas en inglés, explicación del procedimiento con un lenguaje adaptado a la edad del niño), la distracción y los patrones de lenguaje hipnótico. Se puede utilizar el óxido nitroso para apoyar la inducción del trance o para mantener el estado hipnótico. El óxido nitroso ha mostrado ser especialmente eficaz en casos agudos y en intervenciones quirúrgicas en niños.
Veerkamp et al mostraron que niños muy ansiosos, tratados en varias sesiones consecutivas con óxido nitroso, mostraron un nivel significativamente más bajo de ansiedad en tratamientos posteriores, incluso en aquellos que se llevaron a cabo sin óxido nitroso. La sedación con óxido nitroso en combinación con la anestesia local constituye una buena alternativa a la anestesia general.
Efectos del Óxido Nitroso
Los efectos principales del óxido nitroso son euforia, relajación, pérdida de la percepción del tiempo y aumento de la sugestibilidad (capacidad de influencia individual sobre las funciones psicomotoras y psíquicas). En este tipo de sedación el paciente permanece consciente y conserva los reflejos de defensa. Al mismo tiempo se reduce el reflejo faríngeo, aumenta el umbral de dolor y se refuerza la disposición a la cooperación. La disminución de la percepción del tiempo y el estado de relajación facilita al niño aceptar sesiones de tratamiento de mayor duración. Además, el óxido nitroso disminuye o elimina el miedo al odontólogo. Algunos estudios presentados recientemente muestran que el óxido nitroso influye tanto en receptores GABA como en receptores NMDA (receptores ionotrópicos del glutamato). Su combinación con otros sedantes potencia el efecto de los mismos.
Aplicación de la Sedación con Óxido Nitroso
El odontólogo responsable del tratamiento debe disponer de una formación teórica y práctica sólida en relación con la sedación con óxido nitroso, la cual se puede adquirir tanto en Alemania como en otros países. La finalidad de la sedación por inhalación en odontopediatría es conseguir una sedación suave sin pérdida del conocimiento («sedación mínima»). Esto implica que el niño debe mantener los ojos abiertos y debe reaccionar adecuadamente a las órdenes que reciba. No hace falta que el paciente esté en ayunas, pero es aconsejable que ingiera una comida ligera al menos 2 h antes del tratamiento.

Realización de ejercicios prácticos durante un curso.
Midazolam (Dormicum): Información Detallada
El Midazolam, conocido comercialmente como Dormicum, es una benzodiacepina de vida media muy corta con una acción farmacológica de duración breve. Presenta un efecto sedante y somnífero de intensidad pronunciada y ejerce un efecto ansiolítico, anticonvulsivante y miorrelajante. Tras la administración intramuscular o intravenosa, se produce una amnesia anterógrada breve.
Presentaciones y Vías de Administración
- Solución inyectable:
- Niños >6 meses: Sedación consciente, sedación profunda en UCI, premedicación, inducción y componente sedante en anestesia.
- No recomendado en menores de 6 meses por datos limitados.
- Solución bucal:
- Tratamiento de crisis convulsivas agudas y prolongadas en lactantes (>3 meses), niños y adolescentes.
- Fórmula magistral a partir de ampollas inyectables de midazolam.
- No establecida la seguridad y eficacia en niños de 0 a 3 meses (uso off-label).
El midazolam se puede administrar por vía intravenosa, intramuscular, bucal, intranasal u oral. La dosis debe ser individualizada según la edad, enfermedades subyacentes y medicaciones concurrentes. Disminuir la dosis con opioides u otros depresores del SNC. Niños <6 años pueden necesitar dosis más altas y vigilancia estrecha; calcular la dosis en función del peso corporal ideal.
Dosificación
Sedación para procedimientos o sedación preoperatoria:
- Oral, rectal: 0,5-0,75 mg/kg en dosis única preprocedimiento (máximo: 20 mg); administrar 20-30 minutos antes. En niños menores de 6 años o niños poco colaboradores, podrían requerir dosis de hasta 1 mg/kg. Por el contrario, en algunos niños mayores de 6 años, dosis de 0,25 mg/kg podrían ser suficientes.
- Intranasal: 0,2-0,5 mg/kg (dosis máxima total: 10 mg o 5 mg por cada orificio nasal), se puede administrar 10-20 minutos antes del procedimiento.
- Intramuscular: 0,1-0,15 mg/kg 30-60 minutos antes del procedimiento, se puede ir aumentando la dosis hasta 0,5 mg/kg; dosis máxima total: 10 mg.
- Intravenosa:
- 6 meses-5 años: Inicial: 0,05-0,1 mg/kg, pueden ser necesaria dosis hasta 0,6 mg/kg.
- 6-12 años. Dosis inicial 0,025- 0,05 mg/kg, pudiendo incrementar hasta dosis total de 0,4 mg/kg.
- 12-16 años: dosis de adultos, la dosis total máxima: 10 mg.
- Lactantes <6 meses: Existe mayor riesgo de depresión respiratoria, por lo que se debe realizar titulación en pequeños incrementos de dosis hasta lograr el efecto deseado.
Sedación profunda para la ventilación mecánica:
- Administración intravenosa: dosis de carga: 0,05-0,2 mg/kg, seguida de una perfusión continua a dosis iniciales de 0,06-0,12 mg/kg/hora (1-2 µg/kg/minuto).
Antiepiléptico (Tratamiento inicial de crisis convulsiva >5 minutos):
- Se puede administrar midazolam bucal (en mucosa yugal) o intranasal a dosis de 0,2-0,3 mg/kg.
Si no se conoce el peso se utilizará la edad:
| Peso | Edad | Dosis |
|---|---|---|
| 6 kg - 12 kg | 3 meses - 1 año | 2,5 mg |
| 13 kg - 25 kg | 1 año - < 5 años | 5 mg |
| 26 kg - 35 kg | 5 años - <10 años | 7,5 mg |
| >35 kg | ≥10 años | 10 mg |
Administración de la medicación:
- Se recomienda que la persona que vaya a administrar la medicación use guantes.
- Sostener la cabeza y la mandíbula del paciente.
- Introducir lentamente la jeringa precargada entre la mejilla y la encía inferior sobre el lado de la boca que está pegado a la cama o el suelo.
- Inclinar la jeringa “hacia abajo”. No introducirla sublingual pues podría morder el dispositivo y romperlo.
- Administrar la dosis correspondiente lentamente en 30 segundos.
- Cerrar la boca y sostener la mandíbula del paciente para asegurar que la medicación no sale de la cavidad bucal.
- En caso necesario (para volúmenes mayores o pacientes más pequeños), se puede administrar la mitad de la dosis en cada lado de la boca.
Estatus convulsivo refractario:
- Se administra de forma intravenosa, y el ajuste de dosis se realizará en de forma individualizada en función de la situación hemodinámica y de la actividad convulsiva.
- Dosis inicial de: 0,15 mg/kg seguido de una infusión continua a 0,06 mg/kg/hora (1 µg/kg/min), la dosis se aumentará de forma progresiva hasta lograr el control de la actividad convulsiva.
Uso en neonatos (E: off-label):
- Sedación:
- Intravenosa: 0,05-0,15 mg/kg en 5 minutos. Puede repetirse la dosis cada 2-4 horas.
- Infusión continua i.v.: 0.01-0.06 mg/kg/hora (10-60 µg/kg/h). Puede ser necesario ir aumentando dosis tras varios días de tratamiento por desarrollo de tolerancia y/o aumento de la eliminación.
- Intranasal: 0.2-0.3 mg/kg por dosis.
- Sublingual: 0.2 mg/kg por dosis.
- Oral: 0.25 mg/kg por dosis.
- Anticonvulsivante:
- Dosis de carga: 0,15 mg/kg (150 µg/kg) por vía intravenosa en al menos 5 minutos.
- Dosis mantenimiento: 0,06-0,4 mg/kg por hora (1-7 µg/kg/h).
Consideraciones Especiales
- Insuficiencia renal: Los pacientes con insuficiencia renal que reciben una infusión continua pueden acumular metabolitos activos hidroxilados, contribuyendo a la sedación prolongada.
- Insuficiencia hepática: Usar con precaución en pacientes con cualquier grado de insuficiencia hepática. Reducir la dosis en pacientes que reciban dosis múltiples o una infusión continua.
Contraindicaciones
- Hipersensibilidad conocida a las benzodiazepinas o a algún componente de la formulación.
- Glaucoma agudo de ángulo estrecho.
- Intoxicación aguda con alcohol, hipnóticos o psicotrópicos.
- Miastenia.
- Insuficiencia hepática grave.
- Insuficiencia respiratoria grave.
- Síndrome de apnea del sueño.
El midazolam nunca debería utilizarse sin tener disponible un equipo de monitorización, oxígeno, y equipo de resucitación por la potencial depresión respiratoria, apnea, parada respiratoria y parada cardiaca.
Precauciones
- Administrar con precaución en pacientes con alteración de la función cardiaca, fallo renal, enfermedad pulmonar y disfunción hepática.
- En lactantes de entre 3-6 meses de edad, existe mayor riesgo depresión respiratoria tardía.
- En neonatos la infusión debe ser lenta, ya que la infusión rápida se puede asociar a hipotensión grave y crisis convulsiva.
Efectos Secundarios
- Frecuentes (≥1/100 a <1/10):
- Sedación, somnolencia, disminución del nivel de conciencia, depresión respiratoria.
- Actividad similar a convulsiones hasta en 1% de los pacientes, y en los recién nacidos prematuros se pueden observar mioclónicas graves.
- Náuseas y vómitos.
- Depresión respiratoria (disminución del volumen corriente o disminución de la frecuencia respiratoria, apnea (3% de los niños)).
- Hipotensión hasta en un 3% de los niños, taquicardia.
- Reacciones paroxísticas (fundamentalmente en niños):
- Agresividad, agitación, ira, hostilidad y excitación.
- Temblor muscular.
La sobredosis de benzodiazepinas se manifiesta por excesiva somnolencia, confusión, coma, hipotensión y depresión respiratoria que puede ser tratada con flumazenil.
Interacciones
- Muestra interacción con el alcohol y con cualquier fármaco depresor del sistema nervioso central, aumentando el nivel de sedación y la depresión respiratoria.
- El midazolam se metaboliza casi exclusivamente por CYP3A4. El uso concomitante de inductores o inhibidores de la enzima puede afectar al metabolismo del midazolam.
- Potencian el efecto de midazolam: anestésicos y analgésicos narcóticos, bloqueadores de los canales de calcio, nabilona, antiulcerosos, antifúngicos azólicos, antibióticos macrólidos, Inhibidores de la proteasa, atorvastatina.
- Disminuyen el efecto de midazolam: carbamazepina, xantinas, rifampicina, hierba de San Juan.
Excipientes
- Ampollas: cloruro sódico, ácido clorhídrico, hidróxido sódico y agua para inyección.
- Comprimidos: lactosa anhidra, celulosa microcristalina, almidón de maíz pregelatinizado, estearato de magnésio, hidroxipropilmetilcelulosa, talco, dióxido de titanio (E 171).
- Solución bucal: cloruro de sodio, agua para inyección, ácido clorhídrico e hidróxido de sodio
Conservación
Conservar a temperatura ambiente.
Sedación Consciente en el Dentista
La sedación consciente es una técnica recomendada para todas las personas que padecen odontofobia, permitiendo que los pacientes gocen de una buena salud al no evitar ni posponer sus citas dentales. En la sedación consciente participan un odontólogo y un médico anestesista.
Procedimiento
La sedación consciente en el dentista se hace por vía intravenosa, lo que garantiza que el efecto sea inmediato. Junto con la sedación consciente, también se suministra anestesia local. La sedación consciente se puede llevar a cabo en cualquier tratamiento realizado por el dentista: cirugías de implantes, endodoncias, extracciones dentales, etc.
Indicaciones Adicionales
- Condensar intervenciones y hacer menos visitas a la clínica.
- Pacientes que viven lejos de la clínica o tienen poca disponibilidad.
- Adultos o niños con necesidades especiales que no pueden colaborar con el dentista.
Efectos de la Sedación Consciente
- Relajación profunda, muy próximo al sueño.
- Ausencia de miedo, nervios o ansiedad.
- Percepción del tiempo reducida.
- Mayor colaboración del paciente.
Medicamentos Utilizados
- Midazolam: Fármaco administrado en la mayoría de las ocasiones, especialmente en pacientes adultos.
- Propofol: Medicamento usado en niños.
Riesgos y Efectos Secundarios
Aun así, como sucede con cualquier tratamiento médico, la sedación consciente en el dentista conlleva ciertos riesgos y posibles efectos secundarios.
- Reacciones adversas a la medicación.
- Alteraciones en el ritmo respiratorio.
- Alteraciones en la presión arterial y el ritmo cardíaco, especialmente en pacientes con enfermedades sistémicas preexistentes.
Duración
La sedación consciente dura un máximo de cuatro horas, aproximadamente. El precio es orientativo y depende de varios factores.