En odontología, el objetivo principal es ser lo más conservador posible, priorizando siempre la conservación del diente natural. La endodoncia y la extracción son dos de los tratamientos más comunes, y aunque ambos abordan problemas dentales, son procedimientos muy distintos. La endodoncia, también conocida como tratamiento de conducto, se realiza cuando la pulpa dental, o el tejido blando dentro del diente, se encuentra afectada.
Este daño puede originarse por caries profundas, traumatismos o procedimientos dentales previos. El objetivo principal de la endodoncia es mantener la pieza dental para evitar su extracción. En muchos casos, esto implica la eliminación del nervio del diente y la posterior reconstrucción dental.

¿Cuándo es Necesaria una Endodoncia?
Un tratamiento de endodoncia puede prevenirse si la caries se trata a tiempo, antes de que se extienda. Generalmente, se requiere una endodoncia en dientes que, tras un tratamiento dental como una reconstrucción, continúan causando molestias durante meses, o cuando aparece un dolor espontáneo y continuo que puede o no ceder con antiinflamatorios.
Endodoncia Preventiva: Protección Pulpar
La endodoncia preventiva se centra en la protección pulpar mediante técnicas como la eliminación de la caries en etapas (stepwise excavation). Varios estudios han demostrado que la eliminación de la caries dentinaria profunda en etapas, en dos visitas separadas por varios meses, protege la pulpa. Esto reduce la frecuencia de exposiciones pulpares y permite la formación de dentina terciaria, disminuyendo así la necesidad de tratamientos endodóncicos.
Respuesta Defensiva Pulpar
Cuando el complejo dentino-pulpar se ve afectado por caries o traumas, la respuesta inflamatoria de las células pulpares, la microcirculación y la acción de los neuropéptidos pulpares entran en juego. La dentina terciaria se forma en áreas específicas de la interfase pulpa-dentina en respuesta a estímulos nocivos. Si los estímulos son leves o moderados, se produce dentina reactiva; si son severos y causan necrosis, se forma dentina reparativa.
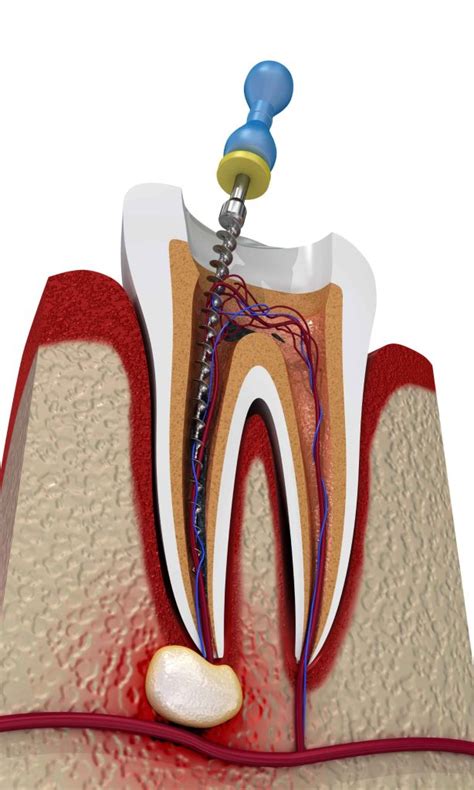
El Proceso de Endodoncia
El tratamiento de endodoncia es bastante sencillo. Inicialmente, se anestesia la zona afectada y se realiza una incisión en el diente para remover la pulpa enferma o muerta. Posteriormente, las cámaras pulpares se limpian a fondo para eliminar cualquier bacteria restante. Estas cámaras se rellenan con gutapercha, un material dental que reemplaza la pulpa dañada. Para finalizar, se coloca una corona sobre la pieza dental para restaurar su apariencia y fortaleza.
Tras el tratamiento, es común experimentar molestias durante algunos días, que pueden incluir dolor leve o agudo, pero generalmente se controlan con analgésicos de venta libre.
Extracción Dental como Alternativa
En ciertas situaciones, el dentista puede considerar que la extracción es la mejor opción, especialmente si la caries es extensa y debilita significativamente la estructura del diente, impidiendo su restauración. Una fractura grave en la pieza dental también puede justificar la extracción.
Si es necesaria la extracción, el dentista anestesiará la zona y utilizará un elevador para aflojar el diente y extraerlo con fórceps. Después de la extracción, se recomienda morder una gasa durante unos 45 minutos para detener el sangrado. Es normal experimentar un sangrado leve y algo de hinchazón durante las primeras 24 horas, la cual puede reducirse con compresas frías.
Endodoncia vs Implantes: Un Dilema Clínico
El dilema que enfrenta el clínico es cuándo realizar un tratamiento endodóncico o un retratamiento, o bien extraer el diente y colocar un implante endo-óseo. El pronóstico juega un papel crucial en esta decisión. Aunque la predictibilidad de los implantes ha mejorado significativamente, es fundamental considerar los factores que pueden afectar la longevidad del diente, así como la calidad y cantidad del hueso, la condición de otros dientes y los deseos del paciente. El dilema persiste.
Los implantes osteointegrados son una alternativa valiosa cuando el tratamiento endodóncico no es viable. La decisión entre mantener un diente tratado endodóncicamente versus la extracción y la colocación de un implante requiere una evaluación cuidadosa de factores preoperatorios, intraoperatorios y postoperatorios que puedan influir en el pronóstico del tratamiento preestablecido.
La especialidad de la implantología ha avanzado con nuevos diseños, alcanzando tasas de éxito de hasta el 97%, dependiendo de la ubicación en el arco dental y la densidad del hueso. El éxito se define como una sólida osteointegración que permite una restauración protésica posterior, con un mejor pronóstico en la mandíbula que en el maxilar.
Los factores a considerar para determinar el pronóstico periodontal del diente incluyen el estado periodontal, restaurador y endodóncico del diente, así como la ubicación, calidad y cantidad de hueso para los implantes, y el estado de salud sistémico, la economía, la conformidad y la motivación del paciente.

La retención de dientes que pueden tratarse endodóncicamente en lugar de su extracción y la colocación de un implante es una decisión basada en varios factores, siendo la predictibilidad del tratamiento a largo plazo el objetivo final. Esto incluye la localización y condición de los dientes restantes, así como las necesidades y deseos del paciente. En función de las expectativas del paciente, pueden incluirse extracciones estratégicas, sacrificando dientes con una esperanza de vida corta o mediana, y/o tratamientos endodóncicos en lugar de extracciones.
Una forma de evaluar el éxito de un tratamiento endodóncico es la supervivencia del diente después del tratamiento de conductos. Un estudio masivo en EE. UU. demostró que el 97% de los dientes tratados se conservaron durante un período de seguimiento de ocho años.
La calidad de vida es un factor importante al considerar alternativas terapéuticas como los implantes dentales, ya que los problemas estéticos y las múltiples visitas de ajuste pueden tener un impacto significativo en este aspecto del paciente.
Endodoncia VS Implante. La Dra Liz lo explica. 🦷😁
Un objetivo de la odontología basada en la evidencia es establecer decisiones terapéuticas apropiadas basadas en las pruebas disponibles, los factores individuales de cada caso, la experiencia del profesional y el consentimiento informado del paciente. Un estudio comparativo mostró que tanto los dientes tratados con endodoncia como los implantes unitarios tenían un porcentaje de supervivencia del 94% durante un período de 10 años.
Un meta-análisis reciente proporciona una visión detallada de los porcentajes de supervivencia relativos de los implantes unitarios frente a los dientes tratados con endodoncia y restaurados. Este estudio mostró que los resultados de ambos tratamientos fueron equivalentes, sin diferencias significativas en ninguno de los períodos de observación.
Al decidir el tratamiento, es crucial considerar otros factores específicos de cada caso, incluyendo factores locales y sistémicos. La calidad del hueso es un factor determinante en la supervivencia de los implantes dentales, y la osteoporosis se asocia con una reducción de la supervivencia de los implantes, particularmente en mujeres postmenopáusicas sin sustitución estrogénica.
En términos de coste, los implantes unitarios restaurados pueden costar entre un 75% y un 90% más que los dientes similares tratados con endodoncia y restaurados. Además, los implantes pueden requerir más intervenciones postoperatorias, visitas adicionales y costos imprevistos.
Finalmente, la consideración más importante en el plan de tratamiento es la ética. Estudios a gran escala sugieren que los dientes tratados endodóncicamente y bien restaurados tienen un buen pronóstico, lo que permite mantener el "implante" natural: el diente original.
Endodoncia y Enfermedades Sistémicas
La bibliografía existente sobre la relación entre la endodoncia y la salud general es limitada, pero dado el creciente número de pacientes de edad avanzada con múltiples problemas médicos, este tema está ganando importancia. Los problemas endodónticos pueden tener repercusiones sistémicas, y viceversa, las enfermedades sistémicas pueden interactuar con los tratamientos de conductos radiculares.
Endodoncia y Diabetes Mellitus
Aproximadamente el 9-10% de los adultos padecen diabetes, una enfermedad metabólica que puede afectar el sistema inmunitario y la cicatrización. Los pacientes con diabetes tipo II presentan una mayor prevalencia de dientes endodonciados y lesiones periapicales. Si bien algunos estudios no muestran diferencias en las tasas de éxito de los tratamientos endodóncicos en pacientes diabéticos, otros sugieren que la presencia de periodontitis apical puede limitar las perspectivas de curación.
Endodoncia y Osteoporosis
Los bifosfonatos, utilizados para tratar la osteoporosis, pueden provocar necrosis óseas tras intervenciones dentales invasivas. Si bien las repercusiones de los bifosfonatos sobre la pulpa y los tejidos perirradiculares aún no están claras, se prefiere el tratamiento endodóntico no quirúrgico a las extracciones en pacientes que toman bifosfonatos.
Endodoncia y Radioterapia
La radioterapia en la zona de la cabeza y el cuello puede alterar las propiedades del tejido dental y provocar necrosis pulpar. El tratamiento de conductos radiculares se considera la opción más segura en comparación con la extracción debido al riesgo de osteorradionecrosis. Se recomienda realizar el tratamiento endodóntico antes de la radioterapia.
Endodoncia y Quimioterapia
La quimioterapia debilita la respuesta inmunitaria de los pacientes, por lo que los dientes con necrosis pulpar o periodontitis apical deben tratarse o extraerse antes de la terapia como focos de inflamación potenciales.
Endodoncia y VIH
La infección por VIH puede aumentar el riesgo de exacerbación aguda de inflamaciones perirradiculares. El tratamiento de conductos radiculares suele ser la intervención más segura en estos casos. La existencia de una infección por VIH no constituye una contraindicación para un tratamiento de conductos radiculares, y la protección del personal es fundamental durante el tratamiento.
Endodoncia y Alergias
El látex es uno de los alérgenos más comunes en endodoncia, presente en guantes y diques de goma. En caso de alergia al látex, se deben utilizar guantes y diques de goma sin látex. Aunque la gutapercha presenta similitudes estructurales con el látex, las alergias cruzadas son raras.
Conclusión
La elección entre endodoncia y extracción depende de una evaluación exhaustiva de cada caso individual. La endodoncia puede ser una opción valiosa para salvar dientes dañados, mientras que la extracción puede ser necesaria en situaciones donde la estructura del diente está comprometida. Además, es crucial considerar las condiciones médicas preexistentes del paciente y las posibles interacciones con los tratamientos endodóncicos.
Tabla Comparativa: Endodoncia vs Implante
| Característica | Endodoncia | Implante |
|---|---|---|
| Objetivo | Salvar el diente natural | Reemplazar el diente perdido |
| Procedimiento | Eliminación de la pulpa dañada, limpieza y relleno del conducto | Extracción del diente, colocación de un tornillo en el hueso y posterior corona |
| Costo | Generalmente más económico | Generalmente más costoso |
| Tiempo de tratamiento | Puede completarse en una o dos visitas | Puede requerir varios meses |
| Riesgos | Infección, fractura del diente | Infección, fallo de la osteointegración, daño a nervios |
| Éxito a largo plazo | Depende de la calidad de la restauración y del cuidado del paciente | Depende de la osteointegración y del cuidado del paciente |