La endodoncia, también conocida como tratamiento de conductos, es un procedimiento dental común cuyo objetivo principal es salvar un diente natural que está dañado o infectado, evitando así la necesidad de una extracción. El tratamiento consta de varios pasos diseñados para eliminar la pulpa dañada o infectada, limpiar y desinfectar los conductos radiculares, y sellarlos para prevenir futuras infecciones.
Aunque la endodoncia es generalmente un procedimiento seguro y eficaz, en algunos casos puede fracasar. Se estima que el fracaso de una endodoncia oscila entre el 2 y el 16%. Una endodoncia mal realizada puede provocar molestias persistentes, infecciones en la raíz del diente e incluso poner en riesgo la pieza dental.

¿Qué es una Endodoncia?
Una endodoncia, también conocida como tratamiento de conductos o “matar el nervio”, es un procedimiento cuyo principal objetivo es conservar el diente natural y evitar realizar una exodoncia. El tratamiento consta de varios pasos diseñados para eliminar la pulpa dañada o infectada. Primero, se accede al interior del diente para limpiar y desinfectar los conductos radiculares, eliminando todas las bacterias o tejido muerto. Una vez limpios, se rellena todo el interior de un material biocompatible para sellar los conductos y evitar futuras infecciones. Cuando la endodoncia tiene éxito, el diente puede permanecer en la boca durante muchos años, sin causar dolor ni infecciones.
Síntomas de una Endodoncia Mal Hecha
Una endodoncia mal hecha o una endodoncia bien hecha que fracasa, puede presentar varios síntomas que se manifiesten justo después del tratamiento, o incluso semanas y meses después. Es normal sentir algo de dolor después de la endodoncia, sobre todo al masticar, pero es leve y en cuestión de días suele desaparecer. Con una endodoncia fracasada puedes llegar a experimentar un dolor persistente que no disminuye con el tiempo. Puede presentarse de manera espontánea o como una molestia punzante al morder. Este dolor puede deberse a una inflamación o infección residual debido a la presencia de bacterias en los conductos laterales accesorios o a un conducto que no fue tratado.
Si la endodoncia se ha realizado bien, el diente no debería reaccionar al frío ni al calor, ya que el nervio se ha eliminado. Además, notar molestias al masticar, podría ser señal de una inflamación periapical o de una mala oclusión por una reconstrucción mal ajustada.
- Dolor persistente: Uno de los síntomas más comunes del fracaso de una endodoncia es el dolor que no desaparece semanas después del tratamiento.
- Sensibilidad: Si la endodoncia se ha realizado bien, el diente no debería reaccionar al frío ni al calor, ya que el nervio se ha eliminado.
- Inflamación de la encía o zona afectada: La inflamación puede manifestarse como hinchazón en la zona afectada y en la encía que rodea el diente tratado. Si la infección avanza, la inflamación puede aumentar y evolucionar hacia un absceso periapical agudo, con presencia de pus, mayor dolor local y sensación de malestar general.
- Fístulas o supuración de pus: Las fístulas son pequeños bultitos o granitos de color blanquecino que aparecen cerca del diente afectado y actúan como vías de escape del pus que se genera por la infección. Al igual que aparecen, desaparecen de forma intermitente y si no se tratan, puede que el problema se extienda al hueso o a otros tejidos cercanos.
- Cambio de color del diente: Tras una endodoncia, el diente puede que cambie de color y se vuelva más oscuro, adoptando un tono grisáceo o amarillento. Esto sucede porque al perder su nervio y vasos sanguíneos, el diente deja de recibir nutrientes y se vuelve un tejido no vital. El oscurecimiento no solo afecta estéticamente, sino que también puede indicar que el diente necesita un tratamiento interno como una reendodoncia o incluso una cirugía periapical.
- Movilidad dental: Si un diente se mueve tras una endodoncia también es síntoma de fracaso del tratamiento. En el caso de sentir dolor, además de la movilidad, es necesario valorar si se puede salvar el diente con cirugía apical o si hay que extraerlo y colocar un implante dental.
¿Qué opciones tenemos si una endodoncia no funciona? | Dra Anaïs Ramirez
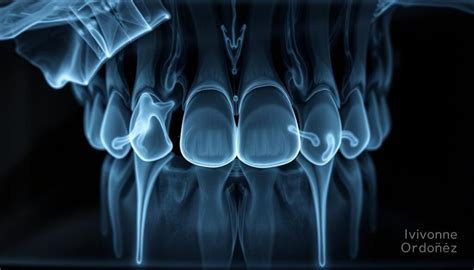
Radiografía de una Endodoncia Mal Hecha
Una de las herramientas más seguras y fiables para detectar una endodoncia fracasada es la radiografía dental:
- Sobreobturación: Cuando el material de obturación se extiende más allá de la raíz, puede irritar los tejidos periapicales.
- Lesiones periapicales: Se identifican como áreas más oscuras o radiotransparentes alrededor del ápice del diente.
- Conductos no tratados: Puede que existan conductos adicionales sin tratar, los cuales aparecen como áreas radiotransparentes, ya que no han sido limpiados ni rellenados.
- Fracturas radiculares: Aunque a veces son difíciles de detectar, pueden verse como líneas finas y oscuras a lo largo de la raíz.
Causas de Fracaso de una Endodoncia
La endodoncia es un procedimiento dental común y seguro, pero puede fracasar ante complicaciones como: no eliminar bien la infección, si se fractura el diente o si hay errores como perforaciones.
Una de las causas más comunes de una endodoncia fracasada es un sellado incompleto del conducto radicular. Si el sellado en el extremo del conducto no es adecuado, permite la entrada de bacterias desde el hueso o la encía hacia el interior del diente. Esta situación puede ocurrir tanto por un sellado insuficiente como por el uso de materiales inadecuados.
Las fracturas en la raíz del diente, durante o después de la endodoncia, pueden comprometer seriamente el éxito del tratamiento, especialmente si el diente no está protegido adecuadamente con una restauración. No todos los conductos son rectos y simples, algunos presentan formas inusuales y curvaturas pronunciadas que pueden ser difíciles de limpiar y sellar completamente con el material de obturación de la cámara pulpar.
Después de una endodoncia, el diente debe restaurarse correctamente con una corona para protegerlo. Con el tiempo, este diente puede recibir más presión al masticar, ya que se desgasta menos que los demás y aumenta el riesgo de fractura.
Posibles Consecuencias de una Endodoncia Mal Hecha
Las consecuencias de no corregir una endodoncia fracasada a tiempo pueden ser graves:
- Lesión periapical: Entre el 2 y el 14% de las endodoncias fracasan provocando inflamación periapical en los tejidos que rodean la raíz del diente.
- Daños en el hueso maxilar o mandíbula: Las infecciones periapicales más severas pueden afectar al hueso que rodea la raíz del diente, provocando sinusitis maxilares, infecciones óseas o pérdidas de soporte del diente.
- Pérdida del diente: Una de las consecuencias más graves de no corregir una endodoncia fracasada a tiempo, es que la infección avance y destruya parte del hueso que sujeta el diente de manera irreparable.
- Problemas estéticos o funcionales: Un diente no restaurado correctamente tras la endodoncia puede llegar a fracturarse, cambiar de color o presentar alteraciones estéticas.
¿Qué Hacer Ante una Endodoncia Fracasada?
Ante una endodoncia fracasada, lo más importante es actuar con rapidez para evitar complicaciones mayores como infecciones periapicales o sinusitis maxilares.
- Evaluación profesional: El primer paso que debes seguir si sospechas que tu endodoncia ha fracasado es pedir cita con un dentista con experiencia en endodoncia o en cirugía bucal para evaluar la situación. Diagnosticar una endodoncia fracasada requiere una evaluación detallada por parte de un profesional. El dentista evalúa los síntomas que presenta el paciente y realiza una radiografía y una tomografía para observar el diente y los tejidos de alrededor.
- Tratamiento de reendodoncia: En algunos casos, se puede intentar hacer un retratamiento del conducto radicular para corregir cualquier problema del tratamiento inicial e intentar salvar el diente. Es un procedimiento más complejo que la endodoncia inicial, ya que pueden quedar restos de material, haber conductos obstruidos o lesiones periapicales.
- Cirugía periapical: Si no es posible realizar el retratamiento o no funciona, la cirugía periapical es la única alternativa para evitar extraer el diente. Suele ser la solución más eficaz cuando hay una lesión localizada, el diente tiene una restauración que no se puede retirar sin dañarlo o cuando el canal está bloqueado.
- Extracción y colocación de un implante dental: En los casos donde resulta imposible salvar el diente, porque no es posible hacer reendodoncia o una cirugía periapical, la solución será extraerlo y colocar un implante dental en su lugar. Un implante es una solución segura y duradera que permite recuperar tanto la función estética como masticatoria del diente perdido.
Endodoncia sin Caries: Necrosis Pulpar
La mayoría de las personas relaciona el dolor dental intenso o los problemas del nervio del diente con la presencia de caries. Sin embargo, existe una patología silenciosa, menos conocida y mucho más traicionera: la necrosis pulpar sin caries. Esta condición puede desarrollarse sin que haya una lesión visible en la superficie dental, y si no se detecta a tiempo, puede acarrear complicaciones graves.
¿Qué es la Pulpa Dental?
La pulpa dental es el tejido blando ubicado en el interior del diente, compuesto por nervios, vasos sanguíneos y tejido conectivo. Su función es mantener al diente vivo, nutrido y sensible a los estímulos externos. En la mayoría de los casos, la necrosis está provocada por una caries profunda no tratada. Pero, sorprendentemente, también puede aparecer en dientes sin una sola caries.
Causas de la Necrosis Pulpar sin Caries
¿Cómo puede morir el nervio de un diente aparentemente sano?
- Traumatismo: Un golpe directo en la boca, aunque no llegue a fracturar el diente, puede interrumpir el riego sanguíneo hacia la pulpa. Si esto ocurre, el tejido comienza a morir lentamente. Es común en deportistas, personas que han sufrido caídas o accidentes de tráfico.
- Bruxismo: Apretar o rechinar los dientes de forma involuntaria puede generar un estrés constante sobre el tejido pulpar.
- Cambios bruscos de temperatura: Exponer los dientes de forma repetida a temperaturas muy altas o muy bajas (por consumo excesivo de bebidas frías/calientes) puede irritar la pulpa.
- Reconstrucciones dentales profundas: Una reconstrucción dental muy cercana a la pulpa puede desencadenar una respuesta inflamatoria intensa.
Síntomas de la Necrosis Pulpar sin Caries
Una de las razones por las que esta patología es tan peligrosa es que muchas veces no produce dolor en las primeras fases.
- Cambio de color del diente: Un diente negruzco, grisáceo o amarillento puede estar necrosado.
- Molestias: Aunque la pulpa muerta no puede generar dolor como tal, sí puede causar molestias debido a la presión de los gases internos o a una inflamación residual.
- Halitosis o mal sabor: Cuando la necrosis progresa, los tejidos muertos pueden liberar sustancias que causan halitosis o mal sabor.
- Fístula: En los casos más avanzados, puede aparecer una pequeña burbuja de pus (fístula) en la encía.
- Dolor al masticar: Puede que el diente afectado no duela en reposo, pero sí al masticar.
Diagnóstico y Tratamiento
Detectar la necrosis pulpar en dientes aparentemente sanos requiere una evaluación minuciosa y pruebas específicas. Los dentistas aplican estímulos térmicos o eléctricos para comprobar la respuesta del nervio.
Ignorar una necrosis pulpar es jugar con fuego. La aparición de fístulas (esas burbujas con pus en la encía) puede volverse crónica. En fases avanzadas, el único tratamiento posible es la extracción. Afortunadamente, existe solución, y en la mayoría de los casos se puede conservar el diente afectado si se actúa a tiempo.
Las opciones de tratamiento incluyen:
- Endodoncia: Es el tratamiento de elección.
- Apicectomía: Si el tratamiento de conductos no es suficiente o la infección persiste, puede ser necesario realizar una apicectomía.
- Extracción: Cuando el diente está demasiado deteriorado o la infección ha destruido gran parte de la estructura, no queda más remedio que extraerlo.
¿Notas un cambio de color en un diente, una molestia persistente o simplemente algo “raro” sin explicación? No lo dejes pasar. La ausencia de dolor no significa que esté todo bien. Una visita de control cada seis meses puede marcar la diferencia entre salvar o perder un diente.
Tipos de Endodoncia
Para clasificar las endodoncias, es importante tener en cuenta que no todos los dientes tienen el mismo número de raíces ni de conductos radiculares. En las raíces de los dientes es donde se encuentran estos conductos radiculares.
- Endodoncia Unirradicular: Son los procedimientos endodónticos que se realizan en dientes con un solo conducto radicular.
- Endodoncia Birradicular: Son los procedimientos que se realizan a dientes con dos conductos radiculares.
- Endodoncia Multirradicular: Son las endodoncias realizadas a aquellos dientes que cuentan con tres o más conductos radiculares.
Pese a que la mayoría de los dientes acostumbran a tener el número de conductos radiculares descrito en cada uno de los tipos, todos los dientes pueden tener variaciones anatómicas.
Ventajas de la Endodoncia
Una endodoncia es un tratamiento que permite curar o sanar un diente original que tiene una infección o una descomposición. El tratamiento se lleva a cabo de manera rápida y sin apenas dolor, y tiene múltiples ventajas para el paciente que decide someterse a él. Tanto a corto como a largo plazo.
- Evita la extracción de un diente natural.
- Evita la halitosis y otras consecuencias: Los dientes infectados pueden producir consecuencias más allá del daño del propio diente, como por ejemplo la halitosis.
- Es un tratamiento no doloroso: La endodoncia es un tratamiento que apenas produce dolor al paciente durante el proceso. La tecnología actual lo convierte en un tratamiento sin dolor, rápido y seguro.
- Recupera la masticación sin molestias: Los dientes dañados pueden ser sensibles al estar expuestos a alimentos fríos o calientes y también al tacto o la masticación de ciertos alimentos.
- Previene tratamientos dentales más caros: Un diente descompuesto puede resultar en el movimiento de los dientes adyacentes.
Fases de la Endodoncia
La endodoncia es un tratamiento que consiste en sanar un diente infectado de manera grave. El tratamiento consta de cinco fases que comienza con una radiografía y diagnóstico del estado del paciente, y finaliza una vez que el diente ya está restaurado.
- Radiografía y diagnóstico: El primer paso de una endodoncia es realizar una radiografía que ayudará a valorar la posible afectación de la pulpa o del nervio del diente.
- Anestesia local: El proceso de endodoncia comienza con la aplicación de anestesia local para adormecer la zona.
- Extracción pulpar: Para acceder al nervio y a la cámara pulpar, se perfora el diente. Se elimina del diente tanto la pulpa como las bacterias y el tejido nervioso descompuesto. Después, se raspan y liman los lados de los conductos radiculares.
- Sellado radicular: Con el diente completamente limpio y desinfectado, se sellan los conductos.
- Restauración del diente: Habitualmente, los dientes que necesitan de una endodoncia también tienen alguna fractura o una caries extensa. A menudo es necesario colocar una corona, un poste u otra restauración para proteger el diente y restaurarlo completamente.
Causas del Tratamiento del Nervio Dental
El tratamiento del nervio dental o endodoncia consiste en extraer del interior del diente la pulpa dañada, es decir, eliminar de la cavidad pulpar y los conductos radiculares todo el tejido que contiene los vasos sanguíneos y los nervios propios del diente para, posteriormente, rellenarlo con un material biocompatible. Este procedimiento también se conoce como tratamiento de conductos o tratamiento del canal radicular. Su finalidad es eliminar la infección, sellar el paso de gérmenes al interior del organismo e insensibilizar el diente para acabar con el dolor.
Lo ideal sería mantener los dientes vitales, gracias a la prevención, y no llegar al punto de necesitar una endodoncia. Sin embargo, cuando la infección afecta a la pulpa dentaria, el tratamiento del nervio es ineludible para mantener y conservar la dentición natural, objetivo fundamental de la odontología. No realizar un tratamiento de endodoncia causaría la extensión de la infección, la pérdida del diente e incluso podría hacer peligrar la salud general.
Las situaciones que hace necesaria una endodoncia son variadas:
- Caries profundas que lleguen a la pulpa dentaria.
- Desgaste o erosión severos que comprometan los tejidos internos del diente.
- Traumatismos o golpes dentarios, directos o indirectos, que provoquen la pérdida de la vascularización del diente, produciendo la necrosis (pérdida de vitalidad de la pulpa) y abriendo un espacio en el interior del diente que podría ser ocupado por bacterias (origen de infección).
¿Cómo se Hace un Tratamiento del Nervio Dental?
La cámara o cavidad pulpar se encuentra dentro de la corona del diente, mientras que los conductos o canales radiculares están en el interior de las raíces del diente.
Tras el examen clínico, radiológico y de vitalidad del diente, una vez que se determina la necesidad de una endodoncia, las fases del tratamiento son:
- Anestesia: Es importante la obtención de una anestesia adecuada del diente para evitar el dolor durante la instrumentación. En los casos en que la pulpa está inflamada es una técnica difícil y que requiere un adecuado entrenamiento.
- Preparación y aislamiento con dique de goma: Hay que preparar y aislar el diente y el campo operatorio donde se va a trabajar con dique de goma. Este dispositivo hace posible trabajar con seguridad, pues evita la entrada de saliva y bacterias hacia los tejidos interiores del diente y el maxilar. Además, permite la utilización de líquidos desinfectantes sin riesgo para el paciente de tragar o inhalarlos. Del mismo modo, gracias al aislamiento se pueden manipular limas e instrumentos pequeños sin peligro de que el paciente los pueda tragar o dañarse con ellos.
- Apertura de la cámara pulpar y localización de los conductos radiculares: Tras la apertura de la cámara pulpar y la localización de los conductos radiculares, es necesario medirlos con precisión milimétrica (confirmada con radiografías y localizadores electrónico). Es importante que la longitud de trabajo de los conductos sea exacta para asegurar el éxito del tratamiento a largo plazo.
- Limpieza: La labor de limpieza de la cámara pulpar y los conductos radiculares se puede realizar con limas manuales, limas automáticas, soluciones irrigantes, etc.
- Relleno: Tanto la cavidad pulpar como los conductos radiculares se rellena con materiales de cementado y obturación que promueven el sellado hermético para evitar la penetración de bacterias.
- Obturación o reconstrucción: La obturación o reconstrucción de la cámara pulpar es imprescindible para restaurar la integridad de la corona dentaria.
- Radiografía final: La imagen radiológica final nos asegura la correcta finalización del tratamiento y nos permite vigilar la evolución de las posibles lesiones que pueda presentar el diente.
tags: #endodoncia #sin #caries