Los implantes dentales son una opción habitual y efectiva para reemplazar dientes perdidos, ofreciendo una solución duradera que mejora tanto la estética como la funcionalidad de la sonrisa. Sin embargo, al igual que los dientes naturales, los implantes pueden verse afectados por diversas enfermedades. Es fundamental mantener libre de infecciones el hueso que lo sustenta.
Como odontólogo con varios años de experiencia, he visto la alegría que traen los implantes dentales al recuperar sonrisas… y también la preocupación cuando surgen problemas inesperados. En DentalSuite, estamos comprometidos con la salud bucal de nuestros pacientes. En implantología usamos el término “enfermedades periimplantarias” para referirnos a las patologías que afectan a los tejidos alrededor de un implante (peri- = alrededor).
Muchas personas piensan que, al no ser dientes “reales”, un implante no dará molestias. Entiendo esa expectativa, y por eso quiero acompañarte a descubrir qué enfermedades o complicaciones pueden aparecer con los implantes dentales, cómo reconocer los síntomas a tiempo y qué hacer para prevenirlos. Mi objetivo es que, tras leer esto, te sientas tranquilo/a para cuidar tu implante y tu salud bucal.
¿Qué es un Implante Dental?
Cuando hablo con mis pacientes, siempre explico primero qué es un implante dental y cómo funciona. Un implante es básicamente un pequeño tornillo de titanio que colocamos dentro del hueso maxilar o mandibular para sustituir la raíz de un diente perdido. Sobre ese tornillo, una vez integrado en el hueso, colocamos una corona (diente artificial) con la forma y color del diente natural.
Sin embargo, precisamente porque el implante está atornillado al hueso e interactúa con tus tejidos (encía, hueso), requiere cuidados similares o mayores que los de un diente natural. Piensa que el implante convive con las bacterias de tu boca igual que tus dientes. Si esas bacterias proliferan sin control (por higiene inadecuada u otros factores), pueden causar infecciones e inflamaciones en los tejidos alrededor del implante.
Además, cada boca es diferente: hay personas con encías más delicadas, antecedentes de enfermedad periodontal (problemas de encías previos) o hábitos (como fumar) que hacen más difícil la cicatrización. En resumen, un implante dental puede sufrir “enfermedades” igual que un diente normal. A continuación te explico las complicaciones más frecuentes asociadas a los implantes dentales, cómo identificarlas y cómo manejarlas.
Las dos más importantes son la mucositis periimplantaria y la periimplantitis, que guardan cierta analogía con la gingivitis y periodontitis que ocurren en dientes naturales. También existen otras complicaciones como el fracaso del implante (a veces llamado “rechazo”) u problemas menos comunes.
Prevención y tratamiento de las enfermedades periimplantarias | Cátedra UCM-Ticare
Enfermedades Comunes Causadas por Implantes Dentales
Las enfermedades más comunes causadas por implantes dentales son la periimplantitis y la mucositis periimplantaria. Sus síntomas incluyen dolor, sangrado, inflamación de encías, mal olor y pérdida ósea. Estas complicaciones, conocidas como enfermedades periimplantarias, pueden comprometer la longevidad y el éxito de los implantes.

1. Mucositis Periimplantaria
La mucositis periimplantaria es la señal de alerta inicial de que algo no va bien con un implante. Se trata de una inflamación superficial de la mucosa (encía) que rodea al implante, similar a una gingivitis.
Síntomas de mucositis: Los síntomas pueden ser muy sutiles al comienzo. Sangrado al cepillarse alrededor del implante o al pasar el hilo dental.
Es importantísimo destacar que la mucositis periimplantaria es reversible. Al igual que una gingivitis, si actuamos a tiempo no habrá daño permanente en el hueso ni en el implante. Por eso, cuando detectes encías inflamadas o sangrado alrededor de tu implante, acude cuanto antes al dentista.
En la clínica, lo que haremos es evaluar la zona, identificar la causa (por ejemplo, placa acumulada, un punto de difícil acceso, etc.) y tratarla con una limpieza profesional alrededor del implante, instruyéndote además en mejorar la higiene en casa.
Caso real (ejemplo): Recuerdo a una paciente, María, que llegó alarmada porque notó sangre al cepillarse un implante que le pusimos un año antes. Al revisarla, vimos mucositis por placa acumulada debajo de la corona. Tras una sesión de limpieza y refuerzo de técnicas de cepillado (incluyendo un cepillo interproximal para ella), en su control a las 2 semanas la inflamación había desaparecido.
2. Periimplantitis
Si la mucositis no se trata a tiempo, puede progresar a periimplantitis. La periimplantitis es una infección seria que afecta no solo a la encía, sino también al hueso que sostiene el implante. En términos sencillos, es como una “periodontitis del implante”: además de inflamación y pus, aquí comienza la pérdida de hueso alrededor del implante.
La periimplantitis suele presentarse cuando la mucositis fue ignorada o persistió. ¿Qué la causa? Los mismos factores de la mucositis (placa bacteriana, mala higiene) potenciados en el tiempo. Además, ciertos pacientes tienen mayor predisposición, por ejemplo: personas con historial de enfermedad periodontal severa, fumadores intensos (el tabaco dificulta la circulación en encías y la respuesta inmune) o diabéticos mal controlados.
Un punto crítico es que la periimplantitis no siempre da grandes síntomas al inicio, por eso las revisiones periódicas son clave.
Síntomas de periimplantitis: En etapas iniciales, los síntomas se parecen a los de la mucositis (encía inflamada, enrojecida, sangrado fácil y a menudo supuración de pus).
La periimplantitis no es reversible espontáneamente como la mucositis, pero se puede tratar para intentar frenar la infección y regenerar los tejidos en lo posible. El tratamiento siempre deberá hacerlo un profesional; en casa no podemos eliminar el problema solo con cepillado en esta fase.
En clínica, normalmente realizamos una limpieza profunda alrededor del implante (a veces con anestesia local), utilizando instrumentos especiales para eliminar el sarro y las bacterias de la superficie del implante. Muchas veces aplicamos antisépticos o antibióticos locales, e incluso antibióticos sistémicos (pastillas) si la infección lo amerita.
Sé que suena agresivo, pero estos tratamientos pueden salvar implantes. He visto implantes con periimplantitis severas que, tras terapia adecuada y mantenimientos estrictos, siguen funcionando años después. La clave está en detectarlo pronto. Por eso siempre insisto: si notas cualquier signo inusual en tu implante (inflamación, dolor, supuración), no esperes, consulta rápidamente.
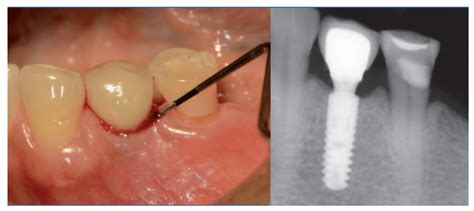
3. Fallo del Implante (Fallo de Osteointegración)
Una duda frecuente que escucho es: “¿Y si mi cuerpo rechaza el implante?”. La palabra “rechazo” asusta mucho porque uno piensa en el rechazo de órganos trasplantados. Te tranquilizará saber que el rechazo verdadero a un implante dental es extremadamente raro.
Los implantes están fabricados con titanio, un material biocompatible que el organismo normalmente acepta muy bien (no es identificado como un cuerpo extraño peligroso). No obstante, en algunos casos el implante no logra integrarse correctamente al hueso tras la cirugía inicial.
¿Cómo se manifiesta un fallo de osteointegración? Por lo general, el implante no llega a fijarse bien al hueso durante los meses posteriores a su colocación. El paciente puede notar que, pasado el periodo de cicatrización, el implante está flojo o se mueve al aplicarle fuerza. A veces ocurre pronto, al momento de colocar la corona definitiva, que el implante no tenía suficiente anclaje. Otras veces, el implante parecía estable pero a los pocos meses comienza a movilizarse sin dolor importante.
¿Por qué puede fallar un implante recién puesto?
- Alergia al titanio: es extremadamente inusual, pero se han reportado casos aislados de reacción alérgica al metal del implante u otros metales en la aleación.
La buena noticia es que estos fracasos iniciales son poco frecuentes. En estadísticas generales, más del 95-97% de implantes se osteointegran bien. En mi práctica, los pocos casos de fallo que he visto los hemos solucionado retirando el implante fallido, esperando la recuperación del hueso, y colocando un nuevo implante con éxito meses después.
Nota: Muchas veces los pacientes utilizan “rechazo” para referirse también a la periimplantitis avanzada (cuando el implante ya está tan infectado que el cuerpo lo acaba expulsando). Técnicamente no es un rechazo inmunológico, sino una pérdida del implante por infección.
4. Otras Complicaciones
- Dolor crónico neuropático: En ocasiones excepcionales, un paciente puede experimentar un dolor persistente en la zona del implante sin signos de infección ni movilidad. Puede deberse a una irritación o daño en algún nervio cercano durante la colocación del implante.
- Problemas sinusales o perforación sinusal: Para implantes colocados en el maxilar superior (zona de molares superiores), debajo se encuentran los senos paranasales. Si un implante se introduce demasiado en dirección al seno maxilar, podría comunicar con éste y dar problemas como sinusitis crónica o infecciones.
- Aflojamiento de componentes protésicos: En algunos casos, no es el implante en sí sino la corona o el tornillo que la sujeta lo que da problemas. Puede aflojarse el tornillo protésico que une la corona al implante, causando movilidad de la corona o un espacio donde entran bacterias.
- Problemas estéticos en la encía: A veces, aunque el implante esté sano, pueden ocurrir recesiones de la encía o pérdida de volumen de la encía/papila alrededor del implante, dejando un aspecto menos estético (se ve el metal o un “huequito” negro entre diente e implante).
¿Cómo Identificar una Infección en un Implante Dental?
Escuchar a tu cuerpo (¡y a tu boca!) es fundamental. Los signos de alerta incluyen:
- Sangrado persistente o repetitivo al cepillar o al usar el hilo alrededor del implante. Uno puede pensar “es normal, me habré lastimado”, pero el sangrado de encías no es normal ni en dientes naturales ni en implantes.
- Enrojecimiento e hinchazón de la encía que rodea al implante, comparada con las encías de alrededor.
- Dolor en la zona del implante al morder, o dolor pulsátil espontáneo. Un implante no tiene nervio dental propio (como un diente, que duele con caries), pero los tejidos alrededor sí pueden doler si hay infección o inflamación fuerte.
- Supuración: Si notas salida de pus o un sabor desagradable cerca del implante, es indicativo de infección activa. A veces se nota al presionar la encía o puede aparecer espontáneamente un pequeño absceso (como una espinilla) en la encía del implante que supura líquido amarillento.
- Movilidad: Si al tocar el diente sobre implante lo sientes flojo o con ligero movimiento, acude de inmediato. Un implante nunca debería moverse (a diferencia de los dientes naturales que pueden tener una milésima de movilidad). La movilidad puede significar que el implante ha perdido gran parte del hueso de soporte.
- Fístulas o hinchazones recurrentes: inflamaciones en la encía cerca del implante que van y vienen.
Ante cualquiera de estos signos, no dudes en consultar. En mi consulta he aprendido que muchos pacientes aguantan semanas o meses con sangrados o molestias leves por miedo a “molestar” o a lo que les digamos. ¡Al contrario! Mientras más pronto vengan, más sencillo suele ser el tratamiento. Así evitamos que una simple mucositis evolucione a periimplantitis severa.
Recuerda: tu implante no tiene terminaciones nerviosas propias, así que puede estar perdiendo hueso silenciosamente sin dolor hasta fases avanzadas.
Tratamiento de las Infecciones en Implantes Dentales
Hoy por hoy la prevención y el diagnóstico temprano son las mejores armas para combatir las infecciones de los implantes dentales. Según el nivel de gravedad de la infección, existen tres líneas de tratamiento.
1. Higiene
El tratamiento de los implantes afectados por mucositis periimplantaria debe orientarse fundamentalmente a restablecer la salud mediante medidas de higiene, tanto profesionales -limpiezas con ultrasonidos, polvo de glicina, etc.- como de autocuidado.
Tu odontólogo debe comprobar que el diseño de las estructuras protésicas es el adecuado para permitir el acceso a las emergencias de los implantes de forma que puedan ser higienizados satisfactoriamente. En casa es necesario reforzar las rutinas de limpieza: 2-3 veces al día (imprescindible por la mañana y por la noche). La técnica de cepillado correcta es fundamental, así como la limpieza interproximal con cepillos, seda o superfloss, e irrigadores orales, sobre todo en las zonas de implantes. Se debe complementar con geles o colutorios antisépticos.
2. Tratamiento Quirúrgico e Implantoplastia
Cuando la mucositis ha progresado y producido la perdida de soporte óseo estamos ante una periimplantitis. Su manejo es notoriamente más complejo que el de la mucositis y aún no goza de consenso científico.
En la mayoría de los casos el tratamiento es conservador. Consiste en la eliminación mecánica de los restos bacterianos (sarro, placa, etc.) de la superficie del implante. Además, tu odontólogo debe desbridar y quitar el tejido blando inflamado que rodea el implante. Los casos menos agresivos de periimplantitis se pueden solucionar con la limpieza mecánica y/o química del implante, de los tejidos blandos que lo rodean y con el pulido de su superficie.
La cirugía bucal se completa con una implantoplastia -eliminación de espiras o roscas del implante que han quedado al descubierto por la pérdida de hueso - y pulido de la superficie del implante dental, que ayudará a dificultar en el futuro la acumulación de placa. Para la implantoplastia aplicamos distintos protocolos de fresado con turbina dental o instrumentos de baja velocidad. En algunos casos, a la vez que fresamos, intentamos regenerar el hueso mediante biomateriales o material autólogo.
Es frecuente que la pérdida de tejido óseo vaya acompañada de pérdida de tejido gingival, por lo que también la implantoplastia se puede complementar con injertos de encía o de tejido conectivo. Generalmente se obtienen del paladar del paciente y su objetivo será modificar el entorno del implante para hacer más eficaz su limpieza y para estabilizar su situación.
También antibióticos específicos como el metronidazol han demostrado su utilidad en los casos de periimplantitis y pueden emplearse como coadyuvantes en este proceso. El manejo de la periimplantitis debe englobarse siempre en una estrategia integral de mantenimiento del paciente para intentar conservar los implantes en boca el mayor tiempo posible y así también poder prolongar la vida de las prótesis dentarias.
En este contexto se debe vigilar el estado de salud general de paciente, por si hubiera condiciones sistémicas que pudieran estar interfiriendo en la evolución de la periimplantitis - tratamientos farmacológicos, tabaco, diabetes, etc.-. Especialmente importante es el control periodontal, pues los periodontopatógenos de las bolsas de los dientes vecinos pueden influir en los implantes.
3. Retirada del Implante
En su versión más agresiva, como son los casos con supuración activa que no responden a medidas antibióticas y quirúrgicas, la periimplantitis puede obligar a retirar el implante.
La retirada del implante es hoy en día un procedimiento bastante sencillo. Existe instrumental específico capaz de desenroscar progresivamente el implante del tejido óseo, de modo similar a un sacacorchos en una botella.
¿Cómo Prevenir las Enfermedades Periimplantarias?
Siempre le digo a mis pacientes: “El éxito de un implante no termina cuando salés de la cirugía con tu diente nuevo, ahí comienza tu responsabilidad con su cuidado.” La prevención es tu mejor aliada para no tener nunca que enfrentarte a una periimplantitis.
Los estudios actuales sugieren que para prevenir la infección de los implantes dentales y promover su éxito a largo plazo, deben seguirse una serie de pautas clínicas y de autocuidado.
Por ello en nuestra clínica tenemos muy en cuenta antes de la colocación del implante factores como la correcta selección del paciente, el estado de salud general y salud dental, la planificación quirúrgica, la calidad del tejido óseo y de la encía o el diseño de la prótesis. Del mismo modo, aconsejamos a nuestros pacientes sobre la necesidad de mantener una correcta higiene y unos hábitos de vida saludables - alimentación sana, control del estrés y, especialmente, evitar el tabaco-.
Medidas preventivas clave:
- Higiene oral impecable todos los días: suena obvio, pero es la piedra angular. Cepíllate los dientes y el implante al menos 2-3 veces al día, dedicando el tiempo necesario (unos 2 minutos). Presta especial atención a la zona del implante: utiliza un cepillo de cerdas suaves para no irritar la encía, pero asegurándote de limpiar bien la unión entre la corona del implante y la encía. Complementa con hilo dental o cepillos interdentales (esos cepillitos pequeños) alrededor del implante para quitar placa donde el cepillo normal no llega. Si tu dentista te lo recomienda, también puedes usar un enjuague bucal antiséptico (por ejemplo, con clorhexidina en periodos cortos, o uno con aceites esenciales) para reducir las bacterias. La higiene meticulosa reduce drásticamente el riesgo de mucositis y periimplantitis.
- Visitas regulares de control y limpieza profesional: Tener implantes no significa “ya no volver al dentista hasta que duela algo”. Al contrario, recomiendo hacer revisiones periódicas con tu odontólogo o periodoncista cada 4-6 meses (según tu caso) para que evalúen tus encías e implantes. En estas visitas, realizaremos limpiezas profesionales (profilaxis) alrededor de los implantes, eliminando sarro o placa que tú no hayas podido quitar. También inspeccionaremos las encías: mediremos sondas alrededor del implante para detectar inflamación temprana, y tomaremos radiografías periódicas para vigilar el nivel del hueso. Estas visitas permiten detectar mucositis incipientes y tratarlas antes de que se vuelvan periimplantitis.
- No fumes, o reducí el tabaco al mínimo: Sé que dejar de fumar es un consejo frecuente para todo, ¡pero es que el tabaco realmente perjudica los implantes! Numerosos estudios han demostrado que los pacientes fumadores tienen mucho mayor riesgo de periimplantitis e incluso de fracaso del implante. El humo y la nicotina irritan la encía, disminuyen el flujo sanguíneo (lo que debilita las defensas locales) y facilitan que la placa bacteriana se mineralice formando sarro. Además, fumar retrasa la cicatrización tras la cirugía del implante y puede comprometer la integración con el hueso. Si eres fumador, intenta dejarlo o al menos reducirlo significativamente, sobre todo en las semanas de cicatrización tras la colocación del implante.
- Cuida tu salud general (diabetes controlada, etc.): Como cualquier parte de nuestro cuerpo, la boca está conectada con la salud integral. Diabetes no controlada, por ejemplo, se asocia con mayor incidencia de infecciones en implantes y peor respuesta al tratamiento. Si eres diabético, mantén tus niveles de glucosa estables con la medicación y dieta indicada, y avísale a tu dentista.
Importancia de las Revisiones en los Implantes Dentales
Algunas revisiones científicas, como la de Derk y Tomassi et al., que analiza 15 estudios epidemiológicos, indican que casi la mitad de los pacientes portadores de implantes van a sufrir algún tipo de infección en sus implantes a medio o largo plazo. Por otra parte, un reciente estudio de la Sociedad Española de Periodoncia (SEPA) ha constatado que uno de cada cuatro pacientes con implantes se expone al riesgo de perder algún implante por periimplantitis, en ausencia de tratamiento.
Teniendo en cuenta estos datos, el cumplimiento del calendario de revisiones diseñado para cada paciente es el único medio de asegurar un cierto control sobre la evolución de los implantes a lo largo del tiempo. El protocolo de revisiones incluye exámenes clínicos de dientes e implantes, sondajes gingivales si procede, chequeo de ajustes protésicos y del apretamiento de coronas y pilares, y estudio radiológico. Asimismo contempla cuidados específicos eventuales, como desmontajes y montajes protésicos con higienizaciones.
Finalmente, si detectamos alguna anomalía o factor de riesgo durante la revisión, propondremos a nuestros pacientes un protocolo individualizado y consensuado, ya que es primordial su cumplimiento y colaboración para la supervivencia del implante. Recuerda que la prevención y el diagnóstico temprano es hoy por hoy el mejor tratamiento. Una visita rutinaria al dentista puede salvar tu implante.
Resumen de Puntos Clave
| Aspecto | Descripción |
|---|---|
| Mucositis Periimplantaria | Inflamación reversible de la encía alrededor del implante. |
| Periimplantitis | Infección que afecta tanto la encía como el hueso, pudiendo llevar a la pérdida del implante. |
| Síntomas Comunes | Sangrado, inflamación, dolor, supuración, movilidad del implante. |
| Prevención | Higiene oral rigurosa, visitas regulares al dentista, evitar el tabaco, controlar enfermedades sistémicas. |
| Tratamiento | Limpieza profesional, antibióticos, cirugía regenerativa, en casos extremos, retirada del implante. |
La periimplantitis es una enfermedad que puede comprometer la salud de tus implantes dentales, pero con un cuidado adecuado, revisiones regulares y un tratamiento oportuno, es posible prevenirla y tratarla eficazmente. Si tienes dudas o necesitas una consulta, no dudes en contactarnos.
tags: #enfermedad #de #los #implantes #dentales