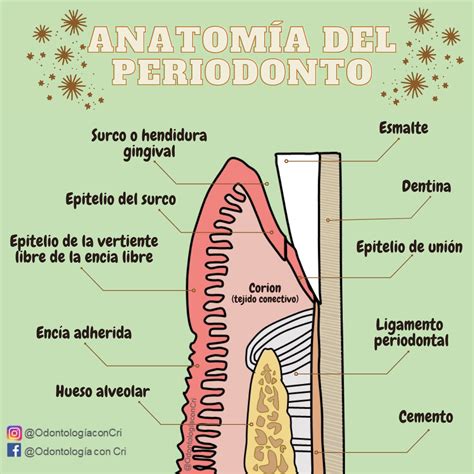
El periodonto es el conjunto de tejidos que rodea y soporta los dientes. Estos tejidos son la encía, el ligamento periodontal, el hueso alveolar y el cemento radicular.
Componentes del Periodonto
Encía
Está constituida por un epitelio queratinizado en su superficie y recubre los huesos maxilar superior y mandibular, donde se encuentran los dientes enclavados. Rodea, también, la parte inferior de la corona de los dientes.
Se une al cuello del diente mediante un tejido llamado epitelio de unión y las fibras de colágeno. La encía sana tiene un color rosa claro y un punteado en su superficie, más o menos intenso. Es un elemento que interviene en la estética de nuestra boca y sonrisa.
Ligamento Periodontal
Es un conjunto de fibras de colágeno dispuestas en diferentes direcciones que unen el cemento del diente con el hueso. Además, en el ligamento periodontal hay células indiferenciadas, vasos y terminaciones nerviosas. Intervienen de esta forma en el control de la masticación.
Hueso Alveolar
Es la porción de los maxilares sobre la que asientan los dientes. Las raíces dentarias asientan en unas oquedades de los huesos maxilares llamadas alveolos dentarios. El hueso alveolar se une al cemento radicular del diente por el ligamento periodontal.
Cemento Radicular
El cemento es una fina capa de tejido calcificado que cubre la dentina de la raíz. Su grosor máximo lo alcanza en los extremos finales de las raíces y en la furca o zona de unión de las diferentes raíces de un mismo diente. El grosor mínimo estaría a nivel del cuello dentario.
Su función principal es proporcionar inserción a las fibras de colágeno del ligamento periodontal.
Epitelio de Unión: Un Sello Esencial
Entre la encía y el diente hay un surco gingival que mide unos 2mm en estado normal. El epitelio de unión une la encía con el diente y mide de 2-3mm de longitud. Es como un sello estanco para el periodonto de inserción y tiene forma triangular.
Las células que lo componen tienen un recambio rápido de 4 a 11 días. El periodonto de inserción está formado por el cemento radicular del diente, el ligamento periodontal y el hueso alveolar.

La Batalla del Organismo Contra los Gérmenes Patógenos
El surco tisular plano en el margen gingival ofrece a las bacterias una protección relativa frente a la autolimpieza de la cavidad oral por acción de la lengua y de la saliva. En el sujeto sano, el epitelio de unión garantiza mediante su adherencia al esmalte una superficie estanca entre la encía y el diente.
Si no se elimina cuidadosamente la placa de los nichos del margen gingival, los productos liberados por las bacterianas atacan el epitelio de unión. Algunas bacterias son capaces incluso de atravesar el epitelio.
El organismo reacciona a este tipo de ataques con la migración de células de defensa desde la sangre. En esta situación, los granulocitos neutrófilos y los macrófagos forman una barrera protectora contra el avance de microorganismos extraños. En un proceso lento y progresivo, los invasores son destruidos y digeridos.
Durante este proceso se liberan diferentes sustancias tóxicas. Para proteger al tejido circundante de estas noxas y para impedir el avance de la inflamación hacia tejidos más profundos, el organismo activa los osteoclastos, entre otras células.
Los osteoclastos tienen una función específica que consiste en reabsorber y remodelar el tejido óseo.
Un sistema inmunitario competente logra detener durante mucho tiempo el avance de los microorganismos hacia la profundidad de los tejidos. Sin embargo, la relación de fuerzas en esta batalla es muy frágil.
Una alteración del sistema defensivo del organismo, una proliferación descontrolada de bacterias o un incremento de la agresividad de los microorganismos facilita la progresión del proceso inflamatorio hacia la profundidad del tejido.
Gingivitis y Periodontitis
La periodontitis se suele desarrollar a partir de una inflamación crónica de la encía (= gingivitis). La causa de la inflamación aguda y crónica de la encía, es decir, del tejido conectivo vascular extraalveolar, hay que buscarla en la acumulación de placa bacteriana en la superficie del cuello dentario.
La sintomatología clínica varía en función de la gravedad y de la duración e incluye eritema, tumefacción, sangrado al tacto, ocasionalmente también sangrado espontáneo y derrame de líquido crevicular. La tumefacción inflamatoria de la encía da lugar a mayores profundidades de sondaje, con la formación consiguiente de «pseudobolsas».
Sin embargo, en la gingivitis, este tipo de bolsas más profundas se forman exclusivamente a partir de la tumefacción gingival, no observándose una pérdida de estructuras del aparato periodontal. Ésta también es la característica diferencial más importante respecto a la periodontitis.
La gingivitis es reversible siempre que se trate adecuadamente, es decir, cura sin secuelas y sin pérdida de tejidos. Sin embargo, en caso de persistir durante un período de tiempo largo, lo que da lugar a un cuadro denominado «gingivitis crónica», la gingivitis se puede propagar al hueso del maxilar, al periodonto y al cemento.
Existe la posibilidad de que una gingivitis crónica se transforme en una periodontitis con una pérdida irreversible de estructuras del aparato periodontal. La transición de una gingivitis a una periodontitis a menudo es fluida y es posible que pase desapercibida para el paciente durante muchos años.
El cuadro no se acompaña de dolor hasta fases muy avanzadas de la periodontitis. Para los afectados es difícil diagnosticar una periodontitis sin intervención del odontólogo.

Factores de Riesgo en la Periodontitis
El sistema inmunitario y la presencia de determinadas bacterias son los factores causales principales de la periodontitis, pero existen otros factores de riesgo que también influyen en la salud periodontal:
- Higiene bucal insuficiente o incorrecta con aparición de placa y cálculo dental.
- Respuesta inmunitaria inadecuada a la placa bacteriana de origen genético.
- Tabaquismo: los fumadores tienen un riesgo cuatro a seis veces superior de desarrollar una periodontitis en comparación con los no fumadores.
- Diabetes mellitus, sobre todo con glucemia mal controlada: la hipoinsulinemia, es decir, la presencia de glucemias altas puede favorecer la formación de depósitos en los vasos de pequeño calibre y afectar negativamente su función.
- Parejas con periodontitis activa. Los gérmenes de la periodontitis se transmiten por vía bucal. El contagio también puede darse de madre a hijo.
- Embarazo: los cambios hormonales favorecen la laxitud del tejido conjuntivo y la tumefacción de la encía facilitando la propagación de las bacterias hacia la profundidad de los tejidos.
- Respiración bucal: con la desecación de la cavidad oral desaparece el efecto autolimpiante de la saliva. Se dan buenas condiciones para la colonización bacteriana.
- El rechinamiento o bruxismo secundario a estados de estrés.
- Estado general de inmunodepresión: como el que se produce después de tratamientos de quimioterapia, en receptores de trasplantes y en pacientes con infección por el VIH.
- Alimentación desequilibrada, déficits vitamínicos.
- Piercings en localizaciones desfavorables (labios, frenillo lingual, lengua).
Opciones de Tratamiento
El tratamiento consiste en controlar el estado inflamatorio de la encía y del aparato periodontal y eliminar la placa, el cálculo dental y los factores proinflamatorios. El tratamiento se divide en varias fases con distintas medidas.
Diagnóstico
La primera fase comprende un estudio diagnóstico completo en el marco del que se determina el tipo, la gravedad y la evolución de la enfermedad. En la exploración clínica se recogen datos como el estado general de la dentición, la movilidad dentaria, la profundidad de las bolsas (profundidad al sondaje), la recesión gingival y la higiene bucal del paciente.
Se realizan pruebas de imagen (radiografías) para determinar el estado óseo. En muchas ocasiones se practican pruebas microbiológicas complementarias para determinar el recuento de gérmenes. En determinados casos hará falta derivar al paciente al médico de medicina general para descartar posibles enfermedades sistémicas (diabetes, VIH, leucemia, etc.).
Fase de Higiene
Durante la fase de higiene posterior se eliminan la placa y el cálculo supragingivales (localizados por encima del margen gingival). Para ello se procede a una limpieza dental profesional (LDP). Esta limpieza sirve también para enseñar al paciente todas las medidas necesarias para llevar a cabo una higiene bucal óptima en su domicilio.
Este procedimiento se deberá repetir al menos una vez. Los seguros de enfermedad obligatorios exigen tres sesiones a intervalos de aproximadamente una semana. En esta fase se realizan o renuevan obturaciones o endodoncias en los pacientes que lo precisan y se extraen los dientes que no se pueden conservar.
Estas medidas permiten eliminar otros focos de bacterias en la cavidad oral. Con el uso de distintos colutorios y medicamentos se podrá controlar y disminuir el crecimiento bacteriano. Con la sola implantación de estas medidas de higiene se puede conseguir una mejoría notable en muchos pacientes.
Zona Subgingival
A la fase anterior sigue la fase de tratamiento a cielo cerrado cuando proceda, durante la que se eliminan la placa y el cálculo subgingivales (localizados debajo del margen gingival). Este procedimiento se denomina «raspaje a cielo cerrado».
Para ello se dispone de instrumentos manuales con formas especiales, las curetas, de aparatos sónicos y ultrasónicos y/o la aplicación de diversos tipos de láser. Después de un período de curación de dos a tres semanas se controla el resultado del tratamiento con una nueva medición de las profundidades de sondaje.
Si procede, se puede repetir el tratamiento en zonas con problemas residuales.
Tratamiento a Cielo Abierto
En bolsas gingivales muy profundas (> 5,5 mm) que no han experimentado la remisión esperada con las medidas de higiene adaptadas y el tratamiento a cielo cerrado puede hacer falta dar un paso más allá e iniciar la fase de tratamiento a cielo abierto. Este procedimiento consiste en acceder a las zonas afectadas mediante un abordaje quirúrgico y repetir las medidas del tratamiento a cielo cerrado con visión directa.
Este tipo de intervención permite rellenar bolsas óseas expuestas y sometidas a una limpieza minuciosa con material de sustitución ósea o cubrirlas con una membrana.
Fluido Crevicular Gingival en el Diagnóstico Periodontal
Durante el estado inflamatorio, distintos tipos de células y biomarcadores inflamatorios (enzimas, citocinas, productos de degradación tisular, etc.) son liberados en el FCG. Por eso, el análisis de la composición proteica del FCG permite predecir, diagnosticar y monitorizar los tejidos periodontales.
Por ejemplo, los niveles de proteasas y colagenasas se asocian a la alteración de la profundidad de las bolsas periodontales, y los niveles de las interleucinas IL-1β e IL-6, con la profundidad y el sangrado al sondaje.
Asimismo, unas concentraciones elevadas de proteínas carboniladas se relacionan con el estadio inicial o los estadios de recuperación de los pacientes con periodontitis.
Finalmente, unos niveles elevados de glucosaminoglucanos en el FCG reflejan la destrucción de tejidos periodontales; el condroitín sulfato, por ejemplo, indica degradación ósea.
También cabe destacar que el FCG puede obtenerse a partir del surco gingival de forma no invasiva. Se trata de una técnica sencilla y económica, que no suele tener complicaciones.
En resumen, los biomarcadores del FCG permiten detectar pequeños cambios en el estatus periodontal antes de que se produzcan daños extensos.
Como Prevenir la Gingivitis y la Periodontitis - Hogar Tv por Juan Gonzalo Angel
tags: #epitelio #de #union #periodoncia