Con frecuencia, muchos pacientes acuden a la consulta tras manifestar molestias o notar la aparición de manchas rojas en el paladar. La aparición de manchas rojas en el paladar puede ser alarmante. Si te ha pasado, debes saber que antes de entrar en pánico lo importante es determinar las posibles causas para dar con el tratamiento indicado. Es importante que conozcamos el paladar y sus cuidados con el objetivo de detectar rápidamente las lesiones que pueden propiciar la aparición de ciertas enfermedades, algunas de ellas muy graves.
Es habitual que cuando pensamos en la salud bucodental fijemos la atención únicamente en los dientes y encías. Tendemos a preocuparnos por el dolor en nuestras piezas dentales y, sin embargo, dejamos de lado otra parte de la cavidad oral que requiere los mismos cuidados.
Las manchas rojas en el paladar son alteraciones en el color de la mucosa que pueden surgir por diversas razones. Estas manchas pueden presentar variaciones en su forma y tamaño, así como en los síntomas que pueden acompañarlas. La identificación correcta de estas manifestaciones es vital, ya que pueden ser indicativas de diferentes condiciones de salud. Es fundamental prestar atención a su aparición y características, ya que el diagnóstico temprano puede ser vital para descartar afecciones serias.
Causas Comunes de las Manchas Rojas en el Paladar
Las manchas rojas en el paladar no aparecen por una sola causa específica. De hecho, son diferentes las variantes que pueden determinar su aparición, porque la sintomatología de estas se diferencian por el tipo de patología. Las manchas rojas en el paladar se diferencian por varias patologías o síntomas, ya que existen diversos tipos.
Aquí te presentamos algunas de las causas más comunes:
- Quemaduras: Consumir alimentos que se encuentran a temperaturas extremadamente altas puede provocar quemaduras en el paladar. Las bebidas, especialmente las que se sirven muy calientes, son otra fuente común de quemaduras en el paladar. Normalmente, el paladar quemado se cura sin la necesidad de usar ningún tipo de tratamiento médico, si la lesión no es demasiado importante. De haber sufrido una quemadura más fuerte, puede que notemos una sensación de picor y escozor en el paladar y también pueden salir ampollas.
- Reacciones a medicamentos: En ocasiones, la persona deja que un medicamento se disuelva en la boca antes de ingerirlo completamente u ocurre una reacción secundaria tras ingerir el fármaco, ocasionando así el enrojecimiento del paladar. Los medicamentos antiinflamatorios, como el ibuprofeno, pueden causar reacciones que resultan en irritación y manchas rojas. Existen otros fármacos que también pueden provocar reacciones en la mucosa oral, resultando en manchas.
- Aftas: Las aftas son lesiones que se manifiestan con una mancha con un núcleo claro rodeado de un halo rojo. Pueden variar de tamaño entre pequeñas y grandes y aparecen en cualquier área de la boca, como la lengua, mejilla, labios, encías, garganta o paladar. Son perfectamente identificables gracias a su color blanquecino y su forma, generalmente redonda que, a veces, forman pequeños bultos en el paladar. Generalmente, las aftas son inofensivas y no contagiosas, pero pueden causar molestias, especialmente al consumir alimentos ácidos o picantes. Estas lesiones no llegan a ser contagiosas, pero causan molestias mientras se padecen, sobre todo en el momento de comer alimentos. Si un paciente lleva ortodoncia, como brackets, es normal que durante los primeros días de adaptación puedan salir aftas. Otras veces, simplemente aparecen debido a un roce o lesión con algún objeto punzante en nuestra boca o por una mordedura accidental.
- Herpes: El herpes es un virus que una vez que se contrae ya no sale del organismo. Los herpes pueden aparecer en el cielo de la boca y estos, a diferencia de las llagas, son contagiosos y se identifican por su color rojizo. Por lo que es un virus que se manifiesta varias veces al año, sobre todo cuando la persona se encuentra en situaciones de estrés.
- Cándida: La cándida es un hongo que se manifiesta por medio de manchas rojas o blancas y que comúnmente aparecen en la cavidad oral. Se trata de una infección provocada por hongos de la mucosa. Es una patología que por lo general afecta a los pacientes que sufren diabetes, que poseen prótesis, niños pequeños o, muy comúnmente, en mujeres que poseen este hongo a nivel genital. Aparece normalmente por una alteración del sistema inmunológico o en pacientes tratados con antibióticos.
- Virus Coxsackie: El virus coxsackie se manifiesta a través de ampollas o manchas rojas que pueden aparecer en las manos, pies y hasta en el paladar. Suele ser un virus que afecta a niños menores de 5 años y que a veces se manifiesta sin generar molestia, y otras veces de forma dolorosa.
- Lesiones malignas: Una aparición de manchas rojas en el paladar puede ser el indicativo de que el organismo no está funcionando correctamente y de estar ante lesiones malignas que pueden incrementarse con el tiempo si no son identificadas y tratadas a tiempo.
Infecciones Víricas y su Impacto en la Mucosa Oral
Las infecciones herpéticas forman parte del grupo de enfermedades infecciosas más frecuentes de la mucosa oral. Las enfermedades de la mucosa oral pueden ser causadas por distintos serotipos del virus del herpes humano (VHH). Los VHH son virus ADN bicatenarios. Se replican en la célula huésped y provocan en ella efectos citopáticos directos así como daños celulares por la inflamación inducida.
Virus del Herpes Simple (VHS 1 y VHS 2)
El VHS 1 es el responsable de más del 90% de las enfermedades de la mucosa oral causadas por el VHS. Un porcentaje superior al 85% de la población mundial es seropositivo para el VHS 1. La primoinfección suele producirse durante la infancia, dando lugar a un cuadro clínico que muchas veces pasa desapercibido. Sin embargo, en otros casos, tras un período de latencia de 3 a 10 días después del contagio se desarrolla un cuadro sistémico grave con fiebre alta, dolor de garganta, adenopatías cervicales y gingivoestomatitis herpética aguda.
En los labios, alrededor de la boca, en la mucosa bucal y gingival y también en la orofaringe aparecen numerosas vesículas que se transforman en erosiones extensas y úlceras superficiales asociadas a dolor intenso al comer y al hablar. Estas vesículas pueden aparecer en la mucosa queratinizada y también en la mucosa no queratinizada. La enfermedad tiene una duración aproximada de 2 a 3 semanas, lo que en determinados casos provoca una pérdida de peso importante, dado que durante este período los pacientes a menudo sólo pueden ingerir líquidos. El tratamiento es sintomático. Además de analgésicos sistémicos y de un colutorio bucal con acción desinfectante y acción anestésica local, a menudo se prescribe un antibiótico si existe una sobreinfección. En pacientes inmunodeprimidos está indicado un tratamiento antiviral sistémico con aciclovir. Por lo demás, se trata de una enfermedad autolimitada.
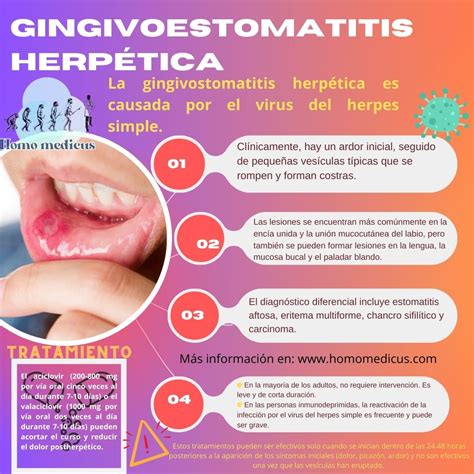
Gingivoestomatitis herpética como primera manifestación de una infección por el virus del herpes simple tipo 1.
Después de la primoinfección, el virus llega por vía retrógrada a través de los axones a los ganglios nerviosos regionales y permanece allí en estado latente. La reactivación puede ser espontánea o ser el resultado de una diversidad de factores (tensión psíquica, fiebre, alteraciones hormonales, inmunosupresión, luz UV) y se observa en alrededor de un 40% de los infectados por el VHS. La recidiva se puede manifestar en todo el territorio de inervación del nervio trigémino, pero las localizaciones más frecuentes son el margen labial (herpes simple labial) o la zona perioral, y con menor frecuencia la mucosa nasal o el resto del rostro.
Las lesiones intraorales aparecen sobre todo en pacientes inmunodeprimidos y se localizan habitualmente en las encías y también en el paladar duro. Los pródromos de las lesiones clínicas visibles consisten en prurito, hormigueo y sensación de quemazón. A continuación se desarrollan pápulas rojizas agrupadas que se transforman en vesículas con un borde rojizo y que, por último, se ulceran y cicatrizan formando una costra.
Se prescindirá de todo tipo de intervención odontológica hasta que la enfermedad no haya avanzado a la fase de costras debido al riesgo de provocar una sepsis por virus del herpes. El dolor suele persistir durante aproximadamente 4 a 5 días y la curación en el paladar duro requiere unos 8 a 10 días. En pacientes inmunodeprimidos a consecuencia de cánceres o tratamientos inmunosupresores, en pacientes sometidos a radioterapia, a trasplantes o con infección por el VIH pueden observarse evoluciones clínicas anormalmente graves.
Virus Varicela Zóster (VVZ)
El VVZ puede dar lugar a dos cuadros clínicos diferentes. La primoinfección da lugar a la varicela. Esta enfermedad se transmite por contacto directo con las vesículas o por transmisión aérea de microgotitas. En más del 90% de los casos los afectados son niños menores de 10 años. Después de un período de incubación de aproximadamente 14 días aparece un exantema generalizado con máculas, pápulas, vesículas, pústulas y, por último, lesiones costrosas, localizadas inicialmente en la cara y que después se propagan rápidamente al tronco respetando habitualmente las partes distales de las extremidades. Este cuadro polimórfico caracterizado por la aparición simultánea de lesiones cutáneas en diversos estadios se denomina «carta astral de Heubner».
En la mucosa oral, en el paladar, la faringe, la lengua y, con menor frecuencia, también en las encías y en el límite del prolabio aparecen vesículas amarillentas, dolorosas, del tamaño de un grano de arroz que estallan rápidamente, se ulceran y quedan rodeadas de un halo rojizo. En general, el diagnóstico es clínico y se establece en base a la anamnesis y a los signos y síntomas característicos. La varicela es una enfermedad autolimitada en niños inmunocompetentes y no requiere tratamiento. En los adultos, la evolución suele ser más grave y puede asociarse a complicaciones, por lo que deberían ser tratados con aciclovir, valaciclovir o famciclovir por vía oral. En niños y adultos inmunodeprimidos, se administra aciclovir por vía intravenosa.
 |  |
| Figura 2a. Varicela. carta astral de Heubner en la espalda. | Figura 2b. Varicela: lesiones orales y lesiones periorales. |
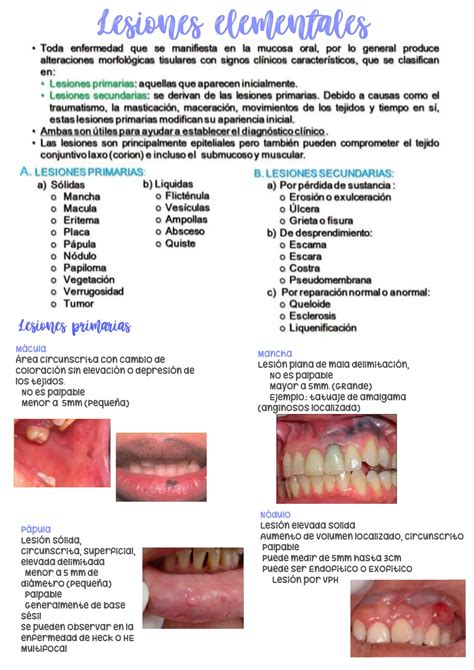
Como el VHS, el VVZ persiste en los ganglios sensitivos. La existencia de una inmunidad celular disminuida favorece su reactivación y la aparición de un herpes zóster en el dermatoma inervado por el ganglio sensitivo correspondiente. Este es el motivo por el que el herpes zóster se presenta sobre todo en pacientes de edad avanzada y con una inmunidad disminuida. Antes de la erupción de las lesiones cutáneas, el paciente presenta de forma característica neuralgias segmentarias y prurito. En la piel aparece un exantema vesicular, limitado al dermatoma afectado, sobre un fondo eritematoso que evoluciona primero a pústulas y finalmente a costras. La afectación de la segunda y de la tercera ramas del trigémino puede dar lugar a alteraciones de la mucosa oral. Las vesículas intraorales estallan rápidamente y confluyen, lo que da lugar a erosiones. Las localizaciones más habituales son la mucosa de los labios, de la lengua, del paladar blando y del paladar duro así como la mucosa yugal, si bien las lesiones intraorales suelen ser estrictamente unilaterales.
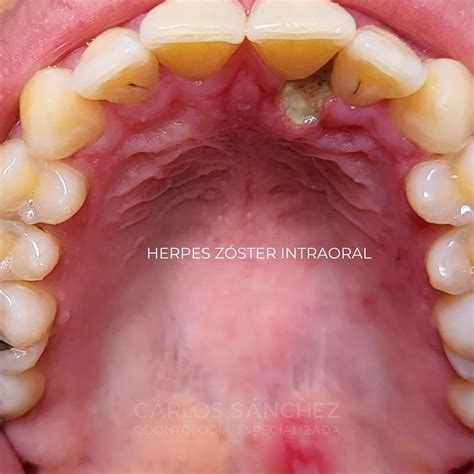
Figura 3. Herpes zóster de la mucosa oral con afectación de la rama II del trigémino en el lado izquierdo.
Después de la cicatrización de las vesículas en un plazo de 2-3 semanas puede persistir un dolor intenso que se denomina neuralgia postherpética. En algunas ocasiones, este dolor puede simular una pulpitis. Antes de la aparición de las vesículas debe hacerse el diagnóstico diferencial con una neuralgia. El diagnóstico puede ser clínico o establecerse, como en la infección por el VHS, mediante el test de Tzanck, la inmunofluorescencia directa, la hibridación in situ, la PCR o un cultivo vírico. El herpes zóster se trata con antivirales sistémicos en pacientes mayores de 50 años, en caso de neuralgias intensas antes de la erupción cutánea o en cuanto aparece ésta, en el herpes oftálmico y en pacientes inmunodeprimidos. Las lesiones orales dolorosas se tratan con colutorios con efecto anestésico local y analgésicos sistémicos.
Virus de Epstein-Barr (VEB)
El VEB puede provocar varias enfermedades orales entre las que se encuentran la mononucleosis infecciosa, la leucoplasia pilosa oral, el linfoma de Burkitt y el carcinoma nasofaríngeo.
La mononucleosis infecciosa afecta sobre todo a jóvenes de edades comprendidas entre 17 y 25 años. Después de un período de incubación que varía entre 30 y 50 días, la enfermedad se manifiesta por la tríada de faringitis, fiebre y adenopatías cervicales. Pueden aparecer además un exantema micropapuloso y petequias palatinas sobre todo en la zona de transición entre el paladar blando y el paladar duro, una amigdalitis exudativa, hepatosplenomegalia y artralgias. La enfermedad es autolimitada. Debería descartarse una infección concomitante por estreptococos -hemolíticos mediante un frotis.
La leucoplasia pilosa oral (LPO) se caracteriza por alteraciones estriadas verticales blanquecinas localizadas predominantemente en los bordes laterales de la lengua, las cuales no se eliminan pasando una gasa. La alteración suele ser asintomática, pero puede producir parestesias si se sobreinfecta con alguna especie de Candida.

Figura 4. Leucoplasia pilosa oral en el borde lingual izquierdo en una infección por el VIH.
La LPO es provocada por el VEB. En muchos casos es un signo precoz de una infección por el VIH y tiempo atrás se consideró un signo patognomónico de esta infección. Actualmente se cree que la LPO es un indicador de la disminución de linfocitos CD4+ y se ha descrito también en relación con otros estados de inmunodepresión, sobre todo en receptores de trasplantes. La LPO concomitante a una infección por el VIH puede desaparecer con un tratamiento antirretroviral de gran actividad (TARGA). Desde el punto de vista del diagnóstico diferencial, la diferenciación con la leucoplasia no homogénea, una reacción liquenoide o una candidiasis no siempre es clara.
El linfoma de Burkitt tiene una relación etiológica clara con la infección por el VEB, sobre todo su forma endémica en el África tropical. Afecta principalmente a los ganglios linfáticos. En la zona oral y maxilofacial son característicos la invasión de la mandíbula o del maxilar, las linfadenopatías cervicales, el dolor de garganta, la movilidad dentaria y la odontalgia. Desde el punto de vista epidemiológico, parece existir también una relación estrecha entre la infección por el VEB y el carcinoma nasofaríngeo.
Citomegalovirus (CMV)
La primoinfección por el CMV suele ser asintomática, pero en casos aislados puede dar lugar a un cuadro clínico parecido al de la mononucleosis. El CMV permanece latente después de la primoinfección. La reactivación en pacientes inmunodeprimidos puede dar lugar a úlceras orofaríngeas.
Virus del Sarcoma de Kaposi (VHH 8)
Se identifica el VHH 8 en todas las variantes del sarcoma de Kaposi, es decir, en la forma clásica, la forma africana endémica, la asociada a la inmunosupresión iatrogénica y la forma epidémica asociada al VIH. El sarcoma de Kaposi es una neoplasia vascular. Las lesiones orales del sarcoma de Kaposi se manifiestan principalmente en el paladar, las encías y la lengua. Aparecen inicialmente como manchas rojizas a violeta azuladas que se pueden transformar en placas, nódulos y tumores a medida que evoluciona la enfermedad. Las lesiones orales son asintomáticas en la mayoría de los casos, pero se pueden manifestar clínicamente por hemorragias, dolor y úlceras durante el curso evolutivo de la enfermedad.
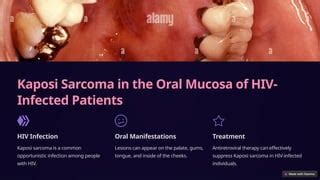
Figura 5. Sarcoma de Kaposi oral en el paladar de un paciente con infección por el VIH.
Virus del Papiloma Humano (VPH)
Los VPH constituyen un grupo de virus ADN bicatenarios sin cubierta. Actualmente hay descritos más de 100 tipos distintos. Los VPH infectan las células epiteliales de la piel y de las mucosas y pueden desencadenar un crecimiento de tipo tumoral descontrolado en las células infectadas. Algunos tipos de VPH de alto riesgo están relacionados claramente con carcinomas, especialmente con los carcinomas de cuello uterino (VPH 16 y 18 y también VPH 31 y 33). En las biopsias realizadas en la zona oronasofaríngea se detectan virus de alto riesgo en hasta el 20% de los casos. Se estima que aproximadamente el 10% de todos los tumores malignos registrados en todo el mundo podría estar relacionado con infecciones por el VPH.
En la mucosa oral, el VPH da lugar a cuadros como el papiloma escamoso, verrugas vulgares, condilomas acuminados y la hiperplasia epitelial focal (enfermedad de Heck). Las verrugas vulgares son causadas por el VPH 1, 2 y 4 y se localizan en la mucosa oral, mucosa gingival y mucosa labial, en el paladar y en los labios. Las verrugas víricas tienen un crecimiento exofítico y muestran una superficie papilomatosa de color blanquecino. A diferencia de los papilomas escamosos, habitualmente pediculados, la base de implantación de las verrugas vulgares es más amplia.
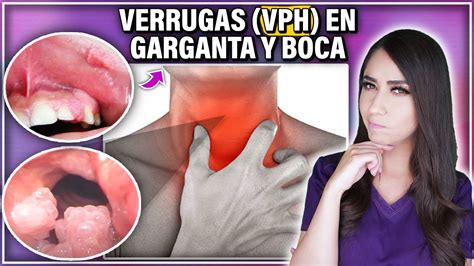
Figura 6. Verrugas vulgares en el lado derecho del paladar.
Diagnóstico y Tratamiento
Como puedes observar, son diferentes los tipos de manchas rojas que aparecen en el paladar, cada una originada por una patología diferente y que se eliminará con un tratamiento específico. El odontólogo puede indicar tomar medicamentos antihistamínicos y analgésicos cuando la molestia por las manchas rojas presentan dolor. Estos son algunos de los tratamientos que generalmente se recomiendan para tratar este tipo de molestias.
El diagnóstico clínico se puede confirmar mediante el test de Tzanck o la identificación del virus (cultivo, inmunofluorescencia directa, hibridación in situ o PCR). Desde el punto de vista terapéutico, el tratamiento de elección son los virostáticos por vía tópica. En infecciones graves y en pacientes inmunodeprimidos se debe considerar la posibilidad de administrar un tratamiento antiviral sistémico con aciclovir, valaciclovir o famciclovir.
El tratamiento consiste normalmente en la escisión quirúrgica (bisturí, láser de CO2). Las recidivas son especialmente frecuentes en pacientes inmunodeprimidos.
El tratamiento para las lesiones de la mucosa oral va a depender de la causa que las produzcan y la gravedad de las lesiones. En casos leves, los anestésicos y antimicóticos de uso tópico suelen resultar efectivos. Sin embargo, cuando se trata de infecciones, el médico puede recetar algún antibiótico, antimicótico o antiviral. Si la causa es una enfermedad autoinmune, el tratamiento será la utilización de medicinas inmunosupresoras. Y si se debe a efectos secundarios del alcohol o cigarrillos, es importante dejar estos hábitos o reducir su consumo al máximo. En casos más extremos, en especial en los pacientes con lesiones precancerosas o con cáncer oral, puede ser necesaria una cirugía para eliminar la lesión.
Prevención y Cuidados
La prevención es fundamental para evitar la aparición de manchas rojas en el paladar. Una adecuada higiene bucal es el primer paso para prevenir diversas afecciones de la mucosa oral. El cepillado de dientes debe realizarse al menos dos veces al día, utilizando una pasta dental que contenga flúor. La limpieza de la lengua también es importante, ya que puede acumular bacterias. Integrar enjuagues bucales en la rutina diaria ayuda a reducir la cantidad de bacterias en la boca y a mantener un aliento fresco.
Una dieta equilibrada analiza el impacto que los alimentos tienen en la salud bucal. Una alimentación rica en frutas, verduras, granos integrales y proteínas magras contribuye a fortalecer el sistema inmunológico y a mantener la salud de la mucosa oral. Es conveniente reducir el consumo de alimentos y bebidas muy ácidos, picantes o calientes, ya que pueden irritar el tejido del paladar.
¿HONGOS en la BOCA? Causas, prevención y tratamiento de la CANDIDIASIS oral y BOQUERAS | Dentalk! ©
Programar revisiones periódicas con el dentista permite detectar cualquier problema en sus primeras fases. Las revisiones dentales deben realizarse al menos una vez al año. La detección precoz de cualquier cambio en la mucosa puede marcar la diferencia en el tratamiento.
Además, es importante evitar el consumo de alcohol, así como de cigarrillos o tabaco.
No te automediques utilizando remedios naturales. No ignores las manchas por no presentar molestias.