La caries dental es una de las enfermedades más frecuentes a nivel mundial. Es una enfermedad progresiva que afecta a los tejidos duros del diente y que es estimulada por la acción de las bacterias que se acumulan y crean placa. Entender cómo evoluciona esta enfermedad silenciosa es clave para detenerla a tiempo. La caries no aparece de la noche a la mañana, sino que atraviesa varias etapas que muchas veces pasan desapercibidas.
EVITA LAS CARIES – Causas, PREVENCIÓN y tratamiento de la caries dental | Dentalk! ©
¿Qué son las caries dentales?
La caries es una enfermedad bucal que se genera a causa de ácidos que van rompiendo el tejido dental creando orificios en él. La caries es causada por los ácidos de la placa que disuelven gradualmente la dentina y el esmalte.
¿A causa de qué? De nada en concreto, y de todo a la vez. La ingesta de alimentos dulces en exceso, las bacterias que puedan tenerse en la boca, una mala limpieza bucal diaria, y un largo etcétera, puede aumentar el riesgo de aparición de caries.

Síntomas de la caries dental
Al inicio, la caries puede presentarse como lo que se conoce como “dientes picados”. Una pequeña marca en el diente que no produce dolor en absoluto, pero que es el aviso y el comienzo de lo que puede ser en el futuro un grave problema de salud. Algunas señales de alerta o síntomas que pueden indicar la presencia de dientes con caries son:
- Dolor repentino en la dentadura.
- Dolor agudo al comer algo caliente o frío.
- Sensibilidad en los dientes
- Manchas blancas, negras o marrones en el esmalte dental.
- Agujeros notables en alguna pieza dental.
- Dolor o molestias en un diente o muela sin causa aparente.
- Sensibilidad o dolor al tomar alimentos o bebidas calientes y frías o al morder.
- Agujeros, marcas, manchas de cualquier color u hoyos en los dientes.
Etapas del desarrollo de una caries dental
La aparición de caries no es repentina, ni lleva a la destrucción del diente de forma inmediata, es decir, que si se diagnostica con suficiente tiempo, tiene fácil solución. Todo depende de la fase en que se encuentre. La caries dental es una enfermedad progresiva que, si no se detecta y trata a tiempo, puede derivar en consecuencias serias.
Existen 3 capas dentales, y por lo tanto 3 niveles de destrucción:
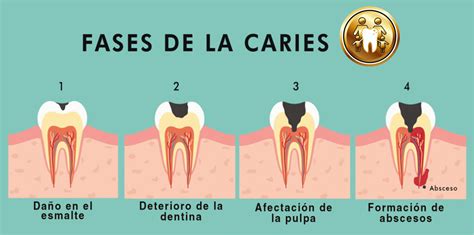
Primera fase: Desmineralización del esmalte
Naturalmente, como con casi todas las enfermedades del cuerpo, las primeras manifestaciones no son apenas visibles. En este caso, la primera fase de las caries se considera con la aparición de una película, como hemos dicho casi invisible, que se genera por la ingesta de diversos productos dulces generalmente y una mala limpieza bucal al cepillarse los dientes. En esta etapa, el diente empieza a mostrar signos de tensión por el ataque de los azúcares y los ácidos, y empiezan a aparecer manchas blancas justo por debajo de la superficie del esmalte.
En un primer momento aparecen unas manchas blancas que son el resultado de la descalcificación superficial del esmalte dental. Estas manchas blancas son representativas de la desmineralización del diente y pueden ser fáciles de pasar por alto porque es probable que se produzcan en los molares de los niños. La descalcificicación es el resultado del ataque del ácido que crean las bacterias de la placa dental al metabolizar los azúcares presentes en la dieta. Estos puntos blancos no se deben confundir con las manchas que en ocasiones salen en los dientes por golpes u otros motivos.
En esta etapa de caries inicial, aún no se ha creado una cavidad. Lo que sí puede observarse es una pequeña mancha blanca o una opacidad en el esmalte. Aunque puede pasar desapercibida, esta señal es una advertencia clara de que el diente está comenzando a deteriorarse. La primera fase, es una etapa indolora. Sólo afecta al esmalte, sobre todo en molares y premolares donde la limpieza de la zona y acúmulo de placa dental son más acusados. Sin un examen dental por un dentista, puede pasar desapercibida.
En este momento, debes seguir las pautas de tu dentista. Es recomendable la utilización de pastas y colutorios con componentes remineralizantes como Flúor, Hidroxiapatita, Calcio y Potasio.
Segunda fase: Afectación del esmalte
Esta capa, con el tiempo se vuelve placa bacteriana, y comienza a afectar al diente endureciéndose y formando lo que conocemos comúnmente como “sarro”, que acaba siendo un escudo firme para bacterias. En esta segunda fase de las caries, lo formado en la fase anterior, es decir, el sarro, comienza a ser cada vez más consistente y por tanto, más complicado de eliminar. La segunda etapa marca el principio del fin del esmalte superficial que está siendo atacado.
Si la desmineralización no se detiene, el daño al esmalte progresa. El esmalte es la capa externa y más dura del diente, pero una exposición continua a los ácidos puede provocar su deterioro. Inicialmente, el diente se erosiona desde la parte inferior hacia fuera, por lo que el esmalte exterior seguirá intacto durante la primera mitad de esta segunda etapa. Sin embargo, ya no estamos ante una caries incipiente: el tejido dental está dañado de forma irreversible y requiere tratamiento profesional.
Tercera fase: Afectación de la dentina
Comienza a afectar al esmalte del diente y a corroerlo, lo que desemboca en una nueva concentración más fuerte de bacterias que empiezan a afectar notablemente la siguiente capa del diente conocida como dentina. Una vez que la caries ha perforado el esmalte, llega a la dentina, una capa más blanda que se encuentra justo debajo. La dentina es menos resistente a los ácidos y contiene pequeños túbulos que conectan directamente con la pulpa dental, donde se encuentran los nervios.
En esta fase las molestias pueden ser bastante importantes y puede aparecer dolor. El avance de la caries en la dentina suele ser más rápido que en el esmalte. Si una caries progresa más allá de la etapa dos, hay que darse cuenta de ella cuando empiece a llegar a la etapa tres porque empezará a causar dolor y molestias. En este nivel, la caries comienza a corroer el segundo nivel de material dental que se encuentra debajo del esmalte: la dentina.
La segunda fase, afecta a la dentina que es una capa más blanda que el esmalte y en su interior tiene unos túbulos que se comunican con el nervio dental. Esta fase es dolorosa, sobre todo con el contacto de comida fría, dulce, ácida o caliente. El tratamiento también se complica: el empaste puede requerir una mayor eliminación de tejido dañado y, en algunos casos, se necesita una reconstrucción más extensa.
Cuarta fase: Afectación de la pulpa
Una vez que las caries llegan a la dentina, capa más débil, se comienza a ver atacado el nervio por estar conectado a esta capa. Esto conlleva o se traduce en el potente dolor que sienten las personas en cierto momento en los dientes, y crea una hipersensibilidad, debido a que el exterior está fácilmente conectado con el nervio. Al llegar a esta fase y si no se trata, las bacterias y los ácidos se encargarán de continuar disolviendo el esmalte corriendo el riesgo de que la lesión alcance la dentina (parte del diente entre el esmalte y la pulpa). Cuando la caries llega a esta parte, el dolor comienza a hacerse presente de una forma aguda en el diente enfermo.
Si no se trata, la caries continúa su camino hacia la pulpa dental, el tejido blando que contiene vasos sanguíneos y nervios. Cuando la caries alcanza esta zona, se produce una inflamación conocida como pulpitis, que suele causar un dolor agudo, punzante y constante. Llegados a esta fase, la única solución posible suele ser un tratamiento de endodoncia (también conocido como “tratamiento de conductos”), en el que se elimina la pulpa infectada, se desinfectan los conductos y se rellena el espacio con un material especial.
Ejemplificado sería equivalente al momento en que una persona toma un vaso de agua fría y siente un dolor extremadamente agudo. La pulpa se encuentra en la zona interna del diente, debajo de la dentina. Está formada por vasos sanguíneos, nervios y otras células como los odontoblastos que son los que se ocupan de formar un tipo de dentina defensiva cuando el diente sufre alguna agresión. Si las bacterias responsables de la caries llegan a la pulpa se suele producir lo que se conoce vulgarmente como dolor de muelas.
Una vez que la caries llega a la pulpa, va a doler. Mucho. Por lo tanto, si lamentablemente no has visto todas las señales hasta este punto, un dolor muy agudo te advertirá e que hay algo mal.
Quinta fase: Destrucción y posible pérdida del diente
Llegados a este punto en que las caries están muy avanzadas, entramos en la cuarta y última fase, la destrucción. Cuando la infección traspasa la pulpa y se propaga a los tejidos circundantes, se forma un absceso dental. Este es un proceso infeccioso grave que puede provocar hinchazón en la cara, fiebre y un dolor muy intenso.
Sabemos que suena algo drástico, pero es muy necesario no llegar a esta situación, debido a que en esta etapa, las bacterias habrán avanzado hasta el interior del diente y arraigado en la raíz del diente y el hueso de la mandíbula, lo que en poco tiempo desembocará en la apariencia total del diente picado, y así llegaremos a la destrucción total de éste. Los tejidos infectados primero se inflamarán y después morirán. El tratamiento en esta etapa suele ser la endodoncia, conocida coloquialmente como “matar el nervio”.
Esta podría decirse que es la fase final de la caries, además es la más dolorosa. Una vez que esta infección ha llegado hasta la punta de la raíz del diente, lo más probable es que se infecten los huesos adyacentes. Por otra parte, las encías y la lengua pueden sufrir e hincharse, también puede verse afectada el habla y se podrían desencadenar otras enfermedades. Además, un absceso no tratado puede tener consecuencias sistémicas, afectando la salud general del paciente.
En la quinta y última etapa de una caries, la infección ha alcanzado la punta de la raíz y ha salido de la punta de la estructura del diente. Esto, a su vez, infecta los tejidos circundantes y posiblemente la estructura ósea. La inflamación será habitual junto con un dolor intenso. Un absceso puede ser fatal si no se trata inmediatamente.
Tipos de caries dentales
En función de la zona de la caries o el tipo de lesión podemos hablar de diferentes tipos de caries:
- Caries de corona o caries oclusal: Aparece en la superficie masticatoria de los dientes y es la más habitual en niños.
- Caries de fisura: Aparecen por la introducción de placa dental en pequeñas fisuras presentes en nuestros dientes, son más comunes en los dientes posteriores. Para prevenir estos dos tipos de caries se usan selladores. Incluidos en el programa PADI.
- Caries radicular: Son las que se dan en las raíces de los dientes cuando estos quedan expuestos por la recesión gingival o por acúmulo de sarro subgingival, bajo la encía.
- Caries interdental: aparecen en los espacios entre las piezas dentales, son difíciles de ver y a veces sólo apreciables en exploración radiológica. Para prevenirlas siempre es bueno usar seda dental.
Cuando hablamos de bebés podemos escuchar hablar también de caries rampante o de biberón. Es el tipo de caries que afecta normalmente a los bebés en periodo de lactancia. Su nombre, “rampante” hace alusión a la velocidad y agresividad con la que esta caries destruye el diente. Es el tipo de caries infantil más habitual. No debemos ignorar los dientes o muelas de leche picadas, ya que aunque tengan recambio también afectan a la salud de nuestro bebé. Además el recambio dental termina a los 13 años aproximadamente.
Las caries se presentan como manchas en el esmalte dental, pueden ser negras, pardas o blancas, estas últimas son peligrosas ya que al tener un tono parecido al diente pasan más desapercibidas y no se tratan habitualmente en etapas tempranas. Si notas cualquier diferencia en tu esmalte dental, “más vale prevenir que curar”, pregunta a tu dentista y sal de dudas.
Tratamientos para la caries
Para las cuatro fases anteriores, por muy difícil que parezca en algunas situaciones, hay diversas soluciones. Si el daño ya está hecho y no lo podemos prevenir no queda más remedio que abordar la caries cuanto antes para evitar que afecte a capas profundas del diente.

| Tratamiento | Descripción | Fase de la Caries |
|---|---|---|
| Flúor | Aplicación de flúor líquido, en barniz, gel o espuma para revertir los efectos de la caries y regenerar el esmalte dañado. | Primera fase |
| Empastes | Eliminación de la parte dañada del diente y relleno con una pasta de resinas o porcelana. | Segunda y tercera fase (según el caso) |
| Endodoncias | Acceso al interior del diente para erradicar la infección, cortar el nervio si es necesario y rellenar la zona trabajada con un empaste. | Tercera fase |
| Coronas | Reemplazo de la estructura de un diente dañado por una estructura creada y adaptada a la boca. | Tercera y cuarta fase |
| Extracción | Extracción del diente excesivamente dañado y colocación de un implante adaptado a la dentadura. | Cuarta fase (cuando no hay otra solución) |
| Obturación y reconstrucción dental | En las primeras fases de la caries donde solo se han visto afectadas capas superficiales limpiaremos la zona afectada y la rellenaremos con un “empaste dental” saneando el diente y evitando el avance de esta. | Primeras fases |
Factores de riesgo de desarrollo de caries dentales
Si tienes dientes puedes tener caries, pero existen una serie de factores que te dan más papeletas para llevarte esta desagradable noticia. Veámoslos:
- Las caries suelen aparecer en los molares y premolares. Estos dientes son más irregulares, tienen más surcos y hendiduras y también más raíces en las que se pueden acumular restos de comida, en comparación con los dientes delanteros que anatómicamente son más lisos, sencillos y accesibles en la limpieza. Por ello, deberás prestar mucha atención a la higiene de tus dientes traseros ya que estos son los que más caries desarrollan y los que peor solemos limpiar. Si mejoramos su higiene reduciremos el riesgo de tener muelas con caries.
- La adherencia de lo que comemos. Además de que los alimentos tengan azúcar hay otro factor relevante ¿cuánto tiempo se adhiere cada alimento a los dientes? En algunos alimentos los restos se eliminan fácilmente mediante la saliva, en otros permanecen pegados al diente durante más tiempo. La leche, la miel, el helado, el azúcar, las galletas, las bebidas gaseosas, el pastel, los caramelos duros, las patatas fritas, etc, son algunos ejemplos. Tras comer estos alimentos el cepillado debe ser más exhaustivo.
- La frecuencia con la que ingerimos alimentos y su pH. Cuando comemos o bebemos continuamente también le damos a las bacterias una fuente continua de alimento que convertir en placa. Además, recordemos que es el ácido de esta placa lo que daña los dientes, si tomamos bebidas ácidas como refrescos o vinos, estaremos contribuyendo a mantener una capa de ácido continua sobre nuestros dientes. Recordad que cuando hablamos de “beber” no incluimos al agua, el agua es importantísima para mantenerse hidratado y de ninguna manera daña nuestros dientes.
- Falta de flúor. El flúor es un mineral muy beneficioso para la capa externa de los dientes. Puede contribuir incluso a reparar el daño de una caries en una etapa inicial. Por esta razón las pastas dentales contienen flúor, y es muy importante al comprarla comprobar que al menos contiene 1500 partes por millón de ion flúor. Por otro lado, no debemos usar mucha pasta dental, sino una pequeña cantidad del tamaño de un grano de arroz, lo que permitirá no tener que enjuagarnos o realizar un solo enjuague dejando de esta forma el flúor en nuestros dientes para que pueda ejercer su efecto beneficioso.
- La edad. Aunque las caries están presentes en todas las edades, conforme cumplimos años es posible que los dientes se desgasten y las encías se vayan retrayendo exponiendo la raíz dental, que no tiene un esmalte. Por ello, cuando nuestras raíces están expuestas nos volvemos más vulnerables a la aparición de caries dental.
- Dientes torcidos. Este es otro de los parámetros directamente relacionados con la higiene. Cuando existe apiñamiento dental se dificulta el acceso a muchas zonas de nuestra boca para poder limpiarlas en profundidad. La placa aumenta y por lo tanto el riesgo de caries también. En estos casos si no se soluciona el problema con ortodoncia, es vital acudir al dentista con mayor frecuencia para que puedan eliminar de forma correcta mediante una limpieza dental toda la placa acumulada en nuestros dientes.
- Boca seca. La saliva presente en nuestra boca tiene una función carioprotectora, es decir, de forma natural la saliva descompone los alimentos y elimina placa de los dientes ayudando a disminuir el ácido. Cualquier patología o medicamento que conlleve una reducción en la saliva de nuestra boca estará aumentando el riesgo de desarrollar caries.
- Empastes desgastados o dispositivos dentales. Con el paso de los años los empastes dentales pueden comenzar a deteriorarse y no ajustar tan bien como lo hacían al principio. Esto creará un borde o fisura en el que podrá acumularse la placa y del que no será fácil su eliminación. De igual forma esto sucede con algunos dispositivos dentales como los puentes o los brackets. Es importante revisar que todo esté bien sellado periódicamente.
- pH de la saliva demasiado bajo. Si el pH en la saliva se encuentra por debajo del 5.5 se puede dar una desmineralización de nuestros dientes aumentando el riesgo de caries.
- Estrés. Cuando estamos estresados nuestras defensas bajan y eso es ideal para el desarrollo y proliferación de bacterias o virus en nuestro organismo. El caso de las caries no es una excepción.
- Ardor de estómago y algunos trastornos de alimentación. El ácido está presente en nuestro estómago para facilitar las labores de digestión. En cualquier enfermedad en la que este ácido del estómago vaya a la boca estará debilitando el esmalte dental. Puede ser el caso del reflujo, o los vómitos producidos en enfermedades como la bulimia. En este último caso también puede verse afectada la producción de saliva de la que hablábamos antes.
La caries dental se puede prevenir
Dado que la cavidad oral es una zona que no solemos revisar, normalmente nos damos cuenta de las caries cuando ya ha aparecido el dolor o cuando ya ha dejado de ser un punto o una mancha y se ha convertido en un agujero en nuestro diente que detectamos al pasar la lengua. Por esta razón, es importante visitar al dentista de forma periódica. El odontólogo revisa toda la cavidad oral en profundidad y detectará cualquier pequeño indicio de caries, lo que permite realizar el tratamiento de las caries en un estadio muy inicial, pudiendo conservar la mayor parte del diente sano y evitando todas las complicaciones y dolor posteriores.
Además:
- Mantén una correcta higiene dental, cepíllate los dientes después de cada comida, usa hilo dental para limpiar los espacios entre los dientes y compra pastas dentales con la suficiente cantidad de flúor (1.500ppm).
- Si tu riesgo de caries es elevado es posible que tu odontólogo de confianza te recomiende un enjuague bucal con flúor o antibiótico.
- Realízate limpiezas dentales de forma periódica, según tu propensión a acumular sarro el especialista dental te aconsejará una periodicidad concreta para tu caso. Normalmente con una vez al año es suficiente, pero puede que en tu caso sea recomendable cada 6 o cada 3 meses.
- Por otra parte, las encías y la lengua pueden sufrir e hincharse, también puede verse afectada el habla y se podrían desencadenar otras enfermedades.
- Último, y no menos importante, es fundamental reducir la cantidad de bacterias que hay en tu boca, aunque es imposible eliminarlas al 100%, existen formas de controlarlas.