La esterilización es un proceso clave en la odontología, donde no se pueden permitir fallos, ya que la contaminación de los instrumentos puede provocar infecciones. Tanto la Asociación Dental Americana (ADA), como el Centro de Control y Prevención de Enfermedades Infecciosas (CDC), la Administración de Seguridad en Salud Ocupacional (OSHA) y la ley de Ordenación Sanitaria de la Comunidad de Madrid (LOSCAM) han establecido una serie de medidas para la prevención y control de infecciones en Odontología, las cuales tienen como objetivo disminuir los riesgos de transmisión cruzada que existen en la clínica dental.
En cualquier clínica de odontología existen unos protocolos sobre limpieza, desinfección y esterilización de material odontológico. Los procesos de esterilización se realizan dentro de la clínica, y una persona es la encargada de llevarlos a cabo.
En la Clínica Dental Magallanes se pone especial atención en seguir todos los protocolos estandarizados de la OMS (Organización Mundial de la Salud), para la correcta limpieza, desinfección y esterilización de todo el instrumental que se utiliza en la clínica con los pacientes, para evitar posibles infecciones y contaminación cruzada. Por lo tanto, se ponen todos los medios para evitar contagio y/o infecciones del tipo Herpes, Tuberculosis, Hepatitis, Candidiasis y VIH. Además, se realizan controles programados y de forma aleatoria de los procesos de esterilización y desinfección, mediante test químicos y biológicos.
La importancia de la esterilización y limpieza de instrumentos en una clínica dental es esencial para la prevención de enfermedades infecciosas. El proceso de reprocesamiento engloba tres pasos fundamentales: la limpieza, la desinfección y la esterilización de los instrumentos dentales. Estos procedimientos son vitales para preservar un entorno de atención médica limpio y seguro, minimizando significativamente la probabilidad de propagación de enfermedades infecciosas en el ámbito de las clínicas dentales.
El reprocesamiento del instrumental es una tarea fundamental que garantiza la seguridad y la higiene en el entorno odontológico.
La esterilización en Odontología
Términos de Desinfección y Esterilización
Dentro de la esterilización se comprenden varios protocolos para la eliminación tanto de materia orgánica como inorgánica. Todo empieza con la limpieza, que es la eliminación de residuos -como la sangre, sustancias proteícas, microorganismos y otros desechos-, que generalmente se realiza con agua y detergente o limpiador enzimático, de las superficies, estrías, las articulaciones de los instrumentos, dispositivos y equipos, ya sea por un proceso manual o mecánico, que prepara los elementos para un manejo seguro y/o descontaminación adicional.
A continuación, hay una desinfección que consiste en la destrucción térmica o química de patógenos y otros tipos de microorganismos. En odontología y en higiene bucodental deben existir unos protocolos de limpieza, desinfección y esterilización del instrumental odontológico. Estos procesos los realiza dentro de la clínica, la persona destinada para tal fin, la cual debe contar con las barreras de protección que garanticen su seguridad (gafas, guantes, mascarilla).
El protocolo comienza con el lavado de manos, el cual es el método más simple y efectivo para detener la diseminación de las infecciones, y a continuación se lleva a cabo la cadena de higienización.
Fases de la Esterilización del Instrumental Odontológico
La cavidad bucal contiene multitud de gérmenes y bacterias por ello es fundamental garantizar que todo el instrumental utilizado con el paciente esté debidamente esterilizado, para impedir contagio de microorganismos. Tras utilizar el instrumental, aquel que es desechable (hoja de bisturí, carpule, aguja…) se debe depositar en contenedores correspondientes, los cuales serán eliminados por la empresa de residuos. El proceso de esterilización del material se divide en las siguientes fases:
- Limpieza del instrumental
- Desinfección
- Embolsado
- Esterilización
- Tipos de controladores de la esterilización
- Almacenamiento

1. Limpieza del Instrumental
En relación al instrumental no desechable. El primer eslabón de la cadena de higiene que debemos realizar después de haber utilizado los instrumentos con un paciente es su limpieza. Lo que haríamos sería dejarlos, en remojo en la cubeta desinfectante con una solución desinfectante de nivel intermedio, especialmente los materiales críticos y semicríticos, con el fin de eliminar la carga viral. Dicho lavado puede ser:
- Lavado manual: Usar agua, jabón y cepillo bajo el grifo. Se deben usar guantes domésticos para evitar cortes y pinchazos. Usar indumentaria adecuada. Evitar salpicaduras.
- Lavado mecánico: Mediante máquinas termodesinfectadoras (lavan y desinfectan a la vez).
Una vez lavados los instrumentos, pasamos a la comprobación visual, para lo cual necesitamos una buena iluminación.
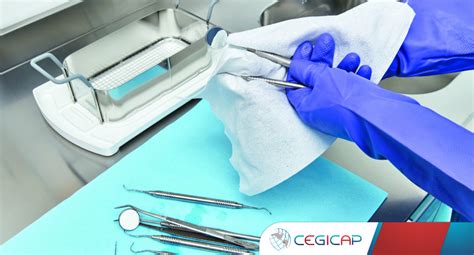
Uno de los primeros pasos es el lavado, un proceso esencial donde se utiliza agua y detergente para eliminar la suciedad y los residuos orgánicos. Durante todo este proceso, es fundamental que los profesionales utilicen el equipo de protección individual (EPI) adecuado. Además, el lavado puede llevarse a cabo manualmente o con la ayuda de equipos de ultrasonidos o termodesinfectadoras. Los productos enzimáticos se presentan como una opción altamente efectiva para eliminar la materia orgánica adherida al instrumental.
Para el lavado manual, el personal que realiza el procedimiento, debe usar en todo momento guantes gruesos de goma, delantal plástico y protección facial y ocular con el fin de prevenir exposiciones a fluidos corporales. Se recomienda el lavado ultrasónico especialmente para instrumental de diseño intrincado donde es difícil de acceder a todas sus superficies y los que no pueden desarmarse como algunas pinzas de biopsia.
- Preparar la solución detergente usando agua tibia.
- Cepillar el instrumental. Realizar el procedimiento bajo el agua para evitar salpicaduras y aerosoles. Se debe usar un cepillo suave y escobillas. No utilizar elementos abrasivos como esponjas de acero o de alambre, ya que esto puede rayar el instrumental y aumentar la corrosión.
- El instrumental fino y afilado debe lavarse separado del resto.
- Separar el instrumental de metales diferentes durante el lavado, para prevenir el depósito de electrolitos de otros metales.
- Inspeccionar. Se debe considerar que cada instrumento tiene un uso y un objetivo específico. Los porta- agujas de cirugía deben probarse colocando una aguja de sutura de tamaño mediano en su punta y deben cerrarse hasta el segundo diente.
Pasado un tiempo el instrumental deberá lavarse adecuadamente, para ello existen dos alternativas, la primera es la utilización de un baño de ultrasonidos, y la segunda es el Multisteril que, lava y seca perfectamente el material, dejándolo listo para su empaquetado, además con el multisteril también nos ahorramos el paso 1.
2. Desinfección
El segundo eslabón de la cadena sería la desinfección, la cual se lleva a cabo mediante cubeta de ultrasonido (si la clínica no la tiene, dicha desinfección se logra dejando el instrumental en una batea de acero inoxidable con agua y una solución de glutaraldehido al 2% (detergente enzimático), un mínimo de 10 minutos. Existen otros desinfectantes de bajo y medio nivel pero el glutaraldehido 2% es el de elección en la mayoría de los gabinetes odontológicos, porque es de alto nivel. Es tuberculicida, fungicida, viricida y esporicida, y sobre todo es muy recomendable para desinfección y esterilización de aquellos instrumentos que no pueden someterse a altas temperaturas, ya que a más de 10 horas se considera que esteriliza, aunque solo es recomendable para aquellos instrumentales y materiales que no pueden someterse a las temperaturas del esterilizador ya que el método más seguro es el autoclave.

La técnica de ultrasonido, transforma la electricidad en ondas vibratorias, las cuales remueven los restos de suciedad del instrumental, de aquellas áreas inaccesibles con la limpieza manual (proceso llamado cavitación). Una vez completado el ciclo del ultrasonido, se procede a sacar el instrumental, sumergido en la cubeta, lavarlo y secarlo minuciosamente, para evitar la oxidación y comprobar que esté totalmente limpio y que no existan fallos en dicha limpieza.

El siguiente paso sería la desinfección, que se lleva a cabo con la cubeta de ultrasonido. Si la clínica no tiene, se puede hacer de manera manual. La técnica del ultrasonido hace que la electricidad se transforma en ondas vibratorias que remueven todos los pequeños restos de suciedad que se encuentran en los instrumentos y que nos son accesibles de manera manual.
3. Embolsado
Una vez totalmente limpio y seco se procede al embolsado o empaquetado, introducimos el instrumental dentro de la bolsa de esterilización (pueden ser termosellables , para lo cual tendríamos que disponer, en la clínica de una máquina termoselladora o ser bolsas de autosellado), este embolsado garantiza la identificación, esterilización y posterior transporte al autoclave de dicho instrumental. Una vez empaquetado el material procederemos a introducirlo en el esterilizador conveniente, dependiendo de sus características, bien sean instrumentos huecos o instrumentos plásticos.

Una vez que el material esté completamente seco, se procederá a la preparación del empaquetado. Para ello deberás tener en cuenta que el envoltorio debe ser seleccionado de acuerdo al método de esterilización y al artículo que se está preparando. El envoltorio debe permitir la entrada del agente esterilizante y ser barrera bacteriológica para evitar su re-contaminación. No debe ser tóxico y debe ser resistente a la rotura y humedad. Además de ser flexible para facilitar su manipulación y ser impermeable a los líquidos.
4. Esterilización
Es el último eslabón de la cadena (único método que mata las esporas). Podemos usar un esterilizador a vapor o un esterilizador por gas plasma que suelen utilizarse en las superficies grandes como por ejemplo una clínica universitaria de odontología.
La esterilización de instrumentos dentales es un proceso crítico para prevenir infecciones y garantizar la seguridad del paciente. Este procedimiento debe aplicarse a todos los instrumentos que entren en contacto con tejidos blandos o fluidos corporales. Existen diferentes métodos de esterilización, entre los cuales se destacan el autoclave, la esterilización química y el uso de calor seco. El autoclave, que utiliza vapor a alta presión, es uno de los métodos más efectivos y comunes en el ámbito dental.
Después de realizar el empaquetado procederemos a su esterilización por calor.
En una clínica dental, los instrumentos y materiales pueden ser sólidos, huecos o textiles, y la norma UNE 13060 define los tipos de carga y los ciclos de esterilización apropiados para cada caso. Sin embargo, solo los ciclos de clase B pueden garantizar una esterilización correcta para todos los tipos de carga según esta norma.
La esterilización del material de dentistas es la única manera de matar las esporas.
5. Tipos de Controladores de la Esterilización
Existen tres tipos de controladores que nos aseguran el correcto proceso de la esterilización:
- Controladores físicos
- Controladores químicos
- Controladores biológicos
Entre los controladores físicos tenemos las marcas que hay en las bolsas. Una vez esterilizado y completado el ciclo de esterilización viran de color. No son 100% fiables. También tenemos las tiras de control multiparamétrico que también nos informan de si durante el ciclo de esterilización se ha llegado a determinada temperatura y a determinado vacío. Tampoco son 100% fiables.

Existe un test físico que es test de Bowie-Dick que se debe hacer cada día al inicio de la jornada que nos indica si el esterilizador está haciendo adecuadamente el vacío para que posteriormente se pueda producir una buena penetración de vapor.

Por último, los controles biológicos que es el test de esporas. Son unas esporas que son altamente resistentes a los procesos de esterilización y realmente nos indican si el proceso ha finalizado con éxito o no. Recomiendan hacer este test o bien semanalmente o bien quincenalmente.
La validación del proceso de esterilización es igualmente importante. Esto se puede lograr mediante el uso de indicadores químicos y biológicos que aseguran que las condiciones adecuadas para la esterilización han sido alcanzadas.
Nosotros recomendamos los test físicos, como podría ser el test Bowie-Dick del que disponemos de la marca Euronda.
6. Almacenamiento
Terminado el ciclo de esterilización, almacenaremos el instrumental en diferentes cajones, procurando que estén secos y sin humedad. Todas las bolsas deben tener la fecha de esterilizado y el nombre de la persona que realiza el ciclo.
Por último, debemos almacenar nuestro instrumental estéril, esta etapa es muy importante ya que debemos adjudicar unas fechas de caducidad. El ambiente ha de ser fresco y seco, ya que una elevada humedad aumenta la porosidad de los envoltorios y con ello la contaminación. La duración de la esterilidad del material está dada por el tiempo que el envase permanece inalterado con las condiciones del almacenamiento.
Clasificación del Material Odontológico según el Riesgo de Infección
Como es lógico, no todo sufre el mismo grado de infección. Hay materiales plásticos que no son esterilizables y no es lo mismo un espejo para revisar una mucosa sana que solo contacta con tejido íntegro y saliva, que una fresa de odontosección que ha servido, por ejemplo, para cortar un diente y parte del hueso en una cirugía expuesta a sangre.
En los procedimientos odontológicos se forman aerosoles que se diseminan en el ambiente, en el cual se suspenden bacterias patógenas creándose un alto riesgo de infección, por lo tanto, se deben utilizar barreras de protección personal y barreras ambientales, mantener un flujo correspondiente de las áreas de trabajo clínico y el manejo adecuado de los desechos generados durante la atención.
El material odontológico se puede clasificar en:
- Críticos: Corresponden a instrumentos quirúrgicos cortopunzantes u otros que penetran en los tejidos blandos o duros de la cavidad bucal. Ejemplo: instrumental de cirugía, endodoncia, periodoncia y otros.
- Semicríticos: Corresponden a instrumentos que no penetran las mucosas, pero pueden estar en contacto con ellas o expuestas a la saliva, sangre u otros fluidos, como es el caso del instrumental de ortodoncia, prótesis, y otros.
- No críticos: Corresponden a instrumentos o dispositivos que pueden tener un contacto frecuente con los aerosoles generados durante el tratamiento dental tocados por el paciente, o por las manos contaminadas del profesional dental durante el tratamiento. Por ejemplo, botones del sillón dental, mangos, interruptor de la lámpara del sillón, base de la jeringa triple, lámparas de fotopolimeración, mangueras del sillón entre otros.
Protocolo de Limpieza, Desinfección y Esterilización
Se tiene que disponer de un protocolo de limpieza, desinfección y esterilización del material reutilizable, que garantiza un triple sistema de validación mediante controles físicos, químicos y biológicos. El protocolo incluirá necesariamente la organización de la actividad, los métodos, los productos utilizados, el listado de elementos a limpiar y esterilizar, la periodicidad, el sistema de registro de la actividad, las responsabilidades del personal, las indicaciones y las actuaciones.
La pieza de mano, la turbina, el contraángulo y el micromotor se consideran semicriticos y tras su uso se debe desinfectar y esterilizar en autoclave. Y tras el último uso del día aplicar lubricante específico para este instrumental. La escupidera se rocía entre paciente y paciente con spray desinfectante y se deja correr el agua para eliminar fluidos o restos orgánicos.
Medidas Adicionales de Desinfección
Dada la situación actual ante el Covid-19, en Clínica Dental Palau somos mucho más estrictos con la desinfección y esterilización. Purificador de aire Wellisair, elimina el 99.9% de todos los virus y bacterias del aire y superficies.
En CIUDAD se cumplen con todos los protocolos de limpieza y esterilización vigentes. Se protege su salud y la de los trabajadores gracias a los protocolos de limpieza, desinfección y esterilización de la clínica dental.
- Se elimina la suciedad en las zonas comunes (suelos, mostradores, pomos de puertas, mesas de trabajo, baños, etc).
- Consiste en la eliminación de microorganismos. Este proceso lo realizamos en el box dental, entre pacientes y al final de la jornada laboral para una desinfección y limpieza más profunda de los sistemas de aspiración y evacuación de cada sillón dental.
- Al igual que la desinfección, incluye la eliminación de microorganismos y esporas. Agujas y materiales punzantes: así como cartuchos de anestesia, agujas de sutura, hojas de bisturí, etc. Material de protección: así como guantes, mascarillas, aspiradores de saliva, gafas, etc. Materiales críticos: todos los instrumentos con un alto porcentaje de infección necesitan ser completamente esterilizados durante el protocolo de limpieza y desinfección de una clínica dental. Materiales semicríticos: se trata de materiales que entran en contacto con el paciente (mucosas, saliva, …) pero sin penetrar tejidos, lo cual requiere también una desinfección completa. Materiales no críticos: cuando los objetos tienen un mínimo riesgo de contaminación se les denomina no críticos, ya que sólo están expuestos a salpicaduras de sangre o saliva pero no entran en contacto directo con el paciente. Estos materiales pasan por un proceso de desinfección regular, lo que evita la infección cruzada entre los asistentes (odontólogo y pacientes).
Más información sobre los protocolos de desinfección e esterilización en odontología:
- Real Decreto 1591/2009, de 16 de octubre, por el que se regulan los productos sanitarios
- UNE-EN 285:2007+A2:2009 E UNE-EN 13060:2005+A2:2010
tags: #esterilizacion #material #dental