La estomatitis es un término genérico que engloba diversas inflamaciones de la mucosa oral, que suelen ser dolorosas. La mucosa oral cubre toda nuestra boca: las mejillas, la garganta, el paladar y también el interior de los labios. Las encías también están formadas por mucosa. Sin embargo, la inflamación de las encías no se conoce técnicamente como estomatitis.

Cuando la mucosa oral está sana, tiene un color rosado. Sin embargo, la inflamación suele provocar enrojecimiento, hinchazón, ardor y úlceras. También puede aparecer una capa blanquecina o manchas blanquecinas. La inflamación de la mucosa oral puede producirse en una sola zona o incluso en una zona extensa, dependiendo del tipo de estomatitis.
¿Qué es la Estomatitis?
La estomatitis es una inflamación de la mucosa oral que puede afectar diferentes zonas de la cavidad bucal, incluyendo los labios, mejillas, lengua, paladar y encías. ¿Notas molestias al comer, hablas con dificultad o tienes llagas dolorosas en la boca? En algunos casos, también puede aparecer hormigueo o escozor en la lengua y labios, y en fases más intensas, incluso fiebre y malestar general.
Se entiende por estomatitis la inflamación de la mucosa que aparece en cualquiera de las estructuras de la boca. Puede afectar a la lengua, las encías, el paladar, la cara interna de las mejillas, los labios e, incluso, a la garganta. Genera dolor y molestias, que dificultan los actos de masticar, tragar, hablar e incluso bostezar.
La estomatitis es una afección aguda que habitualmente dura de 7 a 10 días. Cursa con inflamación, enrojecimiento y edema, o aumento de volumen. Además, hay vesículas o ampollas que al romperse originan úlceras bucales bastante dolorosas, únicas o múltiples. Si se manifiesta en toda la cavidad oral, adopta una forma más grave, aunque lo común es que sea leve y circunscrita a una zona.
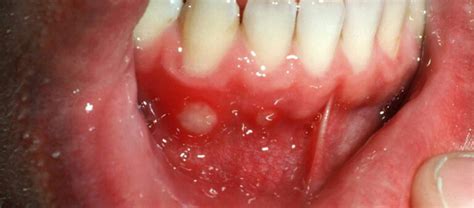
Tipos de Estomatitis
Existen varios tipos de estomatitis, cada uno con características y causas específicas. Entre los más comunes se encuentran:
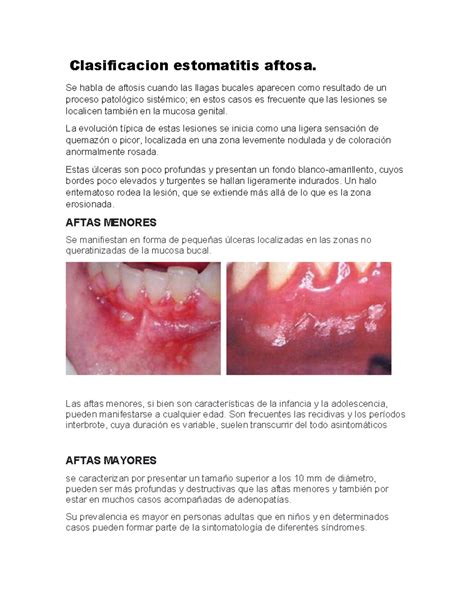
- Estomatitis Aftosa: Es la forma de aparición más frecuente de la estomatitis. Se caracteriza por la presencia de pequeñas úlceras dolorosas de color blanquecino o amarillento rodeadas por un halo rojo. Suelen aparecer en el interior de los labios, mejillas, lengua o encías. Este tipo de estomatitis se caracteriza principalmente por la presencia de aftas (conocidas también como úlceras aftosas), que son pequeñas lesiones. Estas pueden ser úlceras pálidas o amarillas con un anillo exterior rojo, que aparecen en el interior de la boca y pueden localizarse en el interior de los labios, las mejillas o la lengua.
- Estomatitis Herpética: Causada por el virus del herpes simple (HSV-1), provoca ampollas dolorosas que pueden romperse y formar úlceras. Se caracteriza por la presencia de llagas llenas de líquido que se producen en o alrededor de los labios. Rara vez se forman en las encías o en el paladar. La estomatitis herpética, por otro lado, es otra forma de estomatitis que se caracteriza por la aparición de llagas rellenas de líquido que aparecen alrededor de los labios. La manera en que se forman estos herpes labiales es la siguiente: en principio sentirás hormigueo y picazón en el labio, luego sensibilidad y ardor, para posteriormente notar como el herpes aparece. Pasados unos días, la llaga comienza a cicatrizar y finalmente desaparece.
- Estomatitis Angular (Queilitis Angular o Boqueras): Se produce en las comisuras de los labios y se caracteriza por la aparición de grietas, enrojecimiento y molestias al abrir la boca. La queilitis angular, estomatitis angular o boqueras suelen afectar a niños, niñas y personas de edad avanzada. Es recurrente que las lesiones que aparecen cuando se sufre de boqueras en la comisura de la boca estén recubiertas de unas pseudomembranas de color amarillo o blanco. Al abrir la boca es posible que se sienta cierto dolor y también la sensación de tirantez.
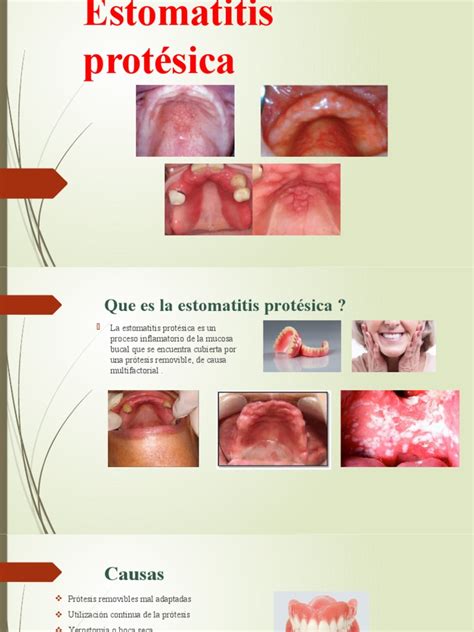
- Estomatitis Subprotésica: lesiones que aparecen en el área de soporte de las prótesis, habitualmente paladar duro o reborde óseo mandibular.
Causas de la Estomatitis
Existen muchas causas de inflamación de la mucosa oral. También pueden interactuar varios factores. Algunas de las causas más comunes incluyen:
- Infecciones: A nivel de la mucosa oral, existen numerosos microorganismos que, por diversas razones, pueden predisponer a la aparición de la estomatitis. Si ocurre una infección en una herida o llaga en la boca, esta puede causar la enfermedad.
- Higiene bucal deficiente: Nuestra boca está repleta de bacterias. Esto es normal y debería ser así: al fin y al cabo, muchas bacterias son "buenas" e incluso útiles para el organismo humano. Sin embargo, si se rompe el equilibrio y las bacterias nocivas se multiplican sin alteración, puede producirse una inflamación. Esto puede deberse a una higiene bucal deficiente o a una enfermedad de las encías preexistente, por ejemplo gingivitis o periodontitis.
- Enfermedades sistémicas: Si la persona cuenta con una enfermedad que afecte a los diferentes tejidos.
- Irritantes: Puede aparecer por algún producto químico que haya dañado la boca al entrar en contacto con ella. Ciertas sustancias -especialmente la nicotina y el alcohol- también son malas para la mucosa oral y pueden provocar inflamación. También debes tener cuidado con los alimentos muy calientes o muy ácidos. Una quemadura o escaldadura también puede dañar la mucosa oral y, posiblemente, desencadenar una estomatitis. También se sospecha que los dentífricos con lauril sulfato sódico (SLS) irritan la mucosa oral.
- Estrés o ansiedad: Muchas personas no lo saben, pero los nervios o el estrés también son una de las causas para que pueda aparecer este problema bucal. El sistema inmunitario humano se debilita por el estrés constante.
- Alergias: Las alergias a determinados alimentos o medicamentos también pueden provocar inflamación de la mucosa oral. En el mundo médico, esto se conoce como "estomatitis alérgica". Puede provocar enrojecimiento, hinchazón y picor.
- Otras enfermedades: La estomatitis también puede ser un efecto secundario de otras enfermedades: los diabéticos, por ejemplo, tienen un mayor riesgo de inflamación de la mucosa oral porque su sistema inmunitario está debilitado y, por tanto, el organismo es menos capaz de combatir la inflamación. La producción de saliva también puede disminuir con la diabetes, lo que repercute negativamente en la salud bucal. La saliva protege los dientes y las mucosas de las bacterias nocivas. Las bacterias pueden propagarse mucho más fácilmente en una boca seca.
- Embarazo: Durante el embarazo, el tejido de todo el cuerpo se afloja, también en la boca. Esto facilita especialmente la penetración de bacterias en las encías y la mucosa bucal. Por eso muchas embarazadas también se quejan de inflamación de las encías.
- Tratamientos contra el cáncer: La inflamación de la mucosa oral es muy común en pacientes con cáncer: alrededor del 60 por ciento de las personas que reciben quimioterapia sufren inflamación de la mucosa oral. Las personas que reciben radioterapia en la zona de la cabeza y el cuello también sufren con frecuencia inflamación grave de la mucosa oral.
- Nutrición deficiente: otra de las causas de la estomatitis es la presencia de algún tipo de carencia nutricional. Si sufres bajos niveles de hierro o de vitamina B, el riesgo a padecer estas lesiones es superior.
- Dentadura postiza: el uso de dentadura postiza, conocida como prótesis dental removible, podría ocasionar estomatitis. Si usas prótesis dentales debes de asegurarte de que están en perfecto estado y bien ajustadas, con el fin de limitar la formación de heridas en las mucosas orales.
- Ortodoncia: los aparatos dentales, sobre todo las ortodoncias con brackets, también son un factor de riesgo para la aparición de lesiones aftosas en las mucosas de la boca.
Síntomas de la Estomatitis
Para que la identifiques es crucial conocer que puede causar y cuáles son los síntomas de la estomatitis. La estomatitis puede provocar diferentes síntomas, todos ellos localizados en la cavidad oral:
- Inflamación
- Enrojecimiento
- En ocasiones úlceras orales (aftas)
- Sangrado
- Dolor constante en la zona localizada en la que estén las heridas o rozaduras.
- Hinchazón en las llagas que no suele haber.
- Aparición muy continua de llagas en un corto espacio de tiempo.
- Cambios en el color de la mucosa oral.
- Labios agrietados y dificultad para tragar.
Además, dependiendo de la zona de aparición, puede estar asociada a trastornos secundarios como: gingivitis (encías), glositis (lengua) o queilitis (labios).
Tratamiento de la Estomatitis
El tratamiento para eliminar la estomatitis depende de la causa y la gravedad de la lesión. Antes de iniciar el tratamiento, es importante recordar que es fundamental identificar la causa específica que ha provocado la aparición de la estomatitis. El tratamiento se enfoca en aliviar los síntomas y tratar la causa subyacente.
Como hemos dicho, lo primero que hay que hacer es acudir a una clínica dental. Un dentista debe evaluar el estado de la enfermedad para determinar si es más leve o más grave y el tratamiento a seguir puede ser diferente para cada persona. Estos son algunos de los que se suelen llevar a cabo:
- Medicamentos: Si hay una infección subyacente, puede ser útil tomar medicamentos especiales.
- Toma de antibióticos recetados por un médico para evitar infecciones o problemas mayores.
- También en ocasiones se recetan analgésicos para el dolor que causa.
- Los anestésicos como la lidocaína pueden reducir la percepción del dolor y pueden aplicarse directamente en la zona afectada en forma de pomada o gel.
- También pueden utilizarse medicamentos con agentes antiinflamatorios para evitar que la inflamación siga extendiéndose.
- Enjuagues bucales: Los colutorios con agentes antisépticos como la clorhexidina pueden eliminar los gérmenes. Sin embargo, debe pedir consejo a su dentista sobre la duración y frecuencia del uso de estos colutorios. Su uso continuado no es necesario e incluso puede ser perjudicial.
- Enjuagar la boca repetidas veces en el día para evitar la sequedad y, por lo tanto, la aparición de heridas.
- Remedios caseros: También puede aliviar en cierta medida la inflamación de la mucosa oral con remedios caseros. El remedio casero de elección para tratar la inflamación de la mucosa oral son los enjuagues bucales con infusiones de hierbas, que puedes utilizar varias veces al día.
- Aloe vera: principio activo utilizado frecuentemente en los productos cosméticos por sus beneficios sobre piel y mucosas.
- Dieta: En su lugar, puede tomar temporalmente comidas ligeras, es decir, sopas, alimentos de cocción blanda (verduras, pescado o carne tierna) o purés.
- Evitar hasta que desaparezcan los síntomas como los alimentos demasiado picantes, muy crujientes o excesivamente calientes.
- Ingerir 2 litros de agua al día.
- No tomar alcohol ni fumar durante el proceso de curación.
- Higiene bucal: Si tu mucosa bucal está inflamada, no significa que puedas dejar de cepillarte los dientes ahora. De hecho, sería contraproducente. Al fin y al cabo, las bacterias se multiplican con especial facilidad en la boca. A las personas que sufren con frecuencia inflamaciones en la boca les conviene utilizar un cepillo dental con filamentos extrasuaves, como el Velvet de Curaprox.
- Por lo tanto, es importante elegir una pasta de dientes adecuada para la boca y los dientes y elegir un cepillo de dientes con cerdas suaves o semiblandas.
¿Cómo Prevenir la Estomatitis?
Hay algunos consejos que puedes seguir para intentar evitar que aparezca el problema. Eso sí, hay que tener en cuenta que a veces no hay forma de evitarla y hay que llevar los tratamientos adecuados a cabo:
- Buena higiene bucodental: Un cuidado dental adecuado en es lo más importante para tu salud bucal. Si te cepillas los dientes dos veces al día durante unos tres minutos y eliminas a fondo la placa, estarás haciendo un gran favor a toda tu cavidad bucal. ¿Ya te cepillas los dientes dos veces al día durante tres minutos? Estupendo. Pero, ¿lo haces bien? Lavarse los dientes 3 o 4 veces al día y la utilización de colutorios e hilo dental puede ser una de las mejores maneras de evitar que aparezca.
- Evitar irritantes: Se sospecha que el principio activo SLS causa irritación en la mucosa bucal. Un cepillo de dientes demasiado duro puede dañar las encías. Es mucho mejor un cepillo suave con un cabezal de cerdas densas. Esto se aplica no sólo si tu mucosa bucal está inflamada, sino también para el cepillado diario. Evitar alimentos y bebidas que irriten: puede parecer algo obvio, pero es uno de los mejores consejos. Si se suele tener este problema lo mejor es evitar alimentos picantes o ácidos y bebidas con mucho azúcar.
- Limpieza interdental: Aunque te cepilles los dientes a fondo dos veces al día, no has terminado con tu rutina de cuidado dental: a las bacterias les gusta especialmente asentarse en los espacios entre los dientes y propagarse desde allí a las encías. Sin embargo, con un cepillo normal no se puede llegar a los espacios estrechos entre los dientes. Los cepillos interdentales limpian los espacios interdentales, a menudo descuidados.
- Limpieza de la lengua: Las bacterias también pueden depositarse y propagarse en la lengua. Para hacer algo bueno por tu salud bucal, limpia tu lengua una vez al día con un raspador lingual.
- Visitas regulares al dentista: Si vas al dentista regularmente para hacerte revisiones, tu dentista puede vigilar la salud de tu mucosa oral. Lo ideal es que también se haga una limpieza dental profesional una o dos veces al año en. Un profesional de la odontología eliminará el sarro adherido a los dientes, que provoca la acumulación de bacterias. El higienista dental también identifica los daños dentales. Solicitar una limpieza profesional de las prótesis dentales.
- Dieta saludable: El azúcar es literalmente el alimento favorito de las bacterias. Si tu dieta es rica en azúcar, tienes más probabilidades de sufrir inflamación que si te centras en una dieta sana y comes mucha fruta y verdura. Alimentación saludable: contar con una dieta equilibrada hará que el sistema inmunológico esté fuerte y, por lo tanto, que sea menos probable tener infecciones en la boca.
- Fortalecer el sistema inmunitario: En general, cuanto más fuerte sea nuestro sistema inmunitario, mejor podrá hacer frente a los intrusos no deseados. Para combatir bacterias, hongos y virus y evitar la mucositis oral en el futuro, debe reforzar su sistema inmunitario. Para ello, haga suficiente ejercicio, a ser posible al aire libre, duerma lo suficiente y relájese en la vida cotidiana. Las visitas a la sauna y las duchas alternas también son buenas para activar el sistema inmunitario.
- Precaución con infecciones víricas: No todas las inflamaciones de la mucosa oral están causadas por bacterias o por una higiene bucal deficiente. Si alguien cercano padece estomatitis aftosa, se recomienda precaución: Al fin y al cabo, la infección vírica es contagiosa.
- Mantener la boca hidratada: Si la mucosa bucal está siempre bien humedecida con saliva, los gérmenes tienen menos posibilidades de asentarse y multiplicarse. Esto se debe a que la saliva tiene un importante efecto protector. El chicle estimula la producción de saliva y ayuda a combatir la sequedad bucal.
Precios de limpieza dental profesional en España
| Tipo de Limpieza | Precio Aproximado |
|---|---|
| Limpieza dental básica | 30 - 70 euros |
| Limpieza dental profunda | 80 - 150 euros |
| Limpieza de prótesis dental (en laboratorio) | Alrededor de 80 euros |
Recuerda, ante cualquier duda o síntoma persistente, es fundamental consultar a un profesional de la salud bucal para obtener un diagnóstico y tratamiento adecuados.
¿Estás buscando más información sobre cómo mantener una buena salud bucal?
🚨 REMEDIOS CASEROS PARA LLAGAS EN LA BOCA Y LENGUA ¿COMO CURAR UNA LLAGA EN LA BOCA RAPIDO? 🚨
tags: #estomatitis #en #adultos #mayores