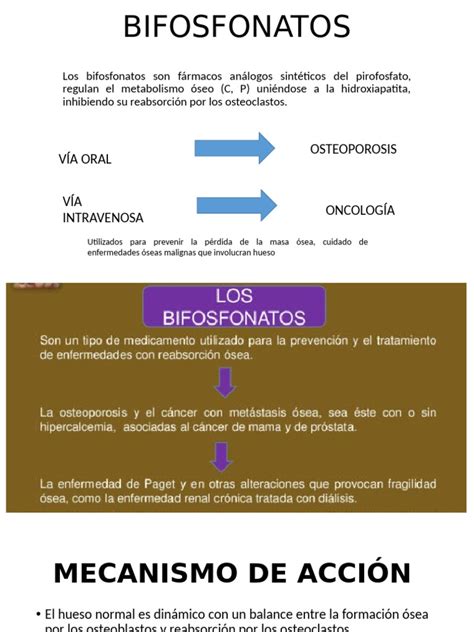
Los bifosfonatos son un grupo de medicamentos ampliamente utilizados para la prevención y el tratamiento de diversas enfermedades, como la osteoporosis y el cáncer con metástasis ósea. Sin embargo, su uso se ha asociado con un aumento en el número de casos de osteonecrosis maxilar inducida por estos fármacos, lo que requiere un protocolo específico en la práctica odontológica.
Es importante distinguir entre dos tipos de administración de bifosfonatos: la vía oral, comúnmente prescrita para pacientes con osteoporosis, y la vía intravenosa, generalmente utilizada en pacientes oncológicos. Conocer el protocolo adecuado para pacientes que toman estos medicamentos es fundamental para evitar posibles complicaciones durante y después de los tratamientos dentales.
⚠️Medicina para los huesos que puede destruir tu mandíbula | BIFOSFONATOS | Osteonecrosis
Introducción
La extracción dental es un procedimiento común en pacientes geriátricos debido a la prevalencia de caries y enfermedad periodontal. Muchos de estos pacientes también sufren de enfermedades sistémicas que requieren el uso de múltiples fármacos, entre ellos, los bifosfonatos. Estos fármacos, análogos de los pirofosfatos endógenos, actúan como potentes inhibidores de la actividad osteoclástica y se utilizan en el tratamiento de enfermedades con reabsorción ósea, tanto oncológicas como no oncológicas, como la osteoporosis.
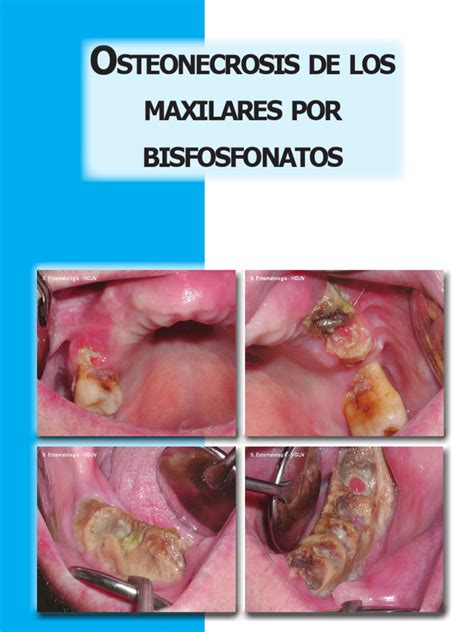
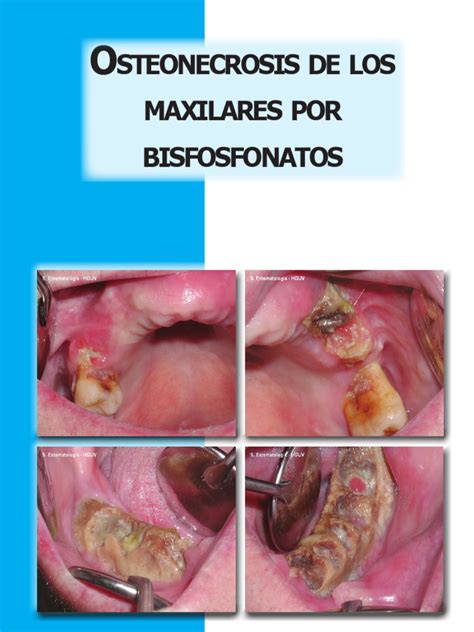
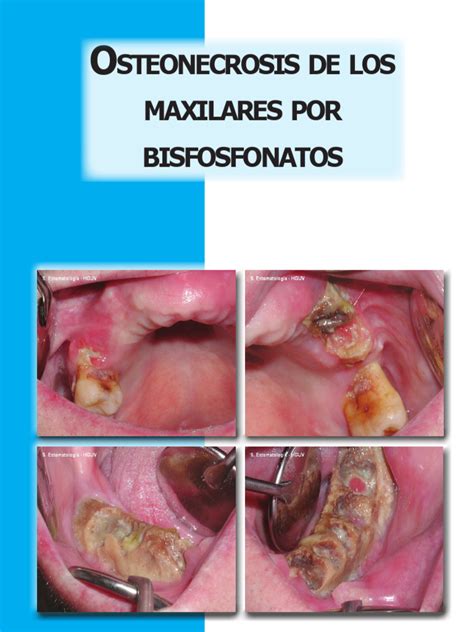
Aunque generalmente bien tolerados, los bifosfonatos se han asociado con efectos adversos, incluyendo problemas gastrointestinales, alteraciones renales y síntomas pseudogripales. A nivel oral, pueden causar ulceraciones y osteonecrosis de los maxilares. La osteonecrosis maxilar por bifosfonatos fue descrita en 2003 en pacientes oncológicos tratados por vía intravenosa, y desde entonces, se ha asociado con procedimientos quirúrgicos menores como las extracciones dentales.
Ante el aumento en el consumo de bifosfonatos, especialmente en pacientes mayores, y su uso prolongado, es crucial establecer protocolos claros para la prevención y el tratamiento de posibles complicaciones.
Mecanismo de Acción de los Bifosfonatos
Los bifosfonatos tienen una baja absorción intestinal, pero una alta captación y retención a nivel óseo. Aproximadamente el 80% se elimina por el riñón y el 20% es captado por el hueso. Estos fármacos se fijan a la superficie de los cristales de hidroxiapatita, inhibiendo la actividad de los osteoclastos, interfiriendo en su proliferación, diferenciación, maduración e implantación ósea, y finalmente induciendo su apoptosis. Este efecto antirresortivo resulta en cambios en la estructura ósea que aumentan sus propiedades estructurales y provocan un efecto antifractura.
Dependiendo del tipo de bifosfonato, el mecanismo varía. Los aminobifosfonatos inhiben la vía del mevalonato, concretamente la enzima farnesil difosfato sintetasa en los osteoclastos. Además, éstos acaban produciendo la inhibición de los lípidos isoprenoides esenciales para la farnesilación y geranilación de pequeñas proteínas GTPasa señalizadoras. La pérdida de estas proteínas señalizadoras es decisiva para la disminución de la actividad reabsortiva y la apoptosis de los osteoclastos. Los bifosfonatos también inhiben la actividad de otros factores que intervienen en la resorción ósea, como la paratohormona, las prostaglandinas y diversas citoquinas.
Clasificación de los Bifosfonatos
Los bifosfonatos se clasifican en dos generaciones: los bifosfonatos simples o de primera generación (sin nitrógeno) y los aminobifosfonatos o de segunda generación (con nitrógeno). Los aminobifosfonatos son más potentes y permanecen en el hueso por más tiempo. Además, la biodisponibilidad de los bifosfonatos orales es menor al 2% en comparación con los administrados por vía parenteral.
Indicaciones de los Bifosfonatos
Los bifosfonatos se utilizan principalmente en enfermedades con aumento de la reabsorción ósea, como las hipercalcemias, las metástasis óseas por cáncer, la enfermedad de Paget y la osteoporosis, especialmente en mujeres postmenopáusicas. También se indican en casos de calcificación distrófica y osificación heterotópica. Adicionalmente se ha comprobado su utilidad sobre el síndrome de la distrofia simpática refleja, en la osteoartritis así como en enfermedades del metabolismo óseo hereditario que incluyen la osteogénesis imperfecta, la displasia fibrosa, la osteopatía hipertrófica, la mastocitosis sistémica, la enfermedad de Gaucher y la hiperostosis esternocostoclavicular.
Repercusiones de los Bifosfonatos en la Exodoncia
En pacientes tratados con bifosfonatos, la capacidad de regeneración y reparación ósea del alveolo dental tras una extracción puede verse alterada debido a su acción antiosteoclástica. En algunos casos, el proceso de cicatrización no se produce, y el hueso maxilar o mandibular queda expuesto. Este fenómeno se conoce como osteonecrosis inducida por bifosfonatos, definida por la Asociación Americana de Cirujanos Orales y Maxilofaciales (AAOMS) como la presencia de exposición ósea en los maxilares durante más de ocho semanas en pacientes tratados con estos fármacos que no han recibido radioterapia.
La mandíbula es el hueso más frecuentemente afectado debido a su vascularización terminal. La osteonecrosis es más común con el uso de bifosfonatos intravenosos, con una incidencia del 1-15% en pacientes que reciben ácido zoledrónico. Con los bifosfonatos orales, la incidencia es mucho menor, estimada en 1 caso por cada 10.000-100.000 pacientes. Sin embargo, algunos estudios sugieren que entre el 20% y el 40% de los casos ocurren de forma espontánea.
La aparición de osteonecrosis requiere un factor desencadenante, siendo los procedimientos quirúrgicos bucales menores como las extracciones, cirugías dentoalveolares o implantes los más comunes. Se ha reportado que entre el 52% y el 61% de los casos de osteonecrosis han sido sometidos a una extracción previa.
Algunos autores sugieren suspender el tratamiento con bifosfonatos antes de la cirugía oral, pero no hay evidencia científica que confirme un menor riesgo de osteonecrosis, ya que la vida media de los bifosfonatos en el hueso es muy larga. En el caso de los bifosfonatos intravenosos, se recomienda evitar en lo posible los tratamientos quirúrgicos orales, mientras que en los tratamientos con bifosfonatos orales no se puede contraindicar dichos tratamientos de esa manera tan categórica.
La determinación del CTX en suero (telómero C-terminal del colágeno 1) se ha propuesto como un indicador de riesgo. Pacientes que han tomado bifosfonatos orales por más de tres años y tienen cifras de CTX por debajo de 150 pg/ml podrían tener un mayor riesgo ante cirugías dentales. Sin embargo, se necesitan más estudios para confirmar estas afirmaciones.
Protocolo de Actuación ante Pacientes en Tratamiento con Bifosfonatos
Existe un consenso sobre la necesidad de informar a todos los pacientes en tratamiento con bifosfonatos sobre los posibles riesgos. El manejo se divide en pacientes que van a comenzar el tratamiento y aquellos que ya están bajo tratamiento.
Pacientes antes de recibir tratamiento con bifosfonatos
Es imprescindible realizar un examen clínico y radiológico minucioso para reducir el riesgo de osteonecrosis. Se recomienda realizar tartrectomías, instruir al paciente en higiene oral rigurosa, realizar tratamientos conservadores y extraer dientes no viables. Además, se aconseja retrasar el inicio del tratamiento con bifosfonatos hasta que la zona de la extracción esté bien cicatrizada.
Pacientes en tratamiento con bifosfonatos
La suspensión del bifosfonato oral para la realización de una exodoncia es un tema de controversia. En la actualidad se considera que aquellos pac...
Bifosfonatos e Implantes Dentales
En cuanto a los implantes dentales, los pacientes que toman bifosfonatos deben ser evaluados cuidadosamente antes del procedimiento. Si bien hay evidencia limitada sobre el riesgo de ONM asociado con los implantes dentales en pacientes que toman bifosfonatos, algunos estudios sugieren que puede existir un riesgo aumentado, especialmente en aquellos que reciben bifosfonatos por vía intravenosa.
De acuerdo con la información contenida en preguntas previas realizadas al servicio Preevid, hay controversia sobre el nivel de riesgo que supone el estar en tratamiento con Bifosfonatos (BFN) cuando se realiza un implante dental, para el desarrollo de una osteonecrosis de mandíbula (ONM). Estar en tratamiento con BFN no parece influir en la tasa de fallos de los implantes; pero sí que parece incrementar ligeramente el riesgo de desarrollar ONM, aunque este incremento estará en función del riesgo individual (diferente según el tiempo que esté tomando el BFN, la indicación, la vía de administración, y el tipo y la localización de los implantes dentales).
Actualmente no se recomienda la suspensión del tratamiento con BFN de manera previa a la realización de un implante, si la indicación se ha realizado por osteoporosis y se está tomando los BFN durante un período inferior a 4 años.
En resumen, la inserción de implantes dentales durante y después del tratamiento con BFN se asociaba con el desarrollo de ONM. Los autores reconocían que el valor de las conclusiones era limitado, dado el pequeño número de pacientes que desarrollaron una ONM.
Otros Fármacos Antirresortivos y la ONMAM
El problema principal que plantea esta situación es la posible aparición de una “Osteonecrosis de los maxilares asociada a medicamentos” (ONMAM). La ONMAM es una condición poco frecuente que puede aparecer tras la exposición a fármacos antirresortivos y antiangiogénicos. Los antirresortivos reciben este nombre porque su mecanismo de acción consiste en disminuir el remodelado y la resorción ósea, al inhibir la diferenciación de los osteoclastos, alterar su funcionalidad y/o aumentar su apoptosis. El denosumab, administrado por vía subcutánea, está indicado fundamentalmente para combatir la osteoporosis y en neoplasias avanzadas con afectación ósea (Tabla 1). Los antiangiogénicos tienen su indicación primordial en la patología neoplásica y sus principales representantes son los inhibidores del factor de crecimiento endotelial vascular (ej. Bevacizumab).
También se han relacionado con la aparición de ONMAM los inhibidores de la tirosina quinasa (ej. Sunitinib), los inhibidores de la diana de rapamicina en células de mamífero (mTORi) (ej. Tradicionalmente, el riesgo de ONMAM secundaria a los antirresortivos se evaluaba en consonancia con su vía de administración (oral, subcutánea o intravenosa); sin embargo, en la actualidad se admite que la dosis y la indicación terapéutica son más importantes que la vía de administración. Otro de los principales factores de riesgo es la duración del tratamiento. En el caso de los bisfosfonatos orales se ha descrito un incremento del 0,1% al 0,2% tras 4 años de terapia. La ONMAM en pacientes osteoporóticos tiene una frecuencia hasta 100 veces inferior a la observada en los oncológicos.
También se consideran factores de riesgo el consumo crónico de corticoides, la administración concomitante de otras terapias oncológicas (especialmente los antiangiogénicos), el hábito tabáquico y comorbidades como anemia, diabetes mellitus, enfermedad renal crónica y artritis reumatoide. Teniendo en consideración los factores de riesgo inherentes al fármaco, las comorbilidades, la naturaleza del procedimiento odontológico que se va a afectuar y el estado de salud oral, el riesgo de desarrollar ONMAM puede clasificarse en bajo, intermedio y alto.
Los pacientes con osteoporosis a los que se administran antirresortivos pueden someterse a procedimientos odontológicos con un margen de seguridad relativamente amplio, ya que en ellos el riesgo de desarrollar una ONMAM es bajo, especialmente en los 4 primeros años de exposición al fármaco y en ausencia de otros factores de riesgo concomitantes. Los pacientes oncológicos tratados con antirresortivos se consideran de alto riesgo de ONMAM.
El Papel del Higienista Dental
El higienista dental, como profesional de la salud bucodental, juega un papel crucial en la promoción y educación de la salud bucodental, la recogida de datos, la realización de exámenes de salud y el consejo de medidas higiénicas y preventivas. Su objetivo es conseguir que la población dé la importancia real de este cuidado bucal, con programas colectivos en edades tempranas, para que adquieran hábitos saludables y en un futuro prevenir problemas dentales, en grupos que tengan riesgo y haya que prevenir problemas dentales como embarazadas, diabéticos, personas que tomen bisfosfonatos, etc.., para modificar los hábitos que ya son adquiridos y mejorar su salud bucal intentando así prevenir muchos riesgos de patologías ya instauradas en la cavidad oral.
La higiene oral deficiente demuestra el aumento de biofilm, produciendo enfermedades en la cavidad oral como caries, gingivitis y enfermedad periodontal. Estas enfermedades producen dolor, infecciones y en muchos casos la perdida dental. Según la asociación española de reumatología recomienda los bisfosfonatos como primera línea de tratamiento en la osteoporosis, enfermedad ósea de Paget y pacientes oncológicos. La osteoporosis es una enfermedad sistémica esquelética que se caracteriza por una disminución de la masa ósea y un deterioro de la estructura de los huesos, lo que supone un aumento de la fragilidad de los huesos y del riesgo de sufrir fracturas.
Tratamientos Alternativos a los Bifosfonatos
En aquellos pacientes con intolerancia o contraindicación de los bisfosfonatos, se podría recomendar el uso de denosumab, un SERM o ranelato de estroncio, todos ellos con problemas de seguridad notificados por parte del PRAC (Comité para la Evaluación de Riesgo en Farmacovigilancia Europeo), como fue la supresión temporal de la comercialización en enero del 2014 del ranelato de estroncio, por aumento de acontecimientos cardiacos graves, tromboembolismos y/o reacciones cutáneas, o bien el riesgo de fracturas atípicas de fémur con el uso de denosumab, tras la lectura crítica que se ha realizado al estudio FREEDOM.
También existe el raloxifeno, su nombre comercial Evista. Habitualmente se utiliza para la prevención y el tratamiento de la osteoporosis en mujeres posmenopáusicas y recientemente se ha aprobado para reducir el riesgo de cáncer de mama, reduce riesgo de fracturas vertebrales, pero no de fracturas de cadera. Se considera que el raloxifeno es una alternativa segura en el tratamiento de la osteoporosis en cuanto al desarrollo de osteonecrosis mandibular, pero ya hay casos descritos de aparición de osteonecrosis mandibular. Estos medicamentos tienen efectos adversos graves como los bisfosfonatos, que son la osteonecrosis mandibular y la Hipocalcemia.
Recomendaciones Finales
- Revisión y mantenimiento de la higiene bucal al inicio y durante el tratamiento, evitando durante el mismo, procedimientos dentales invasivos en pacientes con factores de riesgo.
- Se debe recomendar a todos los pacientes que reciban tratamiento con Prolia y Xgeva que mantengan una buena higiene oral y que comuniquen inmediatamente cualquier anomalía o malestar bucal, como movilidad dental, dolor o inflamación du-rante el tratamiento.
- El objetivo es que el paciente o tutor legal sea consciente de la importancia del cuidado bucal durante el tratamiento con bisfosfonatos.
Tabla Resumen: Protocolo de Actuación
| Condición del Paciente | Recomendaciones |
|---|---|
| Previo al tratamiento con bifosfonatos | Examen clínico y radiológico exhaustivo, tartrectomías, instrucción en higiene oral, tratamientos conservadores, extracción de dientes no viables. |
| En tratamiento con bifosfonatos orales | Considerar el riesgo individual, mantener higiene oral, evitar procedimientos invasivos si es posible. No suspender el tratamiento a menos que sea estrictamente necesario y bajo supervisión médica. |
| En tratamiento con bifosfonatos intravenosos | Evitar procedimientos quirúrgicos orales siempre que sea posible. Si es necesario, realizar una evaluación exhaustiva del riesgo y tomar precauciones adicionales. |
tags: #extraccion #dental #en #pacientes #con #bifosfonatos