La caries dental es una enfermedad o proceso crónico y dinámico que afecta al diente, específicamente a sus tejidos. Se caracteriza por la disolución y destrucción localizada de los tejidos calcificados, resultando en una lesión clínica conocida como cavidad en estadios avanzados. Es una infección bacteriana compleja y transmisible, donde interviene el biofilm dentario.
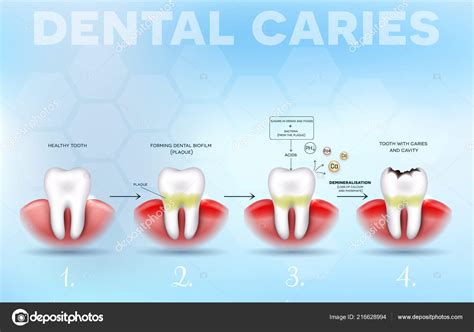
El desarrollo de la caries se manifiesta en varias etapas:
- Alteraciones subclínicas: Cambios químicos sin manifestaciones visibles.
- Alteraciones clínicas: Desmineralización de la subsuperficie que se observa como una mancha blanca, pero sin cavidad.
- Destrucción coronaria: Aparición de la cavidad que afecta inicialmente al esmalte y luego a la dentina, llevando a la destrucción de la corona dental.
EVITA LAS CARIES – Causas, PREVENCIÓN y tratamiento de la caries dental | Dentalk! ©
Fisiopatología Detallada
La caries dental es una enfermedad de descripción muy antigua. En 1889, Miller desarrolló la teoría químico-parasitaria:
- Los hidratos de carbono son fermentados por las bacterias y se producen ácidos.
- Estos ácidos disuelven los tejidos duros del diente.
- Posteriormente el ácido descalcifica la dentina, lo que facilita la penetración de bacterias proteolíticas que continúan destruyendo la dentina.
Estos conceptos siguen teniendo validez, aunque se conocen muchas más cosas, como qué bacterias producen la caries, etc.
Desmineralización
La presencia del biofilm es una condición necesaria. Este biofilm contiene bacterias como estreptococos, lactobacilos y actinomices, cada una con funciones específicas. Inicialmente, se producen reacciones químicas en la superficie del diente. El estreptococo mutans metaboliza la glucosa, produciendo ácido láctico que disminuye el pH en la superficie del biofilm y aumenta la concentración de hidrogeniones en el medio oral.
La saliva, rica en hidrogeniones, calcio y fosfato, neutraliza estos ácidos y recupera el pH. Sin embargo, en un medio ácido, algunos hidrogeniones penetran en el esmalte, superando la capacidad de neutralización del calcio y fosfato. Esto provoca la disolución de la hidroxiapatita (Ca5(PO4)3(OH)), liberando calcio y fosfato al medio. Este proceso se conoce como desmineralización del esmalte y ocurre a un pH crítico de ≤5,5.
Si predominan las bacterias acidogénicas, el pH puede descender por debajo de 4,5, alcanzando el pH crítico de la fluorapatita (Ca10(PO4)6(OHF) ó (F2)). Al desmineralizarse, libera fosfato, calcio y flúor del esmalte. La fluorapatita es más resistente al ataque ácido que la hidroxiapatita, razón por la cual los dentífricos y el agua contienen flúor.
Remineralización
En un medio neutro con suficientes iones de calcio y fosfato, se produce el proceso inverso: la remineralización. Los iones penetran en el esmalte, formando cristales de hidroxiapatita. La presencia de flúor facilita la remineralización de la fluorapatita.
- pH crítico de la HA: 5,5. Se desmineraliza la HA y se disocia. Si hay flúor se puede formar FA.
- pH crítico de la FA: 4,5.
- A partir de los 4,5 se forma FA y a partir de 5,5 se forma HA y FA: remineralización.
Estamos en un constante ciclo de desmineralización y remineralización. La ingesta de alimentos disminuye el pH, mientras que la higiene dental lo eleva. El consumo de glucosa puede disolver la hidroxiapatita y la fluorapatita al disminuir el pH crítico. Este ciclo se cierra cuando el pH aumenta, los hidrogeniones se neutralizan y se forman nuevamente hidroxiapatita y fluorapatita.
Sin embargo, el equilibrio puede alterarse por la presencia excesiva de placa y el consumo elevado de carbohidratos refinados, lo que aumenta la desmineralización. Cuando los factores protectores favorecen la remineralización, la caries se detiene o no se desarrolla.
Equilibrio Desmineralización-Remineralización
La caries aparece cuando la balanza se inclina hacia los factores desmineralizadores (placa bacteriana + carbohidratos refinados).
- Caries detenida: proceso lento de desmineralización con remineralización activa.
Patogenia y Anatomía Patológica de la Caries
Caries de Esmalte
El esmalte está compuesto en un 90% por cristales de hidroxiapatita en forma de prismas y un 1% de matriz orgánica. Aunque es un tejido impermeable, posee estrías de Retzius, vainas de los prismas y lamelas que permiten la penetración de hidrogeniones y pigmentos.
a) Lesión inicial: A un pH de 4,5 - 5,5, se produce el ciclo de desmineralización-remineralización. Los iones ácidos penetran por las porosidades de las vainas de los prismas, causando desmineralización subsuperficial. La remineralización de la superficie, facilitada por la saliva y sus iones de calcio, fosfato y flúor, deja una superficie intacta. Si el ataque ácido persiste, se produce una desmineralización visible clínicamente como una mancha blanca, donde el esmalte pierde translucidez. Esta fase es reversible.
b) Lesión avanzada: Se produce la cavitación debido a la disolución de la hidroxiapatita y la fractura de los cristales debilitados, lo que lleva al colapso de la superficie del esmalte. Esta etapa es irreversible y acelera el proceso carioso. Antes de la cavitación, se afecta la unión amelodentinaria.
Capas histológicas en las lesiones de esmalte:
- Zona superficial: Capa intacta de 20-50 micras.
- Cuerpo de la lesión: Zona más porosa con pérdida de mineral del 10-15%.
- Zona oscura: Pérdida de mineral del 5-8% y porosidad del 2-4%.
- Zona translúcida: Zona más profunda con pérdida de mineral del 1-5% y porosidad del 1%.
Fases de desarrollo en la caries de esmalte:
- Fase 1: Solo zona superficial y translúcida.
- Fase 2: Aparece la zona oscura.
- Fase 3: Crece la zona oscura y aparece el cuerpo de la lesión.
- Fase 4: Progresión de la fase 3. Se observa la mancha blanca y afectación del límite amelo-dentinario. Remineralizable con flúor.
- Fase 5: Capa superficial yesosa y frágil.
- Fase 6: Colapso de la capa superficial y formación de la cavidad.
En la cara oclusal, la lesión tiene forma de cono con la base en la unión amelodentinaria.
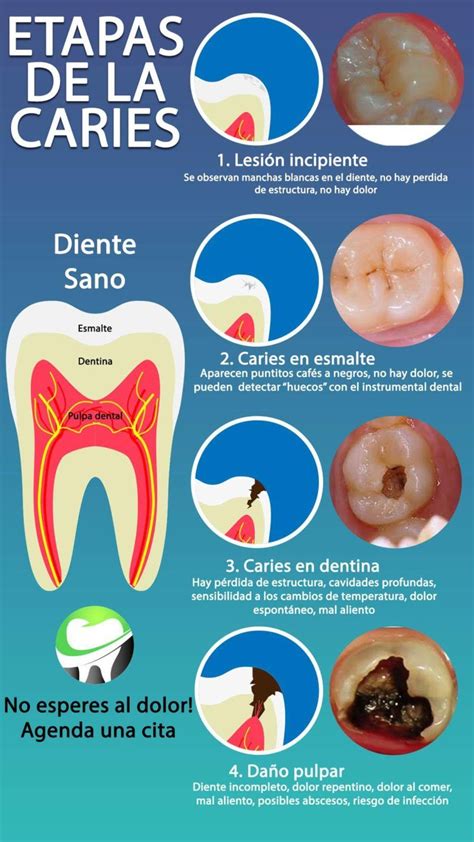
Caries en la Unión Amelo-Dentinaria
Comienza al final de la fase 4 de la caries de esmalte, antes de la cavitación, con una dispersión lateral de la lesión al llegar a la unión amelodentinaria.
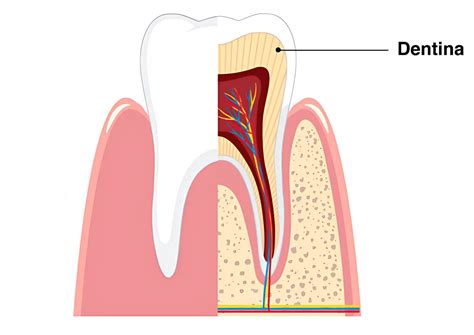
Caries en Dentina
El avance de la caries en dentina sigue la dirección de los túbulos dentinarios, adoptando una forma de cono.
Fases de desarrollo de la caries en dentina:
- Formación de dentina esclerótica: Obliteración de la luz tubular y formación de dentina peritubular con depósito de cristales de Whitloquita.
- Penetración de gérmenes en los túbulos que producen avance del ataque ácido.
- Confluencia de microcavidades que reblandecen la dentina.
Capas histológicas en las lesiones de la dentina después de la cavitación del esmalte:
- Dentina infectada (zona más externa):
- Zona necrótica o de destrucción: Totalmente desmineralizada y sin estructura tubular.
- Zona de desmineralización superficial: Desmineralización masiva, matriz orgánica intacta y estructura tubular distorsionada.
- Dentina afectada:
- Zona de desmineralización profunda: Disminución gradual del componente bacteriano. Estructura tubular conservada y dentina intertubular desmineralizada.
- Zona hipermineralizada o dentina esclerótica o translúcida: Depósito de cristales de Whitloquita ocluyendo la luz tubular.
- Reacción pulpar:
- Dentina terciaria: Formación local en la pared pulpar adyacente a la caries.
- Dentina de respuesta inflamatoria pulpar: Inicialmente focal, sin tratamiento.
Las reacciones del complejo dentino-pulpar frente al avance de la caries son defensivas e incluyen:
- Disminución de la permeabilidad dentinaria.
- Esclerosis dentinaria.
- Formación de dentina terciaria.
- Respuesta inflamatoria pulpar.
Caries en el Cemento
La caries radicular es aquel proceso carioso que se produce sobre la raíz expuesta del diente. Los principales patógenos implicados son el Streptococcus mutans, el Actinomyces viscosus y el Lactobacillus acidofilus, que producen los ácidos orgánicos que desmineralizan el cemento y la dentina de la raíz, llegando producir su cavitación. Los cambios que se producen en el medio oral tienen una relación muy directa con las bacterias de la caries radicular y del biofilm que forman.
Fases:
- Desmineralización de la matriz inorgánica.
- Destrucción de la matriz orgánica por proteólisis.
Muchas veces el diagnóstico es únicamente por Rx.
En la instauración y desarrollo de la caries radicular son muy importantes las relaciones entre las bacterias que se producen cuando se establece el biofilm bacteriano. Dependiendo de las distintas condiciones que se producen en el medio oral varía la capacidad virulenta del biofilm. Conocer las características y condiciones orales son muy importantes de analizar para poder aplicar los tratamientos preventivos más efectivos.
| Tipo de Caries | Tejido Afectado | Microorganismos Principales | Características |
|---|---|---|---|
| Caries de Esmalte | Esmalte dental | Streptococcus mutans, Lactobacillus | Desmineralización inicial, formación de mancha blanca, posible cavitación. |
| Caries de Dentina | Dentina | Streptococcus mutans, Lactobacillus, Actinomyces | Avance a través de túbulos dentinarios, reblandecimiento de la dentina. |
| Caries Radicular | Cemento y Dentina Radicular | Streptococcus mutans, Actinomyces viscosus, Lactobacillus acidophilus | Desmineralización de la raíz expuesta, común en adultos mayores. |
tags: #fisiopatologia #de #la #caries #dental