El mantenimiento de una buena salud bucal es fundamental para prevenir diversas enfermedades periodontales. Uno de los aspectos clave en este ámbito es el conocimiento y la comprensión del fondo de surco dental, también conocido como bolsa periodontal. En este artículo, exploraremos en detalle su definición, clasificación, causas, diagnóstico y las opciones de tratamiento disponibles.
¿Qué es el Fondo de Surco Dental o Bolsa Periodontal?
Las bolsas periodontales son espacios patológicos anormalmente profundos que se forman entre la superficie radicular del diente y el tejido gingival adyacente. Estas bolsas son el resultado de la destrucción de los tejidos de soporte periodontal debido a procesos inflamatorios persistentes. En la odontología contemporánea, las bolsas periodontales representan un indicador diagnóstico fundamental para la evaluación, clasificación y monitorización de la enfermedad periodontal.
Su presencia no solo determina la extensión y severidad del daño tisular, sino que también constituye un nicho ecológico favorable para la proliferación de microorganismos periodontopatógenos, principalmente bacterias anaerobias gram-negativas. Estos microorganismos perpetúan el proceso destructivo a través de mecanismos inmuno-inflamatorios complejos.
Clasificación de las Bolsas Periodontales
Las bolsas periodontales se clasifican tradicionalmente según su configuración anatómica en dos categorías principales:
- Bolsas Supraóseas (o Supraalveolares): Se caracterizan porque el fondo de la bolsa se localiza coronal al nivel del hueso alveolar subyacente, representando una expansión lateral del surco gingival sin componente vertical significativo.
- Bolsas Infraóseas (o Intraalveolares): Presentan su base apical al nivel de la cresta ósea alveolar, evidenciando un patrón destructivo vertical u oblicuo del hueso de soporte.
Desde una perspectiva histopatológica, también se reconoce la distinción entre bolsas gingivales (pseudobolsas) y bolsas periodontales verdaderas.
- Pseudobolsas: Resultan del aumento de volumen del margen gingival sin migración apical del epitelio de unión ni pérdida de inserción clínica.
- Bolsas Periodontales Verdaderas: Implican destrucción de los tejidos periodontales de soporte con migración apical del epitelio de unión y pérdida de inserción clínica demostrable.
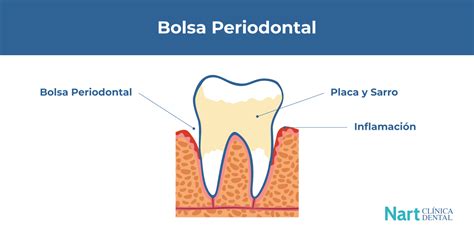
Anatomía de la Bolsa Periodontal
Para comprender mejor la formación y el tratamiento de las bolsas periodontales, es crucial conocer su anatomía:
- Pared Interna: Constituida por la superficie radicular, frecuentemente alterada por depósitos microbianos calcificados (cálculo subgingival) y no calcificados (biofilm), asociados a zonas de cemento y dentina expuestos.
- Pared Externa: Formada por el epitelio de la bolsa, una extensión patológicamente modificada del epitelio de unión y del epitelio del surco. Este epitelio se caracteriza por presentar ulceraciones frecuentes, adelgazamiento, degeneración hidrópica, infiltrado inflamatorio prominente y diversos grados de queratinización irregular.
El epitelio de la bolsa exhibe permeabilidad aumentada, permitiendo el paso bidireccional de productos bacterianos hacia los tejidos conectivos subyacentes y de elementos defensivos del huésped (anticuerpos, leucocitos) hacia la luz de la bolsa.
Microbiología de las Bolsas Periodontales
El ambiente de la bolsa periodontal constituye un ecosistema microbiano complejo dominado por especies bacterianas predominantemente anaerobias gramnegativas, organizadas en comunidades polimicrobianas estructuradas (biofilms subgingivales).
Los microorganismos más frecuentemente asociados con bolsas periodontales establecidas incluyen:
- Porphyromonas gingivalis
- Tannerella forsythia
- Treponema denticola (complejo rojo de Socransky)
- Fusobacterium nucleatum
- Prevotella intermedia
- Campylobacter rectus
- Aggregatibacter actinomycetemcomitans, entre otros.
Estos periodontopatógenos poseen diversos factores de virulencia (lipopolisacáridos, proteasas, toxinas) que contribuyen directa e indirectamente a la destrucción tisular característica.
Las condiciones fisicoquímicas predominantes en las bolsas periodontales (potencial redox reducido, pH elevado, temperatura aumentada, disponibilidad de productos de degradación tisular y exudado inflamatorio) favorecen selectivamente el crecimiento de especies periodontopatógenas y dificultan los procedimientos de control mecánico del biofilm.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Patogénesis de las Bolsas Periodontales
La formación de bolsas periodontales representa un proceso fisiopatológico complejo que involucra interacciones dinámicas entre las bacterias periodontopatógenas y la respuesta inmuno-inflamatoria del huésped. El proceso se inicia con la acumulación de biofilm subgingival, cuyas bacterias y productos bacterianos desencadenan una respuesta inflamatoria inicial en los tejidos gingivales.
Si la inflamación persiste, se establece una respuesta inmunológica adaptativa con predominio de linfocitos T y B, células plasmáticas y macrófagos activados, que amplifican la cascada inflamatoria. Este infiltrado inflamatorio crónico interfiere con la homeostasis del tejido conectivo gingival, promoviendo la destrucción de las fibras colágenas y la proliferación y migración apical del epitelio de unión.
El balance entre los mecanismos destructivos y protectores determina la progresión de la bolsa periodontal, que puede ocurrir en episodios de exacerbación y remisión (modelo de «brotes de actividad») o de forma lenta y continua.
Inmunología de las Bolsas Periodontales
Los mecanismos inmunológicos involucrados en la patogénesis de las bolsas periodontales abarcan componentes tanto de la inmunidad innata como adaptativa. El sistema inmune innato constituye la primera línea de defensa contra el biofilm subgingival, principalmente mediante el reclutamiento de neutrófilos y la activación del sistema del complemento.
La inmunidad adaptativa se establece posteriormente, con predominio de respuestas linfocitarias Th1 y Th17 en lesiones activamente progresivas. Los linfocitos Th1 secretan IFN-γ e IL-2, activando macrófagos y promoviendo respuestas celulares, mientras que los linfocitos Th17 producen IL-17, IL-21 e IL-22, potenciando la inflamación y la destrucción ósea.
Las células B activadas y las células plasmáticas derivadas producen anticuerpos específicos contra antígenos bacterianos, aunque su eficacia protectora puede estar comprometida por la complejidad antigénica del biofilm y por mecanismos de evasión inmunológica bacteriana.
Investigaciones recientes han destacado el papel de los polimorfismos genéticos en genes relacionados con la respuesta inmune (IL-1, IL-6, TNF-α, receptores Fc, TLRs) como factores de susceptibilidad para el desarrollo de periodontitis severa y formación de bolsas periodontales profundas.
Implicaciones Sistémicas de las Bolsas Periodontales
Las bolsas periodontales no representan únicamente un problema local, sino que constituyen una fuente potencial de bacteriemia y diseminación sistémica de mediadores inflamatorios. La ulceración del epitelio de la bolsa proporciona una puerta de entrada para microorganismos y sus productos hacia la circulación sistémica, especialmente durante procedimientos que inducen sangrado gingival.
Adicionalmente, la inflamación periodontal crónica asociada a bolsas periodontales profundas genera una carga inflamatoria sistémica significativa, con niveles séricos elevados de proteína C reactiva, fibrinógeno, IL-6 y otros marcadores inflamatorios.
Los mecanismos propuestos para estas asociaciones incluyen:
- Diseminación directa de patógenos periodontales a sitios extraorales.
- Efectos de mediadores inflamatorios producidos localmente que alcanzan la circulación sistémica.
- Inducción de autoinmunidad por mimetismo molecular entre antígenos bacterianos y proteínas humanas.
- Aspiración de contenido oral con periodontopatógenos hacia las vías respiratorias.
Diagnóstico de las Bolsas Periodontales
La evaluación clínica de las bolsas periodontales constituye un componente esencial del examen periodontal integral. El método diagnóstico principal consiste en el sondaje periodontal, realizado con una sonda periodontal calibrada, mediante la cual se mide la distancia desde el margen gingival hasta el fondo del surco o bolsa.
Esta medición se efectúa circunferencialmente alrededor de cada diente, registrando típicamente seis sitios por diente (mesiovestibular, vestibular, distovestibular, mesiolingual, lingual y distolingual). Es fundamental distinguir entre profundidad de sondaje y nivel de inserción clínica, ya que este último parámetro refleja más fielmente la destrucción periodontal acumulada.
En situaciones de recesión gingival, la profundidad de sondaje puede subestimar significativamente la pérdida de inserción real. El diagnóstico complementario incluye evaluación radiográfica, que permite visualizar la pérdida ósea asociada a bolsas periodontales infraóseas.
Radiografías periapicales y panorámicas convencionales proporcionan información bidimensional sobre defectos óseos, mientras que técnicas avanzadas como tomografía computarizada de haz cónico (CBCT) ofrecen visualización tridimensional de defectos complejos.
La monitorización longitudinal de las bolsas periodontales mediante registros periodontales secuenciales permite evaluar la progresión de la enfermedad, la respuesta al tratamiento y la estabilidad periodontal a largo plazo.
Tratamiento de las Bolsas Periodontales
El tratamiento de las bolsas periodontales se orienta fundamentalmente hacia la eliminación del biofilm y cálculo subgingival, la reducción o eliminación del espacio patológico y el establecimiento de una anatomía gingival que facilite el control de placa por parte del paciente.
El tratamiento periodontal no quirúrgico constituye la aproximación terapéutica inicial y comprende primariamente el raspado y alisado radicular, procedimiento que busca eliminar mecánicamente depósitos bacterianos calcificados y no calcificados de la superficie radicular mediante instrumentos manuales (curetas) o ultrasónicos.
En bolsas periodontales profundas (>5-6 mm), especialmente aquellas asociadas a defectos infraóseos, furcaciones involucradas o persistencia de inflamación tras terapia no quirúrgica, está indicada la terapia quirúrgica periodontal. Los procedimientos quirúrgicos pueden categorizarse en resectivos y regenerativos.
- Técnicas Resectivas: (gingivectomía, colgajo de reposición apical con o sin osteoplastia/ostectomía) buscan eliminar o reducir la bolsa mediante remodelación de tejidos blandos y duros, creando una arquitectura periodontal más favorable para el mantenimiento.
- Técnicas Regenerativas: (injertos óseos, membranas de barrera, factores de crecimiento) tienen como objetivo promover la regeneración de los tejidos periodontales perdidos, incluyendo hueso alveolar, ligamento periodontal y cemento radicular.
La terapia antimicrobiana adjunta puede implementarse como complemento al tratamiento mecánico en casos seleccionados de periodontitis agresiva o refractaria. Incluye antimicrobianos sistémicos y antimicrobianos de liberación local.
En la fase de mantenimiento periodontal, la monitorización regular de las bolsas periodontales mediante sondaje y el desbridamiento profesional periódico resultan fundamentales para prevenir la recurrencia de la enfermedad.
Consideraciones Específicas en el Manejo de Bolsas Periodontales
El manejo de bolsas periodontales requiere consideraciones específicas en determinados grupos poblacionales:
- Pacientes con Diabetes Mellitus: El control glucémico subóptimo amplifica la respuesta inflamatoria frente al biofilm, favoreciendo la formación de bolsas más profundas y destrucción tisular acelerada.
- Pacientes Embarazadas: Las alteraciones hormonales exacerban la respuesta inflamatoria gingival frente al biofilm, potenciando la formación de pseudobolsas y ocasionalmente bolsas periodontales verdaderas.
- Pacientes Geriátricos: Factores como polifarmacia, comorbilidades, alteraciones en la destreza manual y xerostomía inducida por medicamentos pueden complicar el manejo de bolsas periodontales.
- Pacientes Inmunocomprometidos: La inmunodepresión puede alterar significativamente la presentación clínica de las bolsas periodontales, con respuesta inflamatoria atenuada que enmascara la destrucción tisular subyacente.
- Pacientes con Enfermedades Cardiovasculares: Requieren consideraciones especiales durante procedimientos periodontales, especialmente aquellos con alto riesgo tromboembólico en terapia anticoagulante o antiplaquetaria.
Avances en el Diagnóstico y Tratamiento
El diagnóstico de bolsas periodontales ha experimentado avances significativos con la incorporación de tecnologías digitales y moleculares. Las sondas periodontales electrónicas con presión controlada y registro digital automatizado han mejorado la precisión y reproducibilidad del sondaje convencional.
La imagen diagnóstica ha evolucionado con la implementación de tomografía computarizada de haz cónico (CBCT) específicamente optimizada para evaluación periodontal, permitiendo visualización tridimensional de defectos óseos y planificación quirúrgica asistida por computadora.
En el ámbito molecular, el análisis del fluido crevicular gingival mediante técnicas proteómicas y metabolómicas ha identificado biomarcadores específicos asociados con actividad de bolsas periodontales, posibilitando potencialmente la detección precoz de sitios con actividad destructiva antes de que se produzcan cambios clínicos evidentes.
El arsenal terapéutico para el manejo de bolsas periodontales continúa expandiéndose con aproximaciones innovadoras. La terapia fotodinámica antimicrobiana utiliza fotosensibilizadores que se unen selectivamente a bacterias periodontopatógenas y, al ser activados por luz láser de longitud de onda específica, generan especies reactivas de oxígeno con efecto bactericida, sin desarrollo de resistencia bacteriana.
Los láseres de diversas longitudes de onda (Er:YAG, Nd:YAG, diodo) se han aplicado tanto para desbridamiento subgingival como para procedimientos quirúrgicos periodontales.
Surco Palato Radicular
El surco palato-radicular es una anomalía en el desarrollo que suele afectar a incisivos superiores aunque también se ha descrito en inferiores. Este defecto consiste en una invaginación que aparece en la superficie lingual radicular, en la zona mesial, mediopalatina o distal, en la unión del cíngulo con los rebordes marginales, extendiéndose en grado variable en dirección apica!.
Esta anomalía puede actuar como factor predisponente para el acúmulo de placa y el desarrollo de patología periodontal y/o pulpar. Un diagnóstico correcto y a tiempo puede ahorrar molestias y esfuerzos tanto al dentista como al paciente, evitando la necesidad de tratamientos sucesivos que en muchos casos están condenados al fracaso.
Espacio Biológico
Se denomina espacio biológico a la unión dentogingival, que ha sido descrita como una unidad funcional, compuesta por el tejido conectivo de inserción de la encía y el epitelio de unión. La importancia de esta estructura radica en las consecuencias que se pueden derivar de su invasión, que puede inducir retracción gingival, pérdida ósea, hiperplasia gingival, etc., todo ello con unas graves consecuencias desde el punto de vista de la salud periodontal como de la estética gingival.
Si un tratamiento restaurador requiere una preparación dentaria intracrevicular, se debe estudiar el caso de forma individualizada para elaborar un correcto plan de tratamiento, analizando si se va a necesitar algún tratamiento periodontal u ortodóncico previo para alargar la corona dentaria. Se deberá determinar cuanto es posible insinuarse en el surco gingival, porque cuando se habla del espacio biológico se tiene que tener presente que es una característica morfológica gingival totalmente personal y propia de cada paciente.
Tabla 1: Dimensiones de la unión dentogingival según Gargiulo y Vacek
| Medida (mm) | Gargiulo et al. (1961) | Vacek et al. (1994) |
|---|---|---|
| Surco Gingival (SUL) | 0.69 | 1.84 |
| Epitelio de Unión (EU) | 0.97 | 0.97 |
| Tejido Conectivo Insertado (TCI) | 1.07 | 1.07 |
| Pérdida de Inserción (PI) | N/A | 1.13 |