Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión. Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos e histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
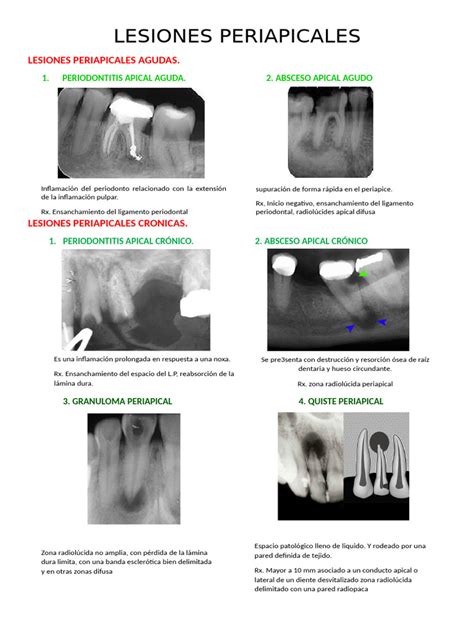
Lesiones Periapicales
La periodontitis apical está usualmente producida por una infección intrarradicular. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión. Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento.
Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales. Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical.
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
Los factores microbiológicos y el mecanismo de defensa del huésped interaccionan, destruyendo una gran cantidad de tejido periapical y dando lugar a los diferentes tipos de lesión periapical. La primera respuesta a nivel vascular es una rápida vasoconstricción, seguida casi inmediatamente por una vasodilatación, dando lugar a una acumulación de glóbulos rojos en el centro del vaso, y a una migración de leucocitos a las áreas periféricas, adhiriéndose a las paredes vasculares.
Esto provoca la formación de pequeñas fisuras en el endotelio del vaso, induciendo una extravasación de plasma hacia el tejido conectivo; se produce un edema, el cual aumenta la presión local y comprime las terminaciones nerviosas causando dolor.
La consecuencia final del proceso inflamatorio es un infiltrado que contiene linfocitos, macrófagos y células plasmáticas. En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares.
Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación. El intento del huésped para regenerar y reparar el tejido dañado está comprometido por la presencia de contaminación bacteriana, esto se convierte en un proceso crónico a menos que un tratamiento clínico adecuado para eliminar los agentes infecciosos se lleve a cabo.
De este modo, cuando la infección pulpar se extiende por el periápice, una respuesta inflamatoria sintomática del tejido conectivo periapical se produce en forma de un absceso o una lesión aguda. La lesión contiene una acumulación densa de leucocitos polimorfonucleares (PMN) rodeada por tejido de granulación que contiene linfocitos, macrófagos y células plasmáticas.
Periodontitis Periapical Crónica (Granuloma Periapical)
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T. En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Las células epiteliales están normalmente ordenadas en capas formando pequeñas islas, hebras y/o trabéculas de varios grosores.
¿Qué se ve en una radiografía panorámica? ¿Cómo puedo entenderla? 🦷 - Odontología Láser.
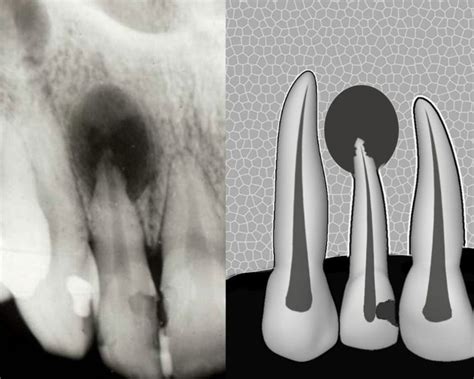
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar. Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral.
Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial. Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
Lesiones de Furca
Las lesiones de furca que afectan a dientes multirradiculares pueden ser tratadas desde diferentes enfoques quirúrgicos tales como la plastia, tunelización y radectomía, así como también con raspado y alisado radicular y técnicas regenerativas, con la extracción como ultima opción, en función del grado de lesión que presenten.
La decisión acerca de una modalidad de tratamiento específico en lesiones de furcación asociadas a periodontitis depende de varios factores: edad del paciente, condiciones sistémicas, forma de expresión de la enfermedad periodontal, diente afectado, grado de afectación de la furca y papel del diente implicado en el plan de tratamiento.
Otros como la morfología de la raíz y del diente, la relación anatómica y topográfica entre las diferentes raíces, la morfología de la lesión ósea, la inserción periodontal remanente alrededor de cada raíz y su movilidad esperada, así como la experiencia y la habilidad del operador tienen que ser tenidos en consideración. Un cuidadoso diagnóstico es un prerrequisito para un apropiado plan de tratamiento y una adecuada toma de decisiones.
Terminología
El complejo radicular es la parte del diente que se localiza apical al límite amelocementario (LAC) y que suele estar cubierto por cemento. Este complejo radicular puede dividirse en dos partes: el tronco y el cono radicular.
El tronco radicular es la región no dividida de la raíz cuya distancia está definida por la separación entre el LAC y la furcación. La unidad morfológica constante del complejo radicular es el cono radicular. Los diversos conos radiculares pueden separarse a cierto nivel, de tal forma que la furcación es la parte del complejo radicular que se localiza entre los conos radiculares separados o raíces, y el área de transición entre la porción dividida y la no dividida la entrada de la furcación.
El fórnix es el techo de la furcación. El grado de separación es el ángulo de separación entre las dos raíces. Y la divergencia la separación entre las dos raíces, que suele aumentar en dirección apical. Los conos radiculares pueden aparecer fusionados lo que supone un mayor riesgo de pérdida de inserción en pacientes con enfermedad periodontal.
El coeficiente de separación es la longitud de los conos radiculares en relación a la longitud de todo el complejo radicular.
¿Qué se ve en una radiografía panorámica? ¿Cómo puedo entenderla? 🦷 - Odontología Láser.

Anatomía (Morfología)
Es necesario un conocimiento adecuado de la anatomía radicular de los dientes multirradiculares a la hora de realizar un diagnóstico acertado y un apropiado plan de tratamiento de esos dientes. La furcación es "el área anatómica de un diente multirradicular donde las raíces se separan" y una invasión de furca hace referencia a "la resorción patológica del hueso dentro de la furcación".
Molares superiores: El primer molar superior es mayor que el segundo y, a su vez, mayor que el tercero. Suele tener tres raíces: la mesiovestibular, la distovestibular y la palatina.
Molares inferiores: El primer molar inferior es de mayor tamaño que el segundo y este, a su vez, de mayor tamaño que el tercero. El primer molar mandibular tiene dos raíces claramente separadas, una mesial y otra distal inclinadas a distal. Ambas raíces tienen forma de "reloj de arena" desde el punto de vista transversal.
Premolares superiores: En el 40% de los casos, los premolares superiores presentan dos conos radiculares, una vestibular y otra palatina.
El resto de los dientes de la dentición suelen ser unirradiculares aunque algunas variantes pueden aparecer los primeros premolares inferiores (10%) o segundos premolares (5%) o incluso en caninos mandibulares (5-6%).
Diagnóstico
En la literatura nos encontramos con diferentes cifras en cuanto a la incidencia y prevalencia de las furcas. Esto puede ser debido, en parte, a la dificultad para alcanzar un apropiado diagnóstico de la presencia y la severidad de las lesiones de furcación.
Etiología y factores contribuyentes
- Inflamación asociada a placa.
- Trauma oclusal.
- Patología pulpar.
- Fractura radicular vertical.
- Proyecciones de esmalte cervicales.
- Factores nutricionales.
- Factores iatrogénicos.
Diagnóstico clínico
Una característica específica de las lesiones de furca es la aparición de una pérdida de inserción horizontal, que indica que la bolsa tiene ahora una extensión lateral. Por tanto, además del nivel de inserción vertical y el sondaje a hueso, en este tipo de lesiones mediremos el nivel de inserción horizontal.
Para el diagnóstico clínico de las lesiones de furca, la sonda periodontal tipo Nabers con incrementos de 3 mm proporciona una información válida y reproducible sobre el grado de invasión de tales furcas.
El sondaje periodontal en áreas de furcación supone una serie de limitaciones diagnósticas.
El acuerdo entre el sondaje vertical y horizontal con las medidas intraquirúrgicas es bastante mayor cuando empleamos sondaje a hueso bajo anestesia local. Este sondaje a hueso muestra un resultado dentro de 2 mm de las mediciones intraquirúrgicas en el 88% de los casos.
Diagnóstico radiográfico
El uso de radiografías puede ayudar en el diagnóstico de los defectos de furcas pero son de limitado valor si se usan como una única herramienta diagnóstica. La radiografía es el único medio para determinar de una manera fiable la altura de la cresta ósea alveolar en relación a la longitud radicular.
Además, limitada aunque importante información puede ser extraída de las radiografías como son la anatomía y topografía radicular, número y forma de las raíces, grado de separación, divergencia de las raíces así como estructuras anatómicas y dientes vecinos.
Las radiografías periapicales y las aletas de mordida así como la panorámica son las más usadas para el diagnóstico de la patología periodontal. La comparación de radiografías estandarizadas permite la comparación de los niveles de hueso antes y después del tratamiento.
En los molares superiores a veces las furcas pueden no ser detectadas debido a la superposición de la raíz palatina. En estos casos proponen la realización de radiografías con una variación de la angulación del haz de rayos que nos permita una mejor visualización del área de la furca.
Las furcas son más frecuentemente encontradas en molares superiores a través de las radiografías, mientras que son más comúnmente encontradas en molares inferiores a través del examen clínico.
Hoy en día cada vez es más frecuente la utilización de la tomografía computarizada como herramienta diagnóstica. En el ámbito que nos ocupa, aunque este tipo de radiografías son mucho más precisas que la periapicales (con tendencia a infraestimar los datos) y la panorámica (que tiende a sobrestimar las imágenes), debido a la mayor radiación aplicada en cada exposición, y los elevados costes, las radiografías 3D son sólo utilizadas en el ámbito hospitalario.
Medidas intraquirúrgicas
Tras la apertura del defecto, la adecuada eliminación del tejido de granulación y el cuidadoso desbridamiento de las superficies radiculares, la verdadera destrucción de los tejidos periodontales es más visible y, en muchas ocasiones, la decisión sobre el tratamiento definitivo so toma en este momento.
El adecuado diagnóstico de las lesiones de furca es conseguido con el uso de una combinación de radiografías, sondaje periodontal con una sonda curva o tipo Nabers y sondaje a hueso.
Tratamiento quirúrgico
El tratamiento de un defecto en la región furcal en un diente multirradicular presenta el cumplimiento de dos objetivos:
tags: #furca #dental #radiografia