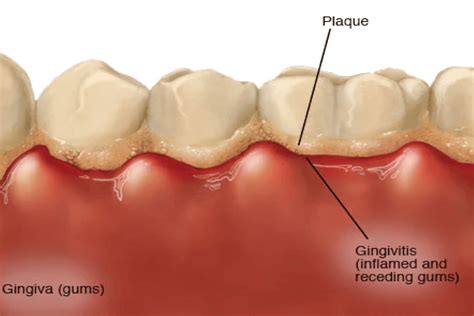
La gingivitis es una enfermedad del periodonto en su estado inicial que se manifiesta cuando la placa bacteriana se acumula alrededor de la zona donde el diente y la encía se unen. A menudo, se normaliza el sangrado de encías, el enrojecimiento, la hinchazón o la sensibilidad dental, síntomas que pueden alertar sobre esta enfermedad naciente.

Encías inflamadas y enrojecidas, un signo común de gingivitis.
¿Qué es la gingivitis?
Las enfermedades gingivales son una amplia familia de patologías diferentes y complejas, que se encuentran confinadas a la encía y son el resultado de diferentes etiologías. La característica común a todas ellas es que se localizan exclusivamente sobre la encía; no afectan de ningún modo a la inserción ni al resto del periodonto. De ahí que se engloben en un grupo independiente al de las periodontitis.
El interés por las alteraciones gingivales se basa no tanto en su gravedad, sino en su enorme prevalencia entre la población. Los cuadros de inflamación gingival sin alteración del periodonto subyacente se detectan con elevada frecuencia entre la gente. Se establece que es visible en un rango de 20-50%, variando según la edad de los individuos, su sexo y su raza.
La gingivitis puede detectarse en un 50% de los individuos mayores de 19 años, valor que va disminuyendo conforme aumenta la edad. La presentan el 54% de los individuos entre 19 y 44 años, el 44% de los sujetos entre 45 y 64 años y el 36% de las personas de más de 65 años. Sólo el 15% de la población de más de 19 años no presenta ningún tipo de alteración ni gingival ni periodontal, lo cual pone de manifiesto la trascendencia del problema ante el que nos hallamos.
Por otro lado, parece que las alteraciones gingivales afectan sobre todo a pacientes varones. Los índices de gingivitis en hombres son un 10% mayor que en mujeres, independientemente de la edad. Del mismo modo, se ha visto que los índices de gingivitis también se diferencian en relación a los factores raciales, y aunque las diferencias entre etnias son pequeñas, la inflamación gingival es más prevalente entre los sujetos caucasianos.
Las enfermedades gingivales forman un grupo heterogéneo, en el que pueden verse problemas de índole exclusivamente inflamatoria, como las gingivitis propiamente dichas, bien modificadas, o no, por factores sistémicos, medicamentos o malnutrición; pero también alteraciones de origen bacteriano específico, viral, fúngico, genético, traumático o asociadas a alteraciones sistémicas, que lo único que tienen en común es el desarrollarse sobre la encía.
Clasificación de las enfermedades gingivales
Durante mucho tiempo no existía consenso para establecer los tipos de alteraciones gingivales ante los que podíamos encontrarnos y no había una forma unánime a la hora de comunicarse con otros clínicos para referirse a estos cuadros. De hecho, ni la clasificación de 1989 de la AAP, ni la clasificación de 1993 de la European Federation of Periodontology (EFP) mencionaban nada de las alteraciones exclusivamente gingivales.
No es hasta el World Workshop in Periodontics (1999), cuando se elabora una clasificación que engloba a las enfermedades gingivales:
A. Inducidas por placa bacteriana
- Sin otros factores locales asociados
- Con otros factores locales asociados
- Factores anatómicos
- Obturaciones desbordantes
- Fracturas radiculares
- Reabsorciones cervicales y perlas del esmalte
- Enfermedades gingivales modificadas por factores sistémicos
- Asociadas con el sistema endocrino
- Gingivitis asociada a la pubertad
- Gingivitis asociada al ciclo menstrual
- Asociada al embarazo
- Gingivitis asociada a Diabetes mellitus
- Asociadas a discrasias sanguíneas
- Gingivitis asociada a la leucemia
- Otras
- Asociadas con el sistema endocrino
- Enfermedades gingivales modificadas por medicamentos
- Inducidas por drogas
- Agrandamientos gingivales influidos por drogas
- Gingivitis influidas por drogas
- Gingivitis asociadas a contraceptivos orales
- Otras
- Inducidas por drogas
- Enfermedades gingivales modificadas por malnutrición
- Déficit de ácido ascórbico
- Otras
B. No inducidas por placa bacteriana
- Enfermedades gingivales de origen bacteriano específico
- Lesiones asociadas a Neisseria gonorrhea
- Lesiones asociadas a Treponema pallidum
- Lesiones asociadas a streptococos
- Otras
- Enfermedades gingivales de origen viral
- Infecciones por herpesvirus
- Gingivoestomatitis herpética primaria
- Herpes oral recidivante
- Infecciones por varicela-zóster
- Otras
- Infecciones por herpesvirus
- Enfermedades gingivales de origen fúngico
- Infecciones por Cándida
- Eritema Gingival Lineal
- Histoplasmosis
- Otras
- Lesiones gingivales de origen genético
- Fibromatosis gingival hereditaria
- Otras
- Manifestaciones gingivales de condiciones sistémicas
- Reacciones alérgicas atribuibles a materiales dentales: Hg, Ni, acrílico
- Desórdenes mucocutáneos
- Liquen Plano
- Penfigoide
- Pénfigo Vulgar
- Eritema Multiforme
- Lupus Eritematoso
- Inducidos por medicamentos
- Dentífricos, colutorios, aditivos de alimentos
- Lesiones traumáticas (autolesiones, yatrógenas, accidentales)
- Lesión química
- Lesión física
- Lesión térmica
- Reacciones a cuerpos extraños
- Otras
Esta clasificación pretende hacer una diferenciación entre las principales enfermedades gingivales, distinguiendo aquéllas causadas o inducidas por la presencia de placa bacteriana de las que no. En las primeras, con mayor relevancia clínica y gran prevalencia, la placa está presente al inicio de la patología. En las no inducidas por placa bacteriana, la patología no se da si la placa no está presente, pero cabe la posibilidad de que, al tiempo, una serie de condicionantes locales o sistémicos puedan incrementar la respuesta del huésped ante dicho ataque, de modo que la lesión gingival tenga que ver con una hiperrespuesta por parte del paciente.
El referirse a todos estos cuadros bajo el nombre de gingivitis podría dar lugar a confusión. En realidad el término de gingivitis, que hace referencia al carácter inflamatorio que predomina en estas patologías, no debería emplearse para denominar todos los problemas de la encía. Para ello, la clasificación de 1999, establece que lo más correcto es emplear el término de "enfermedades gingivales".
Características clínicas de las enfermedades gingivales
Existen ciertas características que coinciden en todos los casos de enfermedad gingival asociada a placa y que ayudan al clínico en la identificación del problema, pero siempre teniendo presente que sólo vamos a encontrar signos o síntomas sobre la encía, nunca sobre el resto del periodonto, ya que de ser así, la alteración se escaparía del apartado de enfermedades gingivales. Todas ellas se caracterizan por:
- Presentar placa bacteriana que inicia o exacerba la severidad de la lesión.
- Ser reversibles si se eliminan los factores causales.
- Por tener un posible papel como precursor en la pérdida de inserción alrededor de los dientes.
Clínicamente se aprecia una encía inflamada, con un contorno gingival alargado debido a la existencia de edema o fibrosis, una coloración roja o azulada, una temperatura sulcular elevada, sangrado al sondaje y un incremento del sangrado gingival. Todos estos signos están asociados a periodontos sin pérdidas de inserción, o estables aunque en periodontos reducidos.
Los signos clásicos de inflamación pueden apreciarse en la inspección visual, lo que facilita el diagnóstico con la simple exploración del paciente. Para su detección es necesaria la sonda periodontal, que ayuda a estimular el sangrado y a detectar el componente inflamatorio de las bolsas. Además, con la sonda descartaremos la existencia de pérdida de inserción, lo cual nos confirma el diagnóstico de alteración gingival.
Gingivitis severa que muestra inflamación y sangrado.
Factores de Riesgo y Grupos de Riesgo
Numerosos estudios muestran que las infecciones periodontales están correlacionadas con factores sociodemográficos complejos, como la edad, el sexo, el origen étnico, la formación y los ingresos económicos. Ahora bien, algunos hábitos, como una mala higiene bucal, fumar, no acudir con regularidad a las citas de revisión dental periódicas, el sedentarismo y un estilo de vida con mucho estrés, constituyen otros factores de riesgo. Y finalmente hay que mencionar la relación existente con distintas enfermedades sistémicas como la diabetes. También es probable que varios de estos factores de riesgo sean interdependientes.
Varios estudios pudieron mostrar que los pacientes frágiles, dependientes e institucionalizados presentan por regla general una muy mala salud bucal y un estado dental deficitario, además de una higiene bucal insuficiente, y que suelen padecer con mayor frecuencia gingivitis y periodontitis graves que las personas de la misma edad autónomas.
Se consideran un grupo de riesgo especial los pacientes encamados, dado que se ha podido demostrar una relación entre las infecciones periodontales, la microflora oral y las neumonías por aspiración en pacientes frágiles, residentes en centros geriátricos.
En resumen, se puede afirmar que las personas dependientes institucionalizadas representan un grupo de alto riesgo para las enfermedades periodontales. La explicación se puede hallar, por un lado, en una mala higiene bucal derivada de una dependencia progresiva, y por otro lado, en un cambio de prioridades cuando otros problemas de salud pasan a un primer plano. En determinadas situaciones adquieren relevancia obstáculos como los problemas de movilidad, las dificultades de acceso a servicios odontológicos y también la escasez de recursos económicos. Las enfermedades sistémicas, la fragilidad, las limitaciones funcionales y la xerostomía inducida por medicamentos pueden dificultar la higiene bucal y aumentar la propensión de las estructuras periodontales a las infecciones.
Predisposición a las enfermedades periodontales
Se ha relacionado a menudo la aparición más frecuente de enfermedades periodontales en la vejez con un período de exposición más largo de las estructuras periodontales a la placa bacteriana. Parece ser que el propio proceso de envejecimiento o algunos problemas de salud asociados a la edad podrían influir también en la predisposición a las enfermedades periodontales.
El conocimiento profundo de los cambios que experimentan los tejidos con el paso de los años no sólo es importante para comprender mejor la fisiopatología del envejecimiento, sino que también adquiere relevancia clínica en la planificación del tratamiento de pacientes ancianos y pacientes geriátricos. Sin entrar a fondo en los fundamentos biológicos, existe la sospecha de que la edad es por sí misma un factor predisponente para las inflamaciones periodontales.
Dado que las citocinas IL-1, IL-6, IL-10, el TNF-α, las metaloproteinasas de la matriz y la NADPH oxidasa NOX27 desempeñan un papel esencial en la destrucción periodontal, parece factible que los cambios en su estimulación y síntesis debidos a la edad puedan influir considerablemente en la predisposición a las enfermedades periodontales en la vejez.
El envejecimiento también cambia la capacidad del individuo para adaptarse al estrés ambiental. A nivel biológico esto representa un empeoramiento progresivo e irreversible de la función de diversos órganos y tejidos. Es posible que en la vejez los cambios de respuesta del huésped a los microorganismos de la placa influyan en la destrucción periodontal.
Inflamaciones periodontales y enfermedades sistémicas
Se ha establecido una relación entre los procesos inflamatorios y distintas enfermedades crónicas y enfermedades asociadas a la vejez, como enfermedades cardiovasculares, artrosis, atrofia muscular, fragilidad y mortalidad. Estas suposiciones se basan en la aparición de cambios en los niveles plasmáticos de citocinas a consecuencia del envejecimiento del sistema inmunitario y/o de las células no inmunitarias.
Varios estudios de base poblacional longitudinales y estudios intervencionales prospectivos de gran envergadura mostraron además que las infecciones periodontales y la pérdida dentaria se asocian a un aumento del riesgo de arteriosclerosis, cardiopatías coronarias e ictus. Estas relaciones son plausibles desde el punto de vista biológico y se pueden demostrar mediante la determinación de marcadores inflamatorios sistémicos. Al mismo tiempo se han de tener en cuenta los factores de riesgo compartidos de ambas enfermedades desde la perspectiva etiológica.
Tratamiento de la gingivitis
El primer paso consiste en suprimir todos los factores que causan el problema, es decir, la enfermedad periodontal. Así cambiamos las condiciones de la boca de forma que la flora bacteriana se equilibra y deja de producir problemas. Además deberemos hacer una evaluación de daños provocados por la enfermedad periodontal mediante una exploración y una serie de radiografías.
Minimizaremos y en la medida de lo posible eliminaremos los factores de riesgo tales como tabaco, apiñamiento de los dientes (malposiciones). La primera fase inicial desinflamatoria del tratamiento va dirigida a desinflamar y descontaminar de bacterias la bolsa periodontal mediante un raspado.
Cuando la bolsa periodontal (espacio entre el margen gingival y el hueso) es profunda (más de 3-4mm) habitualmente no se consigue un buen control de la infección en la misma por lo que se hace necesaria la cirugía periodontal. Una vez controlada la enfermedad periodontal da comienzo la fase de mantenimiento.
Los tratamientos periodontales generalmente son poco molestos y no duelen. En ocasiones queda tras el tratamiento una sensibilidad al frío que puede ser más o menos molesta. Si no desaparece de forma espontánea, le recomendaremos productos para tratarla.
Tipos de tratamiento periodontal:
- Raspado, alisado y pulido radicular: Es la fase desinflamatoria y descontaminante. Suele acompañarse de un tratamiento antibiótico especialmente en formas de enfermedad periodontal agresivas y en fases de agudización de la misma. El empleo de colutorios antisépticos es una medida de refuerzo útil, pero no substituye el tratamiento desinflamatorio, pues no penetra hasta el fondo de la bolsa periodontal.
- Cirugía Periodontal: La realizamos cuando la profundidad de la bolsa periodontal (espacio entre margen gingival y hueso) es superior a 3-4mm, dado que esta distancia es demasiado grande para poder descontaminarla sin levantar la encía. Además permite tratar defectos anatómicos causados por la enfermedad periodontal. En algunos casos, el hueso o encía perdidos pueden recuperarse mediante técnicas regenerativas o mucogingivales.
- Cirugía regenerativa: Son técnicas quirúrgicas destinadas a intentar recuperar el hueso perdido mediante la colocación de materiales de relleno que favorecen el crecimiento óseo. Su indicación depende de la forma de los defectos producidos en el hueso maxilar por la enfermedad periodontal.
- Cirugía Mucogingival y cirugía plástica periodontal (cirugía estética de las encías): Permite añadir o aumentar la cantidad de encía presente en algunos dientes, con exposición parcial de la raíz. Su misión es preservar la armonía de la sonrisa o a devolver a la normalidad los defectos producidos como consecuencia de las periodontitis u otras causas.
- Fase de mantenimiento periodontal: Es quizás la fase a la que damos mayor importancia, puesto que de nada servirá todo lo que hemos hecho, si no lo mantenemos y evitamos reacídas.
Es importante diferenciar entre mantenimiento periodontal y la limpieza de boca. El mantenimiento es una actuación médica individualizada según la situación de cada paciente en cada momento concreto. Estos tratamientos de mantenimiento, según su situación se realizan dos o tres veces al año, cada 4 o 6 meses. Si nos deja actuar regularmente, le aseguramos un buen control de su enfermedad periodontal.
La enfermedad periodontal como enfermedad infecciosa se cura. Otra cosa es que desaparezcan los estigmas que ha dejado. Allí debemos evaluar cada caso, cada diente y ver que método es el idóneo para recuperar la situación anterior, al menos desde el punto de vista estético, si no funcional.
Rara veces existen formas de enfermedad periodontal especialmente agresivas, que no responden del todo al tratamiento y sólo logramos frenar su progresión.