La hiperplasia papilar inflamatoria es una lesión benigna de la mucosa oral resultante de la proliferación epitelial. Esta condición, aunque común, requiere una comprensión detallada para su correcto manejo y tratamiento.
¿Qué es la Hiperplasia Papilar Inflamatoria?
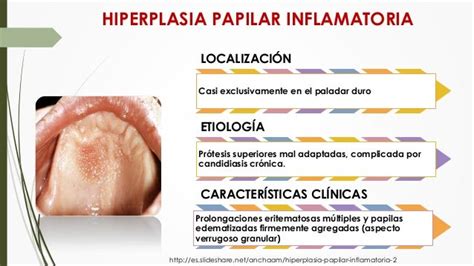
La hiperplasia papilar inflamatoria, principalmente encontrada en el paladar duro, se manifiesta como una zona enrojecida con proyecciones de tipo papilar y diversos grados de inflamación. A menudo, los pacientes no son conscientes de su presencia, lo que subraya la importancia de exámenes bucales regulares.
Causas de la Hiperplasia Papilar
Aunque se ha asociado a prótesis dentales mal ajustadas y a una higiene bucal deficiente, la causa específica de la hiperplasia papilar inflamatoria sigue siendo desconocida. Se observa en varios grupos de edad y nacionalidades, lo que sugiere múltiples factores contribuyentes.
Factores de Riesgo
- Prótesis dentales mal ajustadas
- Higiene bucal deficiente
- Respiración bucal habitual
- Crecimiento de organismos del género Candida
Diagnóstico Clínico e Histológico
La sospecha clínica de hiperplasia papilar debe confirmarse con un examen histológico de la muestra biopsiada. La clasificación de la lesión se basa en su aspecto clínico y morfología superficial, que puede ser nodular, papilar o musgosa, a menudo presentando una combinación de estos tipos.
Tratamiento de la Hiperplasia Papilar
El tratamiento de la hiperplasia papilar es controvertido. Una afección asintomática tiene una prevalencia de aproximadamente el 50 % en una población aleatoria de pacientes rehabilitados con prótesis dentales completas. Suele estar asociada al crecimiento de organismos del género Candida. Los individuos que respiran habitualmente por la boca con un arco palatino alto también pueden presentar esta afección. Adicionalmente, la higiene bucal y de la dentadura debe ser minuciosa y meticulosa.
Aunque el tratamiento antifúngico por sí solo puede erradicar la infección por C. albicans, la estomatitis de la dentadura puede mejorar con terapias antifúngicas e higiene meticulosa. Sin embargo, el tejido hiperplásico no desaparecerá solo con estos tratamientos, y la estomatitis puede reaparecer al interrumpir el tratamiento antifúngico.
Por lo tanto, es crucial educar a los pacientes respecto a la higiene/cuidado de la boca y de la dentadura para mantener una salud oral óptima en sus estados edéntulos.
En casos más severos, se pueden considerar opciones quirúrgicas como la extirpación con láser de CO2, que ofrece ventajas tanto intra como postoperatorias. Es indispensable analizar histopatológicamente toda lesión de la cavidad bucal para establecer un diagnóstico de certeza.

Opciones de Tratamiento Quirúrgico
- Láser de CO2: Ofrece ventajas intra y postoperatorias.
- Láser de Er:YAG
- Láser de diodo
- Bisturí frío
Estudio Retrospectivo de 128 Casos
Un estudio retrospectivo de 120 pacientes en los que se extirparon 128 épulis con el láser de CO2, láser de Er:YAG, láser de diodo y bisturí frío. Se realizaron controles postoperatorios a los 7, 15 y 30 días para comprobar la cicatrización y la evolución de la herida y a los 3, 6 y 12 meses verificando si se había producido o no la recidiva de la lesión.
Según las características clínicas y etiopatogénicas de las lesiones extirpadas, se han formado dos grupos: las lesiones hiperplásicas gingivales (77 casos) y los épulis fisurados (51 casos). La localización más frecuente de las hiperplasias gingivales fue la mandíbula (51.9%). Se encontró que la hiperplasia fibrosa fue el diagnóstico histopatológico más frecuente con 49 casos (63.6%). El porcentaje de recidiva tras su extirpación fue del 9,1%, de los cuales 5 casos eran hiperplasias fibrosas. Sólo hubo un caso de lesión maligna que fue diagnosticada de carcinoma de células escamosas infiltrante. Por otro lado, de los 51 épulis fisurados tratados, el 58.8% se encontraban en el maxilar superior. Éstos fueron diagnosticados histológicamente como hiperplasias fibrosas, recidivando en el 19.6% de los casos.
Aunque las diferentes técnicas quirúrgicas utilizadas en la extirpación del épulis de la cavidad bucal son correctas, en nuestra opinión, el láser de CO2 es el tratamiento de elección, ya que ofrece ventajas tanto intra como postoperatorias. Por otro lado, es indispensable analizar histopatológicamente toda lesión de la cavidad bucal para establecer un diagnóstico de certeza.
Las opciones quirúrgicas empleadas han sido el láser de CO2, el láser de Er:YAG, el láser de diodo y el bisturí frío. La opción más utilizada fue la del láser de CO2 con 108 casos, a pesar de ello se han incluido el resto de tratamientos efectuados para dar una mejor descripción de toda la muestra. Todas las lesiones extirpadas se han analizado histológicamente para determinar su diagnóstico de certeza.
Antes de proceder a la intervención quirúrgica, se realizó la anamnesis y la exploración del paciente recogiendo los siguientes datos de interés respecto a la lesión bucal: edad y sexo del paciente, si era portador o no de algún tipo de prótesis, estado bucodental, hábitos tóxicos, obturaciones presentes, tiempo de evolución y localización de la lesión, si había sido extirpada anteriormente y, en el caso de las mujeres, si la habían desarrollado durante el embarazo.
Como pruebas complementarias se realizaron sistemáticamente una ortopantomografía y radiografías periapicales de la zona afectada para valorar el grado de pérdida de soporte óseo periodontal. Aquellos dientes relacionados con la lesión y afectados periodontalmente fueron sometidos a un raspado, alisado y pulido o extraídos si tenían mal pronóstico.
Para efectuar la exéresis quirúrgica de las lesiones con alguno de los tres tipos de láseres empleados se protegieron los dientes próximos a la lesión a tratar con un instrumento de plástico (no deben utilizarse instrumentos metálicos ya que, si el rayo incide sobre éstos, es reflejado y cambia de dirección pudiendo ocasionar daños oculares y cutáneos, entre otros). Las lesiones fueron extirpadas con anestesia local infiltrativa supraperióstica y perilesional. Las soluciones anestésicas empleadas fueron articaína al 4% con 1:100.000 de adrenalina o mepivacaína al 3%.
Una vez anestesiada la zona a intervenir se seleccionó una potencia comprendida entre 4-6 W con el rayo focalizado para la sección de la mucosa y desfocalizado si era necesario volatilizar el tejido. Las muestras enviadas fueron fijadas con formol al 10%, procesadas y teñidas con hematoxilina-eosina.
Por lo general, no se prescribieron antibióticos ni analgésicos antiinflamatorios. Sí se recomendó el uso de clorhexidina tanto en gel bioadhesivo aplicado en la zona intervenida como en colutorio, insistiendo en el mantenimiento de una buena higiene bucal postoperatoria por parte del paciente.
En los casos que se realizó la exéresis con bisturí frío, la hoja empleada fue del nº 12 para trabajar en la zona palatina/lingual ó del nº15 para la cirugía del lado vestibular, siempre montadas en el mango del nº3.
Se hicieron controles a los 7, 15 y 30 días para comprobar la cicatrización y la evolución de la herida y a los 3, 6 y 12 meses para verificar si se había producido la recidiva de la lesión.

Los 128 épulis se han clasificado en dos grandes grupos según las características clínicas y etiopatogénicas de las lesiones extirpadas. Así, 77 (60.2%) fueron lesiones hiperplásicas gingivales y 51 (39.8%) épulis fisurados. De los 76 pacientes con hiperplasias gingivales, 52 fueron mujeres (68.4%) y 24 hombres (31.6%). La media de edad fue de 56.7 años con un rango comprendido entre los 10 y los 85 años. La mandíbula presentó mayor incidencia de lesiones hiperplásicas con 40 casos (51.9%), no existiendo una diferencia significativa respecto al maxilar superior que presentó 37 casos (48.1%).
De las 77 lesiones hiperplásicas gingivales extirpadas, 65 (84.4%) se realizaron con láser de CO2, 11 (14.3%) con bisturí frío y 1 con láser de Er:YAG (1.3%). Tras la exéresis de las lesiones, se observó una recidiva en el 9.1% de los casos, siendo 5 de ellos hiperplasias fibrosas. Solo se identificó una lesión maligna, diagnosticada como carcinoma de células escamosas infiltrante.
Por otro lado, de los 51 épulis fisurados tratados, el 58.8% se encontraban en el maxilar superior. Histológicamente, estos fueron confirmados como hiperplasias fibrosas, con una recidiva en el 19.6% de los casos.
La hiperplasia fibrosa es una condición que se manifiesta como una tumoración asintomática de consistencia firme, crecimiento lento y tamaño variable, originada por un traumatismo continuado o por hábitos de succión anómalos.
Aquí hay una tabla con los resultados del estudio retrospectivo:
| Tipo de Lesión | Número de Casos | Localización Más Frecuente | Diagnóstico Histológico | Recidiva |
|---|---|---|---|---|
| Hiperplasias Gingivales | 77 | Mandíbula (51.9%) | Hiperplasia Fibrosa (63.6%) | 9.1% (5 casos de hiperplasia fibrosa) |
| Épulis Fisurados | 51 | Maxilar Superior (58.8%) | Hiperplasia Fibrosa | 19.6% |
Únete a una comunidad dedicada a mejorar tu bienestar bucodental. Porque una boca sana es el inicio de un cuerpo saludable.
Hiperplasia Papilar inflamatoria
tags: #hiperplasia #papilar #del #paladar