La enfermedad periodontal (EP) es una inflamación de los tejidos de soporte del diente que puede llevar a la pérdida de hueso y ligamento periodontal. En España, entre el 85% y el 94% de la población mayor de 35 años sufre algún problema de las encías, y entre el 15% y el 30% padece periodontitis, siendo las formas severas un 5-11% de los casos.
A diferencia de otras entidades inflamatorias, la enfermedad periodontal rara vez causa molestias, limita la vida o causa alteraciones funcionales hasta que la enfermedad progresa y aparecen signos clínicos (recesión gingival, migración patológica de los dientes, movilidad) en estadios avanzados de la enfermedad. El desconocimiento de la enfermedad, ligado con la falsa creencia de que la pérdida dentaria es una causa inexorable de la edad, repercute en un diagnóstico tardío, requiriendo enfoques del tratamiento más complejos y con un peor pronóstico.
El periodonto, compuesto por la encía, el ligamento periodontal, el hueso alveolar y el cemento radicular, puede verse afectado en distintas formas e intensidades en el marco común de un proceso inflamatorio.
Clasificación de la Enfermedad Periodontal
La clasificación propuesta por Armitage resume la complejidad de la EP, haciendo hincapié en los posibles orígenes últimos de cada caso que nos pudiéramos encontrar en la consulta de atención primaria. De esta clasificación se deduce también que la afectación periodontal no siempre constituye un desorden con implicaciones exclusivas en la cavidad oral, sino que en ocasiones está relacionada con un problema sistémico, a cuyo diagnóstico temprano puede contribuir con la ayuda de una adecuada historia clínica.
A pesar de esta heterogeneidad, el término EP suele restringirse a las enfermedades inflamatorias más comunes causadas por placa bacteriana (un biofilm que incluye microflora patógena y se forma sobre la superficie del diente): la gingivitis y la periodontitis.
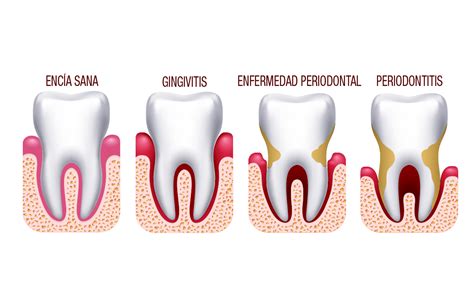
La gingivitis es la forma más leve de afectación periodontal, y se caracteriza por estar circunscrita al tejido blando que rodea el diente y ser reversible mediante medidas de higiene oral adecuadas. Cuando este proceso inflamatorio se extiende más profundamente y ocasiona pérdida de tejido conectivo y hueso alveolar se denomina periodontitis.
En contra de lo que pudiera parecer, la gingivitis y la periodontitis no son un continuo, pues no todas las gingivitis evolucionarán a periodontitis ni estamos en condiciones de identificar aquellas que lo harán, si bien la periodontitis parece estar siempre precedida de gingivitis, pues no hay evidencias en la literatura que indiquen que pueda existir periodontitis sin inflamación gingival.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Importancia de la Enfermedad Periodontal
Aunque existen evidencias que hacen sospechar la existencia de una infraestimación en la prevalencia de afección periodontal, la EP -en alguna de sus formas- afecta en torno al 90% de la población adulta mundial, con importantes variaciones geográficas. La prevalencia estimada de periodontitis ronda el 30%, mientras que la de las presentaciones más severas oscila entre el 6% en Canadá y el 50% en Brasil.
En España, entre el 85% y el 94% de la población mayor de 35 años presenta algún problema relacionado con las encías, y entre el 15% y 30% sufre periodontitis, llegando a ser severa en el 5-11% de los casos. Esto no es un fenómeno particular, sino que concuerda con lo que ocurre en otros países desarrollados, donde las formas más severas de periodontitis no suelen afectar a más del 10% de la población, mostrando patrones de progresión que parecen ser compatibles con la conservación de una dentición funcional durante toda la vida del paciente.
Por lo tanto, la pérdida de dientes por afectación periodontal a edades avanzadas no es un fenómeno inevitable. De hecho, existe un consenso en que la periodontitis severa ocurre en unos pocos dientes en una proporción relativamente pequeña de cada cohorte de edad, que aumenta a medida que los sujetos envejecen, mientras que una inflamación gingival moderada es común a muchos adultos.
Sin embargo, la literatura atribuye una importancia creciente a la periodontitis como causa de pérdida dentaria en países desarrollados, como consecuencia de la observada disminución de la prevalencia de caries y ligero incremento de la EP.
La periodontitis es una «enfermedad social», en tanto que es más prevalente entre los estamentos más desfavorecidos de la escala social, habiéndose demostrado un peso importante del género, estatus socioeconómico y educativo, o estado civil.
Es también un problema de salud pública que requiere intervención desde el punto de vista poblacional, en tanto en cuanto cumple los 4 criterios principales establecidos para ello: amplia distribución entre la población (o, en caso contrario, ser grave); consecuencias severas para el individuo o la comunidad, existencia de medios para prevenir, aliviar o curar la enfermedad y costes importantes para el individuo o la comunidad. En general, las intervenciones poblacionales pivotan sobre el control de la placa bacteriana y el fomento de hábitos de vida saludables.

Etiología de la Enfermedad Periodontal
Hoy en día existe un importante corpus de conocimiento que indica que la causa directa de la gingivitis y la periodontitis es la acumulación de placa bacteriana en la región cervical de los dientes y su extensión apical a lo largo de la superficie radicular. Esta conclusión se inicia con los primeros estudios epidemiológicos que corroboraron la impresión clínica de que la presencia de placa bacteriana visible a la inspección se asocia a inflamación gingival.
Sin embargo estos datos -procedentes de estudios transversales- no permitían establecer relaciones causales, por lo que se emprendieron estudios longitudinales para establecer la secuencia temporal causa-efecto. El más relevante de esos estudios consistió en pedir a 12 estudiantes de odontología que dejasen de cepillarse los dientes para permitir que la placa se acumulase en los márgenes gingivales: en todos los casos se hizo evidente una gingivitis, que desapareció al retomar la higiene oral rutinaria.
Estudios similares encontraron que si después de interrumpir el cepillado se introducía un colutorio antiséptico la gingivitis no se establecía, lo que se interpretó como un origen bacteriano de la enfermedad.
Más adelante en el tiempo se analizó la relación topográfica entre placa bacteriana y respuesta inflamatoria desde el punto de vista histológico, poniéndose de manifiesto que cuando la placa se restringía a la corona clínica del diente la inflamación afectaba únicamente a los tejidos supragingivales, mientras que si se extendía dentro del surco gingival, la afectación era más extensa.
El siguiente paso en el proceso de establecer el origen de la EP implicó el uso de animales criados en un entorno estéril. En estas circunstancias el uso de ligaduras entre los dientes (forma habitual de provocar una gingivitis experimental) no resultaba en la aparición de gingivitis. Además, cuando se aplicó placa dental humana en la encía de perros de experimentación, estos animales desarrollaron inflamación gingival, lo que se tomó como evidencia de que la EP está causada por la placa dental.
Sin embargo, estas evidencias chocaron con el hecho de que algunos pacientes son capaces de soportar grandes acumulaciones de placa sin sufrir destrucción periodontal, mientras que otros con menores cantidades muestran una importante afectación, lo que se resolvió aceptando que, si bien la placa es el agente causal fundamental, existen otros factores implicados.
La etiología de la EP se planteó como un equilibrio entre la respuesta del hospedador y la virulencia de las bacterias, de modo que cualquier factor que aumente sus efectos o comprometa la respuesta del hospedador influirá y determinará la aparición de la enfermedad.
Llegado el momento de aislar un agente causal, el proceso encontró serias dificultades, llegándose a la conclusión de que la EP era ocasionada por la flora oral habitual que en determinadas circunstancias aumentaba su virulencia, con lo que el tratamiento y la prevención debería orientarse hacia mantener una ecología bacteriana favorable a la salud gingival.
La composición del biofilm que constituye la placa bacteriana es compleja, habiéndose aislado más de 325 especies, y estimándose en más de 400 considerando las formas no cultivadas. La relación de las principales especies bacterianas, su organización y su papel en el biofilm escapan a los objetivos de esta revisión, pero baste señalar que en periodontitis existe una predominancia de bacterias anaerobias, particularmente bacilos anaerobios gram negativos.
La asociación entre cálculo (sarro) y EP ha llevado a la conclusión errónea de que el cálculo es la causa directa de la enfermedad, cuando no es así. El cálculo es inerte y actúa como un factor de retención de placa bacteriana, al igual que restauraciones defectuosas o aparatos de prótesis dental.
Signos y Síntomas
La gingivitis se caracteriza por un enrojecimiento e hinchazón de las encías, que sangran fácilmente al contacto, como pasa, por ejemplo, al cepillado. Cuando esta inflamación se extiende la encía se separa de los dientes creando unos espacios entre ambos llamados «bolsas».
En estas condiciones el epitelio que tapiza la bolsa, frecuentemente ulcerado, es la única barrera entre el biofilm bacteriano y el tejido conectivo, permitiendo el acceso de toxinas bacterianas y otros productos al torrente circulatorio. Para tener una idea de la dimensión del problema, baste señalar que, en un paciente con periodontitis moderada, la superficie de la bolsa en contacto directo con la placa bacteriana es de unos 72cm2, aproximadamente el tamaño de la palma de la mano.
La EP rara vez causa incomodidad, limita la vida de relación, compromete la función, o afecta a la calidad de vida de la mayoría de los afectados, hasta que la enfermedad avanza llegando a causar recesión gingival, migración patológica de los dientes o movilidad que comprometa la función.
El diagnóstico de la periodontitis se basa en la inspección, en la exploración radiológica de los tejidos periodontales y en la medición de los espacios existentes entre los dientes y la encía. Estas mediciones se hacen en 6 sitios alrededor de cada diente, y en condiciones de salud las dimensiones oscilan entre 1 y 3mm (surco periodontal), aumentando a medida que la enfermedad progresa para formar la llamada «bolsa periodontal».
Se registra también la cantidad de placa, sangrado gingival o supuración. Estos datos son necesarios para diagnosticar la enfermedad, establecer un pronóstico y monitorizar la enfermedad, pues su progreso tiende a ser episódico y específico en cada parte de cada diente.
Para la exploración radiológica es preferible emplear una serie de radiografías intraorales tomadas empleando un posicionador, pues ofrecen una imagen detallada de las piezas y su aparato de inserción de forma reproducible.
Prevención
Con frecuencia, el sangrado gingival es el único síntoma que percibe el paciente hasta que la movilidad de los dientes causa incomodidad. Este desconocimiento, unido a la creencia de que la pérdida de dientes es inevitable con la edad, suele hacer que el paciente demande atención en estadios avanzados de la enfermedad requiriendo tratamientos más complejos y con peor pronóstico.
De hecho, la falta de información se ha considerado la principal causa de fracaso del tratamiento periodontal a nivel comunitario, estando el médico de atención primaria en una posición privilegiada para evitarlo.
La prevención de la EP pasa por el control de los factores de riesgo, siendo los más relevantes el hábito tabáquico y la placa bacteriana.
Se ha demostrado más allá de toda duda que la acumulación de placa ocasiona inflamación gingival, y que la eliminación de esa placa disminuye la inflamación, así que la eliminación diaria de la placa por el propio paciente es fundamental para la prevención y el tratamiento de la enfermedad, y ello se consigue mediante el cepillado, la higiene interdental y el control químico de la placa.
En cuanto al cepillado, se ha definido el cepillo de dientes ideal como aquel que cuente con un mango del tamaño apropiado para la edad del usuario y su nivel de destreza, cuya cabeza es adecuada al tamaño de la boca del paciente, cuente con filamentos redondeados de nylon o poliéster de diámetro no superior a 0,23mm, de consistencia suave, y con una disposición que favorezca la eliminación de placa en los espacios interproximales y a lo largo de la línea del margen gingival.
Si bien es verdad que la mayoría de los pacientes suele cepillarse los dientes 2 o 3 veces al día, no es menos cierto que los resultados en términos de eliminación de placa suelen ser mejorables. En este sentido, aunque existen técnicas recomendables en casos de afectación periodontal (Bass o Bass modificada...
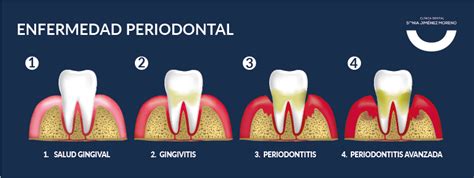
Tabla Resumen: Características de la Periodontitis Crónica
| Característica | Descripción |
|---|---|
| Prevalencia | Mayor en adultos, pero puede aparecer en cualquier grupo de edad. |
| Signos y Síntomas | Edema, eritema, aumento o recesión de la encía, placa y cálculo, movilidad dental. |
| Clasificación | Localizada (menos del 30% de los sitios afectados) o generalizada (más del 30%). |
| Severidad | Leve (pérdida de inserción de 1-2 mm), moderada (3-4 mm) o severa (superior a 5 mm). |
| Diagnóstico | Evaluación clínica de la inflamación, nivel de inserción y profundidad de sondaje, radiografías. |
tags: #historia #de #la #enfermedad #periodontal