El ligamento periodontal es un tejido conectivo especializado que juega un papel crucial en el soporte y la fijación de los dientes. Este artículo ofrece una revisión exhaustiva de la anatomía del ligamento periodontal, su inervación y las alteraciones que pueden surgir tras lesiones traumáticas.
Las lesiones del ligamento periodontal son muy frecuentes tras accidentes, como golpes o caídas. Si el diente no es capaz de absorber toda la energía del choque, ésta se transmite, por lo que se puede lesionar el ligamento periodontal. La evolución puede ser a la curación, o si se afecta mucho el ligamento e incluso el cemento, a la reabsorción radicular.
PERIODONTO: Ligamento Periodontal (parte 1)
Anatomía del Ligamento Periodontal
El ligamento periodontal es un componente del periodonto formado de tejido conectivo blando muy vascularizado y celular que une el cemento radicular del diente con la lámina dura del hueso alveolar de los maxilares. Está formado por un conjunto de fibras de colágeno que rodean a la raíz del diente. Se continua con el tejido conectivo de la encía y se conecta con los espacio medulares a través de los conductos vasculares del hueso maxilar.
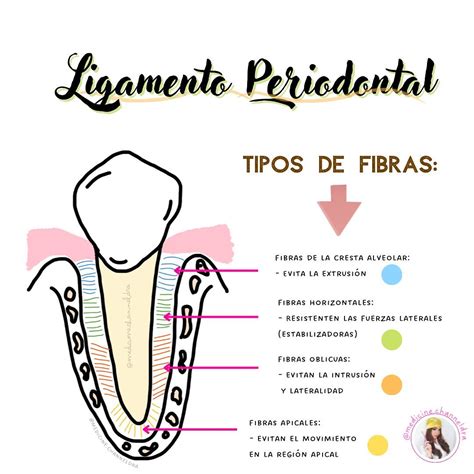
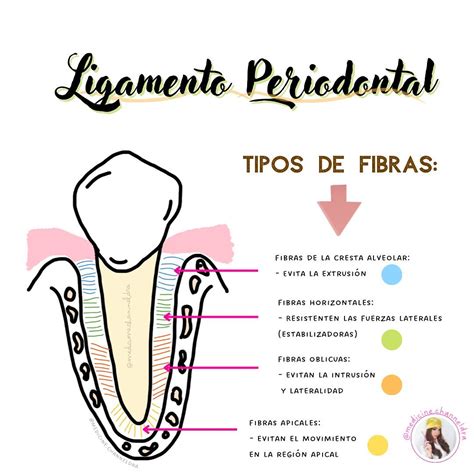
Macroscópicamente, está formado por fibras extrínsecas colágenas dispuestas en haces de fibras principales o de Sharpey. En su recorrido desde el cemento hasta el hueso alveolar, la mayoría de las fibras atraviesan todo el espacio periodontal, ramificándose y creando una arquitectura en escalera.
Histológicamente, está constituido por células mesenquimales indiferenciadas (alrededor de los vasos) y fibroblastos que envuelven a las fibras de Sharpey. Esta intrincada relación entre fibroblastos y fibras de Sharpey es importante para la rápida cicatrización del ligamento periodontal, ya que la misión del fibroblasto es la formación, mantenimiento y remodelación de las fibras de éste.
La vascularización proviene de las arterias dentarias, que emiten ramas para la parte apical del ligamento y el hueso, antes de penetrar por el foramen apical.
Se trata de un espacio entre el hueso y la raíz del diente, de unos 0,3 milímetros. Este tejido se desarrolla a partir saco o folículo dental, que rodea el germen dental. Se forma concomitantemente con el desarrollo de la raíz y la erupción del diente.
El ligamento cubre completamente la raíz del diente y la une al hueso de los maxilares. Además, es el responsable de que los dientes tengan un grado, que pasa inadvertido, de movilidad.
Es importante que sepas qué es porque… Los odontólogos le prestan muchísima atención al hueso alveolar porque en caso de enfermedad periodontal (periodontitis) o en caso de pérdida de dientes, puede reabsorberse. Es la presión que ejerce la masticación una de las cosas que hace que se mantenga. Pero cuando falta un diente o hay una infección, las paredes de los alveolos van desapareciendo hasta quedar totalmente aplanadas.
Funciones Principales del Ligamento Periodontal:
- Unir el diente al hueso alveolar.
- Proteger los vasos y los nervios de las lesiones por fuerzas masticatorias.
- Transmitir fuerzas oclusales al hueso.
- Conservar el tejido gingival.
- Resistir el efecto de las fuerzas oclusales.
Además, hay que añadir que las células del ligamento periodontal son las responsables de la formación y la reabsorvación del hueso.
Cemento Radicular
El cemento es un tejido conectivo duro. Su matriz orgánica, que consta principalmente de colágeno y sustancia fundamental, está mineralizada en un 50% (hidroxiapatita). A diferencia del hueso, el cemento no está vascularizado.
Las células asociadas con el cemento son los cementoblastos, que forman la matriz orgánica (fibras colágenas intrínsecas y sustancia fundamental). Cuando se forma el cemento, los cementoblastos se retiran dejando atrás la matriz cementoide. El depósito del cemento se verifica en forma fásica a lo largo de la vida; a un ritmo de 3 µm/año, alternando períodos de actividad y descanso.
Anatomía del Ligamento Periodontal
Hueso Alveolar
El hueso alveolar es el que provee de medio de unión para los haces de fibras del ligamento periodontal, por lo que se le denomina hueso fascicular. Los osteoclastos que revisten la pared alveolar, los espacios medulares y los conductos de Havers, son los responsables, junto a los osteoblastos, del proceso de remodelamiento óseo.
Morfológicamente, el osteoclasto es una célula gigante multinucleada, con numerosos lisosomas y alta polaridad, formado por la fusión de monocitos precursores. Una característica típica es su borde arrugado, constituido por invaginaciones de la membrana citoplasmática, que le permiten adherirse a la superficie ósea. Su actividad está precisada por una serie de marcadores moleculares que le confieren la función osteolítica.
Una variedad morfológica del osteoclasto es el odontoclasto, que se caracteriza por ser más pequeño, tener menos núcleos y pequeñas zonas de adhesión.
Curación del Ligamento Periodontal
Clásicamente, los sucesos que ocurren en la curación de una herida, en este caso del ligamento periodontal, se dividen en varias fases: hemostasia, inflamación, proliferación y remodelamiento. Este proceso se ha denominado módulo de reparación tisular.
Fases de Curación:
- Hemostasia: Inmediatamente tras el traumatismo, los vasos se rompen, produciéndose una hemorragia seguida de coagulación.
- Fase Inflamatoria: En la región afectada por el traumatismo se inicia una reacción inflamatoria inespecífica, mediada por sustancias químicas liberadas por las células sanguíneas, plasma y terminaciones nerviosas.
- Fase Proliferativa: Formado el coágulo y eliminados los restos tisulares, se inicia la revascularización o angiogénesis y la regeneración tisular.
- Remodelación: Pasada una semana del traumatismo, se inicia la síntesis de colágeno por los fibroblastos periodontales.
Fases de Curación del Ligamento Periodontal
Si el proceso reparativo se altera, las consecuencias clínicas que podemos observar son las siguientes:
Reabsorción Radicular
La reabsorción radicular (incluso en enfermedades sistémicas que provocan reabsorción ósea) es infrecuente en la dentición permanente, a diferencia del hueso, que sufre un continuo proceso de remodelación. No se conoce el mecanismo exacto por el cual la raíz es resistente a la reabsorción.
La hipótesis más aceptada se basa en que el cemento y la predentina son esenciales en la resistencia de la reabsorción radicular, ya que los osteoclastos no se adhieren a la matriz desmineralizada. Los osteoclastos se unen a proteínas extracelulares RGD (que contienen arginina-glicina-ácido aspártico). Estos péptidos RGD se unen a los cristales de calcio de las superficies mineralizadas, actuando como nexo de unión a los osteoclastos.
Como ya dijimos, la parte más externa del cemento está cubierta por una capa de cementoblastos, situada sobre la superficie cementoide desmineralizada, por lo que no presentan una superficie adecuada para que el osteoclasto se adhiera. De ahí que la ausencia de proteínas RDG en el cemento y predentina, reduzca la posibilidad de adhesión de los osteoclastos, confiriéndole a la raíz más resistencia a la reabsorción.
Extrapolando lo que ocurre a nivel óseo, se ha propuesto otra hipótesis. Se sabe que la osteoprotegina (OPG) inhibe la acción de los osteoclastos al actuar como un «receptor trampa» (se une al receptor activador del ligando NF-kb, RANKL, que estimula la producción de osteoclastos), disminuyendo su capacidad.
Por todo ello, la resistencia a sufrir reabsorción radicular (incluso con infección) radica en la integridad del precemento y la predentina. Si como consecuencia del trauma se alteran, la inflamación provoca una reabsor.
| Mediador | Efecto Principal |
|---|---|
| Hormonas | Afectan la función osteoclástica |
| Integrinas | Afectan la función osteoclástica |
| Factores de Transcripción | Afectan la función osteoclástica |
| Citocinas | Afectan la función osteoclástica |
Lesiones Traumáticas y su Clasificación
Sobre la base de estos criterios, las luxaciones se clasifican en dos grupos:
- Con separación: La lesión primordial radica en la separación del diente de sus tejidos de soporte y fijación. En los traumatismos con separación (luxación extrusiva, avulsión), la pulpa y las estructuras intercelulares del ligamento periodontal (vasos, fibras de colágena y sustancia intercelular), al romperse, son las que sufren más daño; mientras que los componentes celulares (fibroblastos) se afectan menos. En estos casos, la curación se realiza en poco tiempo, a partir de las células de la zona.
- Con impactación: La lesión principal va a resultar de la compresión del diente contra el ligamento periodontal y el hueso alveolar. En los traumatismos con impactación (luxación lateral e intrusiva), se lesionan, tanto los sistemas intercelulares como celulares; por ello la reparación no puede iniciarse a instancias de los fibroblastos locales, siendo necesaria la eliminación previa por los macrófagos y osteoclastos de las zonas dañadas. Ésta es la razón por la que la curación de los traumatismos con impactación dura más que las luxaciones con separación.
tags: #inervacion #del #ligamento #periodontal