Una mandíbula inflamada puede ser el resultado de diversas causas, desde problemas dentales hasta condiciones médicas subyacentes. Es crucial entender las posibles infecciones que pueden afectar el hueso maxilar para buscar un tratamiento oportuno y adecuado.
Articulación Temporomandibular (ATM) Inflamada
La ATM (articulación temporomandibular) inflamada puede presentar una variedad de síntomas que pueden afectar la función normal de la mandíbula y causar molestias significativas:
- Dolor: El dolor de mandíbula es uno de los síntomas más comunes de una ATM inflamada. Puede manifestarse como dolor en la articulación misma, en el oído, en la mandíbula, en la zona temporal o en el cuello.
- Dificultad para abrir o cerrar la boca: La inflamación en la articulación temporomandibular puede dificultar el movimiento normal de la mandíbula.
- Chasquidos o crepitación: Pueden ocurrir sonidos anormales, como chasquidos, crepitación o crujidos, al mover la mandíbula.
- Dolor de cabeza: El dolor asociado con la ATM inflamada puede irradiarse hacia la cabeza y causar dolores de cabeza, especialmente en la zona temporal o frontal.
El tratamiento de una mandíbula inflamada dependerá de la causa subyacente y la gravedad de los síntomas:
- Reposo y cuidado bucal: Descansar la mandíbula tanto como sea posible y evitar alimentos duros o pegajosos puede ayudar a reducir la presión sobre la mandíbula inflamada.
- Tratamiento dental: Si la inflamación es causada por problemas dentales, como caries o abscesos, puede ser necesario recibir tratamiento dental, como empastes, endodoncias o extracciones.
- Finalmente, si la inflamación es causada por problemas con la estructura articular, puede ser necesaria una cirugía articular abierta.
Osteomielitis Dental: Infección Ósea Maxilar
La osteomielitis es una enfermedad inflamatoria que afecta al hueso y a la médula ósea. Cuando esta infección se desarrolla en los huesos maxilares, hablamos de osteomielitis dental. La osteomielitis dental es una infección del hueso maxilar o mandibular producida generalmente por bacterias que provienen de una infección dental no tratada. A diferencia de otras infecciones orales, en la osteomielitis el hueso se convierte en el foco de la enfermedad.
La causa principal de la osteomielitis dental es la propagación de bacterias desde un foco de infección oral al hueso maxilar. En fases iniciales, la osteomielitis puede confundirse con una infección dental convencional. Sin embargo, los síntomas tienden a intensificarse y extenderse.
Tipos de Osteomielitis Dental
- Aguda: Se desarrolla de manera rápida tras una infección dental o una cirugía.
- Crónica: Aparece cuando la infección no se ha tratado correctamente. Los síntomas son menos llamativos, pero el hueso sufre un proceso destructivo progresivo.
Tratamiento de la Osteomielitis Dental
El tratamiento de la osteomielitis dental requiere un enfoque integral:
- El primer paso es administrar antibióticos de amplio espectro, ajustados posteriormente según el resultado del cultivo bacteriano.
- Cuando existen fragmentos óseos necróticos, se realiza una secuestrectomía, es decir, la eliminación del hueso desvitalizado.
- Si la osteomielitis dental provoca la pérdida de dientes, se planifica posteriormente la reposición con prótesis o implantes.
La mejor forma de evitar esta patología es prevenir las infecciones dentales que pueden originarla. La osteomielitis dental no solo afecta a la salud oral, sino también al bienestar general del paciente. El dolor constante, la dificultad para masticar y la posible pérdida de dientes comprometen la calidad de vida. La osteomielitis dental es una infección ósea seria que requiere atención inmediata.
Absceso Dental: Acumulación de Pus por Infección Bacteriana
El dolor de muelas repentino e intenso puede ser señal de una infección más grave: el absceso dental. Se trata de una urgencia odontológica que requiere atención inmediata para evitar complicaciones mayores y preservar la salud bucodental. Un absceso dental es una acumulación de pus provocada por una infección bacteriana que afecta al diente o los tejidos circundantes. Puede producirse en la raíz del diente (absceso periapical) o en la encía (absceso periodontal).
Reconocer a tiempo los síntomas de un absceso dental es esencial para buscar atención profesional cuanto antes. En ocasiones, el dolor puede disminuir si el absceso se abre por sí solo, drenando el pus. Sin embargo, esto no significa que la infección haya desaparecido, y puede continuar avanzando silenciosamente.
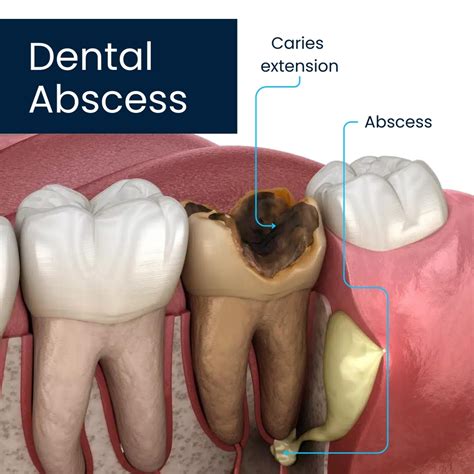
Absceso Dental.
Causas del Absceso Dental
Las causas del absceso dental son diversas, aunque suelen tener en común una infección bacteriana no controlada:
- Caries dental no tratada.
- Gingivitis y periodontitis avanzadas.
- Pericoronitis (muelas del juicio).
- Infecciones postrauma y endodónticas.
Tratamiento del Absceso Dental
El tratamiento se adapta a las características del paciente y la gravedad del caso:
- Drenaje del Absceso: Es el primer paso cuando hay acumulación de pus. El odontólogo realiza una pequeña incisión en la encía o accede al interior del diente para permitir la salida del pus.
- Endodoncia: Cuando la infección afecta la pulpa dental, se recurre a la endodoncia. El profesional limpia los conductos radiculares, elimina el tejido infectado y sella el diente.
- Antibióticos: En casos con fiebre, inflamación generalizada o riesgo de diseminación, el odontólogo prescribe antibióticos específicos.
- Extracción Dental: Cuando el daño es irreversible o el diente no puede salvarse, se opta por su extracción.
¿Sientes dolor agudo, hinchazón o fiebre? No lo dejes pasar. Podría tratarse de un absceso dental que requiere atención inmediata.
Infección en Implantes Dentales
Los implantes dentales, al igual que los dientes naturales, pueden verse afectados por una infección. Una vez que el implante se ha integrado, es fundamental mantener libre de infecciones el hueso que lo sustenta. De esta forma evitaremos su destrucción y, por tanto, la pérdida del implante. El soporte óseo está expuesto a diferentes riesgos.
¿Qué es la periimplantitis? Cómo evitarla o tratarla sin pérdida de hueso
Los implantes de titanio experimentan el fenómeno conocido como oseointegración, que básicamente consiste en la unión íntima de la superficie del implante con el tejido óseo. La oseointegración es posible porque, a diferencia de lo que ocurre con los otros metales, el titanio es biológicamente inerte, es decir, no desencadena una reacción de rechazo o ataque por parte del organismo. Por ello las medidas higiénicas y de control de placa son fundamentales para la supervivencia del implante a medio y largo plazo.
Si la higiene y el control de la placa no son adecuadas, y especialmente si confluyen otros factores como la genética, la diabetes, el consumo de tabaco u otras sustancias, tratamientos con fármacos que afectan el metabolismo óseo o el déficit de vitamina D, se van a producir dos situaciones adversas:
- Mucositis periimplantaria: Inflamación de los tejidos gingivales que rodean el implante.
- Periimplantitis: Si no controlamos la mucositis, se puede producir la falta o pérdida de tejido óseo y, a largo plazo, la pérdida del implante.
Síntomas de Infección en Implantes Dentales
- Aparición de inflamación.
- Sangrado en los implantes.
- Supuración.
- Mal sabor o mal olor, y más raramente dolor.
- Exposición del cuerpo de los implantes.
- Movilidad del implante.
Tratamiento de Implantes Dentales Infectados
Hoy por hoy la prevención y el diagnóstico temprano son las mejores armas para combatir las infecciones de los implantes dentales. Según el nivel de gravedad de la infección, existen tres líneas de tratamiento:
- Higiene: El tratamiento de los implantes afectados por mucositis periimplantaria debe orientarse fundamentalmente a restablecer la salud mediante medidas de higiene, tanto profesionales como de autocuidado.
- Tratamiento quirúrgico e implantoplastia: Cuando la mucositis ha progresado y producido la perdida de soporte óseo estamos ante una periimplantitis. Su manejo es notoriamente más complejo que el de la mucositis y aún no goza de consenso científico.
- Retirada del implante: En su versión más agresiva, como son los casos con supuración activa que no responden a medidas antibióticas y quirúrgicas, la periimplantitis puede obligar a retirar el implante.
Prevención de Infecciones en Implantes Dentales
Los estudios actuales sugieren que para prevenir la infección de los implantes dentales y promover su éxito a largo plazo, deben seguirse una serie de pautas clínicas y de autocuidado. Se aconseja a los pacientes sobre la necesidad de mantener una correcta higiene y unos hábitos de vida saludables - alimentación sana, control del estrés y, especialmente, evitar el tabaco-.
Importancia de las Revisiones en Implantes Dentales
Teniendo en cuenta estos datos, el cumplimiento del calendario de revisiones diseñado para cada paciente es el único medio de asegurar un cierto control sobre la evolución de los implantes a lo largo del tiempo.
Sinusitis Maxilar: Inflamación de los Senos Paranasales
La sinusitis maxilar es un motivo de consulta habitual entre las personas que acuden a un médico de atención primaria. Dada la prevalencia que tiene entre la población, vamos a aclarar qué es la sinusitis maxilar, cuáles son sus síntomas y cómo se cura. La sinusitis maxilar es la inflamación -y obstrucción- de los senos paranasales, que son un conjunto de cavidades comunicadas con las fosas nasales.
Los senos paranasales son unas cavidades que se encuentran en la cara. Son ocho en total y se sitúan cuatro a cada lado de la nariz. Dichos senos están, a su vez, formados por el seno frontal, el seno etmoidal, el seno maxilar y el seno esfenoidal.
Causas de la Sinusitis Maxilar
Entre las causas, encontramos:
- Infección vírica
- Infección bacteriana
- Infección fúngica
- Alergias
- Pólipos nasales
- Desviaciones del tabique nasal, traumatismos
- Factores anatómicos
- Sinusitis maxilar de origen dental (SMOD)
- Factores externos o ambientales
Cuando la sinusitis maxilar va asociada a la elevación del seno, existe un riesgo inminente de perder ese implante, de ahí que sea vital actuar cuanto antes. En caso de infección bacteriana es común la prescripción de antibióticos. En el caso de que la causa sea de origen odontológico el objetivo es atajar el problema que la provoca.
| Infección | Causas | Tratamiento |
|---|---|---|
| Osteomielitis Dental | Infección bacteriana no tratada en el hueso maxilar o mandibular | Antibióticos, secuestrectomía, reposición con prótesis o implantes |
| Absceso Dental | Acumulación de pus por infección bacteriana en el diente o tejidos circundantes | Drenaje del absceso, endodoncia, antibióticos, extracción dental |
| Infección en Implantes | Higiene bucal deficiente, factores genéticos, diabetes, tabaquismo | Higiene profesional y en casa, tratamiento quirúrgico, retirada del implante |
| Sinusitis Maxilar | Infección vírica, bacteriana o fúngica, alergias, pólipos nasales | Antibióticos, tratamiento del problema dental, higiene nasal |
Es fundamental mantener una buena higiene bucal y visitar regularmente al dentista para prevenir y tratar a tiempo cualquier infección en el hueso maxilar.