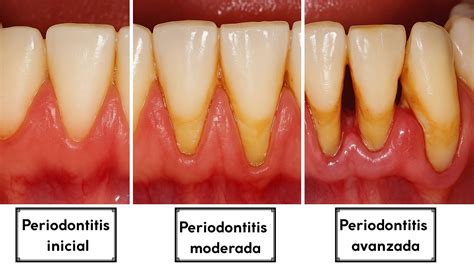
La enfermedad periodontal (gingivitis o inflamación de encías y piorrea o periodontitis) es una infección producida por las bacterias o microbios que todos tenemos en la boca. El 80% de la población tiene enfermedad periodontal crónica y otro 10% presenta la forma agresiva de la enfermedad, que destruye la encía y el hueso que rodea el diente hasta causar la pérdida dental. La diferencia entre una y otra es la rapidez de progresión de la pérdida de hueso alrededor del diente.
La periodontitis es una enfermedad crónica inflamatoria que resulta de una compleja infección polimicrobiana como resultado del desequilibrio entre la flora subgingival y las defensas del propio individuo (respuesta autoinmune), sobre todo en aquellos con un grado de susceptibilidad. Como la mayoría de enfermedades crónicas vinculadas a la respuesta inmunológica del paciente, la periodontitis también depende de factores hereditarios, susceptibilidad individual, enfermedades sistémicas y otros factores de riesgo del paciente, como son el tabaco, el embarazo, la diabetes, la epilepsia, el uso de aerosoles en asmáticos, las cardiopatías, las broncopatías, inmunodeprimidos y/o defectos en la inmunidad…
Los factores hereditarios o la susceptibilidad individual es difícil o imposible de controlar o modificar. La búsqueda de los microorganismos causantes de las enfermedades periodontales ha sido motivo de estudio durante los últimos 100 años. Se considera que existen más de 700 especies bacterianas en la microbiota oral.
Algunas de ellas se encuentran en los biofilms dentales y otras están presentes en las superficies de los tejidos blandos que sustentan a los dientes o en ambos tipos de tejidos. Así, las poblaciones microbianas implicadas en la enfermedad periodontal se reconocen como altamente complejas, variables y todavía no completamente identificadas aunque se considera que hay organismos clave reconocidos como responsables de la progresión de la enfermedad periodontal.
Diferentes autores consideran que las bacterias más frecuentemente aisladas como causantes de enfermedad periodontal son anaerobios del tipo: Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis/endontalis, Prevotella intermedia, Eikenella corrodens, Fusobacterium nucleatum, Peptostretococcus micros, Streptococcus constellatus, S. intermedius, S. mitis/oralis, Staphylococcus aureus, candidas entre otras.
Existen diversos métodos para identificación de poblaciones microbianas presentes en pacientes con enfermedad periodontal o con posibilidad de enfermedad futura. Dichos métodos se basan en la utilización de técnicas directas, las cuales ponen de manifiesto el agente causal, o técnicas indirectas, que se basan en poner de manifiesto la respuesta inmune específica que se desencadena como consecuencia.
Actualmente en la clínica dental es posible tomar muestras de la placa bacteriana del paciente y enviarlas para realizar un estudio microbiológico mediante cultivo, PCR y antibiograma y así identificar de forma precisa las bacterias presentes e indicar de forma individualizada y personalizada la mejor antibioticoterapia para el paciente.
Gingivitis: Tratamiento casero. | Causas y soluciones.
Tratamiento de la Infección Periodontal
Para el tratamiento de la periodontitis o para la gingivitis es necesario acudir a una clínica dental especializada en este tipo de dolencia. La primera parte del tratamiento consiste en motivaicón e instrucción en medidas higiénicas del paciente. En definitiva, cómo ser más eficaz al cepillarse los dientes, eliminando las bacterias que todos los humanos acumulamos diariamente.
La segunda parte del tratamiento estará dirigida a eliminar la infección periodontal bien sea gingivitis (cuando sólo afecta al compartimento de la encía) o periodontitis (cuando afecta a los tejidos de soporte del diente, es decir, el hueso además de la encía). Para ello, y bajo anestesia local se eliminarán los depósitos bacterianos acumulados en la superficie de la raíz del diente debajo de la encía mediante unos instrumentos diseñados especialmente para ello llamados curetas.
La tercera parte tras el tratamiento periodontal desinflamatorio se realizará una evaluación periodontal o periodontograma para confirmar la curación de la infección. El tratamiento periodontal avanzado consiste en eliminar los depósitos de bacterias muy profundos para curar por completo la infección. En nuestra clínica dental de Bilbao realizamos tratamiento periodontal regenerativo para aquellos pacientes con lesiones con defectos óseos verticales o circunferenciales. El objetivo de este tratamiento además de erradicar la infección y con ello mejorar el pronóstico o duración del diente a largo plazo.
En la gran mayoría de los casos, la infección dental puede controlarse únicamente con la desinfección profunda de la placa bacteriana, no siendo necesario el uso de antibióticos. Como sabéis, el uso indiscriminado y sin criterio de los antibióticos puede ocasionar resistencias bacterianas que aumentan la virulencia de las bacterias causantes de las enfermedades infecciosas.
En situaciones en las que la infección ha afectado el diente debido a problemas periodontales, el paciente también puede requerir una limpieza profunda o curetajes, además de la endodoncia.
En general, el objetivo último de estos tratamientos es evitar que la infección afecte al diente mismo, que puede moverse o incluso caerse. Sin embargo, no siempre se llega a tiempo.
Antibióticos en el Tratamiento de Infecciones de Encías
¿Tienes dolor dental e inflamación en las encías? Una infección de encías como la periodontitis o la gingivitis podría tratarse con un tratamiento con antibióticos, aunque no es aconsejable utilizarlo como tratamiento único. Los antibióticos se utilizan solo cuando la infección se ha extendido más allá de las encías o hay abscesos dentales. En caso de alergia a la penicilina, el dentista puede recetar alternativas como clindamicina o azitromicina.
En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas. Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes. Por otro lado, la forma farmacéutica actual de metronidazol en las farmacias es de 250mg y no de 500mg, así que los pacientes deberán tomar 2 comprimidos de metronidazol y 1 comprimido de amoxicilina, siempre con receta médica y supervisión del médico o dentista. Puede ser necesario administrar protector gástrico, y es necesario tener en mente que no se puede administrar en embarazadas, y puede haber interacciones con el disulfiram y la warfarina.
Abscesos en las Encías: Causas y Tratamiento
La infección de encías, también llamada absceso o, más comúnmente, flemón, consiste en la acumulación de pus en un área limitada de la encía. Se manifiesta como un abultamiento que supura y suele darse en pacientes con problemas periodontales. Un absceso es una acumulación de pus causada por una infección bacteriana. Puede formarse en diferentes partes de la encía y suele generar inflamación, dolor y malestar general. Los abscesos en las encías requieren atención rápida para evitar complicaciones.
Tipos de abscesos:
- Absceso gingival: se desarrolla en la encía sin afectar los dientes.
- Absceso periodontal: se forma en los tejidos de soporte del diente, como el hueso o el ligamento periodontal.
- Absceso periapical: surge en la raíz del diente debido a una infección interna.
¿Por qué salen abscesos en las encías? La boca está llena de bacterias, algunas de ellas beneficiosas y otras dañinas para nuestro organismo. La acumulación de bacterias forma placa dental y esta, si se acumula, se calcifica y se convierte en sarro. Cuando el sarro entra en contacto con una zona en la que el tejido está abierto, puede acumularse allí y causar una infección.
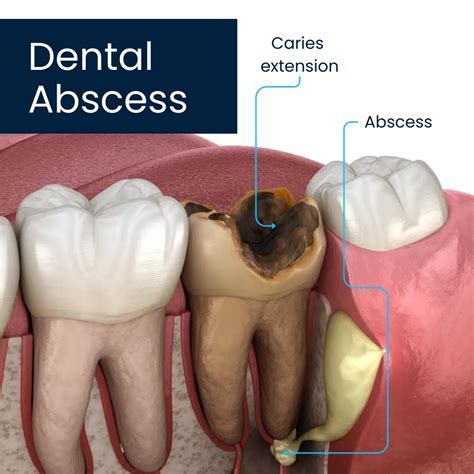
Ante la aparición de pus, el tratamiento dependerá de la causa concreta que lo haya originado. Por eso, lo primero será realizar una exploración clínica y radiográfica para ver el estado interno del diente y del hueso.
En caso de que se trate de una infección muy grave y si el absceso es muy grande, no bastará con los antibióticos y antiinflamatorios. En ese caso, lo que se realiza es una pequeña cirugía periodontal que consiste en un corte para drenar el pus acumulado y permitir la limpieza de la zona, tras lo cuál sí se administrarán los antibióticos correspondientes.
En tales situaciones, se requiere drenar el pus bajo anestesia local y se prescribirán antibióticos, antiinflamatorios y analgésicos.
Síntomas de Inflamación de las Encías
¿Como se si mis encias estan inflamadas?
- Tienes las encias rojas. Uno de los sintomas mas notorios cuando tus encias estan inflamadas es su color rojo brillante o morado, cuando lo saludable es que sea de un tono rosa palido, es de un tono rojizo parecido a un frambuesa madura.
- Sangrado de las encias al cepillarse o usar hilo dental. El sintoma mas notorio es el sangrado, ya sea al morder alimentos duros que pasen rozando las encias, como puede ser darle un mordisco a una manzana o el mas comun al usar el hilo dental o cepillar los dientes. Lo mas usual es pensar: me sangran las encias al cepillarme los dientes, puede que lo haya hecho muy fuerte, por cepillarme sangran y me duelen, tal vez es mejor que me deje de cepillar para que no me sangren mas… Pero esta accion solo empeora la situacion, te lleva a entrar en un ciclo vicioso porque al dejar de cepillar tus dientes, mas bacterias se acumulan y la enfermedad empeora.
- Tienes las encias sensibles e incluso dolorosas al tacto. Las encias deben de ser firmes.
- Mal aliento o halitosis. Este es otro de los sintomas mas habituales que van de la mano con las encias inflamadas.
- Recesion de las encias. Cuando las encias han estado inflamadas durante mucho tiempo sin ser tratadas es probable que poco a poco vayan retrocediendo dejando ver la raiz del diente, esto entre otras molestias, puede provocar sensibilidad dental.
Prevención de Infecciones Dentales
La prevención de las infecciones dentales es fundamental para mantener una buena salud bucal. Para ello, una buena rutina de cepillado es crucial: Debes cepillar concienzudamente dientes, encías y lengua con un cepillo suave al menos tres veces al día, tras cada comida. Además, es recomendable realizarse una limpieza dental profesional al menos cada 6 meses, siempre por parte de un especialista cualificado.
El sarro es un agregado de bacterias, minerales y restos de comida que tarda 48 horas (2 días) en calcificarse y adherirse al diente. Antes de calcificarse, los restos de comida blanda se depositan encima del diente formando la placa bacteriana, que es un cúmulo blanquecino blando muy fácil de eliminar con el cepillado. Si en 48 horas no eliminamos la placa bacteriana blanda, esta se calcifica y se convierte en sarro, que ya solo es posible de eliminar mediante la higiene dental o raspado realizados en la consulta dental. Por esto, es tan importante que los pacientes que padecen esta enfermedad tengan una higiene dental diaria minuciosa mediante cepillo dental o eléctrico, cepillos interproximales o irrigadores. Y que en cuanto detecten formación de sarro calcificado en su boca, acudan a su dentista para eliminarlo cuanto antes, ya que es la presencia de este sarro lo que provoca la pérdida de hueso y del diente, y es determinante para el inicio de la enfermedad.
Otros factores a considerar:
- Malos hábitos de cepillado y no usar del hilo dental.
- Tabaquismo.
- Factores hormonales.
- Diabetes.
- Medicamentos.
Una buena higiene con cepillado suave, uso de hilo dental y enjuague con clorhexidina puede ayudar a reducir la inflamación leve.
Tratamientos Adicionales
- Raspado radicular. En fases más avanzadas de la infección de las encías es posible que el dentista aconseje hacer una limpieza más profunda, con anestesia y bajo las encías.
- Tratamiento regenerativo.
- Cirugía periodontal: se puede practicar en casos de periodontitis avanzada, cuando el tratamiento periodontal no permite retirar todo el sarro y las bacterias acumulados.
- Endodoncia: si el origen está en una caries profunda o un traumatismo severo, se puede requerir una endodoncia.
Recomendaciones Finales
La detección temprana de una infección dental es fundamental para evitar complicaciones. El tratamiento inicial se enfoca en aliviar el dolor, disminuir la presión sobre los tejidos afectados y abordar la causa de la infección.
No te automediques: evita tomar antibióticos por tu cuenta. Mantén una buena higiene oral, cepillándote suavemente para no irritar la zona. Recuerda que estos consejos solo son un apoyo para aliviar temporalmente los síntomas y que no sustituyen el tratamiento profesional.
La primera reacción para tratar una infección en las encías suele ser recurrir a remedios caseros como enjuagues con sal o agua oxigenada. También se suele acudir a la farmacia para conseguir alguna medicación que permita eliminar estas molestias. Recuerda que estos consejos solo son un apoyo para aliviar temporalmente los síntomas y que no sustituyen el tratamiento profesional.
Así que ya sabes, si notas que tus encías están inflamadas, tienen un color rojizo o sangran, pide tu cita en clínicas dentales especializadas. ¡Recupera tu sonrisa y vuelve a comer y sonreír con confianza!