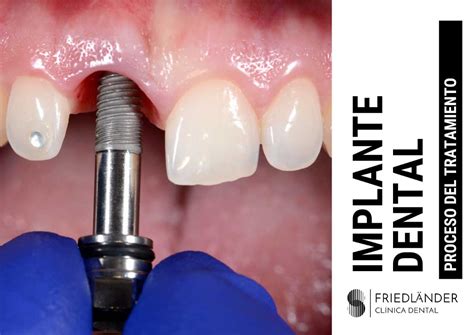
La salud ósea es fundamental para nuestra calidad de vida, especialmente cuando nos enfrentamos a procedimientos como el injerto de hueso. La osteomielitis dental es una infección dental grave que afecta el hueso maxilar o mandibular alrededor de un diente, y que requiere una atención especializada para evitar complicaciones. Al igual que sucede con los dientes naturales, los implantes dentales pueden sufrir infecciones. Por eso, es imprescindible seguir una serie de cuidados después de su colocación, tanto a corto como a largo plazo (higiene, revisiones…).
Detectar a tiempo los síntomas de rechazo de injerto de hueso puede marcar una gran diferencia en el éxito del tratamiento. En este artículo, analizaremos en profundidad este tema para brindarte la información que necesitas.
¿Qué es un Injerto de Hueso Dental?
Un injerto de hueso es un procedimiento médico que implica el trasplante de tejido óseo para reparar y reconstruir huesos dañados o perdidos. Este proceso es común en odontología, cirugía ortopédica y tratamientos reconstructivos.
Tipos de Injertos de Hueso
- Autoinjertos: El tejido óseo se toma del propio cuerpo del paciente.
- Aloinjertos: El tejido óseo proviene de un donante de la misma especie.
- Xenoinjertos: El tejido óseo se obtiene de otra especie, generalmente bovina.
- Injertos sintéticos: Materiales biocompatibles fabricados artificialmente.
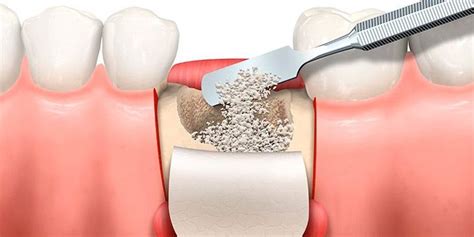
Síntomas de Infección y Rechazo de Injerto Óseo Dental
Detectar a tiempo los síntomas de rechazo de injerto de hueso es crucial para el éxito del tratamiento y la recuperación. A continuación, describimos los principales síntomas que debes tener en cuenta:
Dolor Intenso y Persistente
- Dolor localizado: Un dolor agudo y constante en la zona del injerto puede ser una señal de rechazo.
- Sensibilidad al tacto: La zona puede estar extremadamente sensible al mínimo contacto.
Inflamación y Enrojecimiento
- Hinchazón: La inflamación significativa alrededor del área del injerto es un indicativo importante.
- Enrojecimiento: La piel alrededor del área afectada puede aparecer roja e irritada.
Infección
- Fiebre: Una fiebre persistente puede ser una señal de infección relacionada con el rechazo del injerto.
- Supuración: La presencia de pus o exudado en la zona del injerto indica una posible infección.
Movilidad Anormal del Injerto
- Inestabilidad: Si el injerto no está correctamente fijado, puede moverse o sentirse inestable.
- Falta de integración: El hueso injertado no se integra correctamente con el hueso nativo.
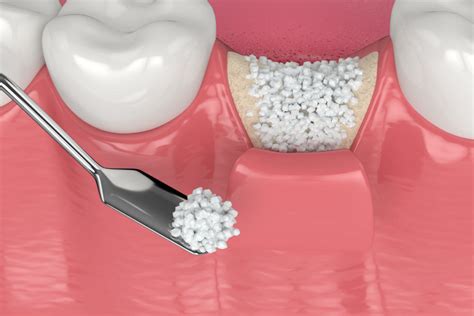
¿Cómo Diagnosticar el Rechazo de Injerto de Hueso Dental?
Es fundamental acudir a un profesional de la salud para un diagnóstico preciso. Las siguientes técnicas son comunes en la detección del rechazo del injerto:
Exámenes Clínicos y Pruebas de Laboratorio
- Evaluación física: El médico revisará la zona del injerto en busca de signos de inflamación, dolor y otros síntomas.
- Análisis de sangre: Para detectar infecciones o anomalías que puedan indicar rechazo.
Estudios de Imagen
- Radiografías: Para observar la integración del injerto con el hueso nativo.
- Tomografía Computarizada (TC): Proporciona una imagen más detallada de la estructura ósea.
- Resonancia Magnética (RM): Útil para evaluar tejidos blandos y la respuesta del cuerpo al injerto.
Si llevas IMPLANTES DENTALES esto te interesará - INFECCIÓN DE IMPLANTE o PERIIMPLANTITIS
Tratamientos y Soluciones para el Rechazo de Injerto de Hueso Dental
Una vez diagnosticado el rechazo, existen diversas estrategias para tratarlo. Si has notado alguno de los síntomas descritos o tienes preocupaciones sobre tu injerto, no dudes en buscar atención médica especializada. Recuerda que un diagnóstico y tratamiento oportunos pueden hacer una gran diferencia en tu salud ósea.
Generalmente, esta infección comienza en los dientes o las encías y, si no se trata a tiempo, se extiende hacia el hueso maxilar o mandibular. Esta es la causa principal de periimplantitis en la mayoría de los casos.
Tratamientos Comunes
- Antibióticos: Son el tratamiento inicial para controlar la infección.
- Limpieza quirúrgica: En casos avanzados, es posible que se necesite una cirugía para limpiar el área infectada.
- Tratamiento periodontal: Para eliminar la placa bacteriana y el sarro acumulados. Este procedimiento consiste en una limpieza profesional profunda que ayuda a controlar la infección bacteriana y detener el daño en los tejidos blandos y duros.
- Cirugía regenerativa: En el caso de que el hueso haya sufrido daños severos, existe la posibilidad de que el odontólogo realice un estudio radiológico más avanzado para evaluar la gravedad de la pérdida de los tejidos que rodean el implante.
- Retirada del implante: Si, tras contemplar todas las opciones mencionadas, no resulta posible salvar el implante, este se puede extraer.
Periimplantitis: Infección Alrededor de los Implantes Dentales
La periimplantitis es una inflamación alrededor de los implantes dentales que puede comprometer su éxito. La periimplantitis es una enfermedad periimplantaria crónica de origen inflamatorio que afecta los tejidos (encía y hueso) que rodean un implante dental. En esta condición, la encía alrededor del implante se inflama y, en casos avanzados, se produce una pérdida progresiva del hueso de soporte del implante. La periimplantitis es una infección alrededor del implante dental que provoca inflamación de las encías y destrucción del hueso de soporte. Si se detecta pronto (en fase de mucositis) es reversible, pero si progresa puede comprometer seriamente la estabilidad del implante.
Es importante diferenciarla de la mucositis periimplantaria. La mucositis periimplantaria es la etapa inicial, donde existe inflamación de los tejidos blandos (encía) alrededor del implante sin pérdida ósea; es una afección reversible si se trata a tiempo. La periimplantitis, en cambio, es un estadio más grave en el que la inflamación ha progresado y ya hay destrucción del hueso que sostiene al implante.
Desafortunadamente, es más frecuente de lo que quisiéramos. Estudios recientes estiman que aproximadamente 1 de cada 5 pacientes con implantes dentales puede llegar a desarrollar periimplantitis en algún momento. Cerca del 20% de las personas con implantes sufren esta complicación, lo que la convierte en un problema significativo en odontología. De hecho, la periimplantitis es una de las causas más comunes de la falla o pérdida tardía de implantes dentales, a pesar de que los implantes en general tienen tasas de éxito superiores al 90%.

Causas de la Periimplantitis
La causa directa de la periimplantitis es, en la mayoría de los casos, la acumulación de placa bacteriana y sarro en la base del implante dental debido a una higiene oral insuficiente. Estas bacterias desencadenan la inflamación de las encías y, con el tiempo, la infección va destruyendo el tejido óseo alrededor del implante. Sin embargo, además de la mala higiene, existen múltiples factores de riesgo que pueden predisponer o acelerar el desarrollo de la periimplantitis.
Según la literatura científica y las organizaciones especializadas, los principales factores de riesgo para periimplantitis son muy similares a los de la enfermedad periodontal en dientes naturales. Entre ellos se incluyen una higiene bucal deficiente (acúmulo de placa), antecedentes de periodontitis (haber sufrido enfermedad de las encías antes del implante), el tabaquismo y ciertas condiciones sistémicas como la diabetes mellitus no controlada.
Entre las causas de la periimplantitis la más común es la acumulación de placa bacteriana y sarro alrededor del implante debido a una falta de higiene o de revisiones en el dentista.
Factores de Riesgo de la Periimplantitis
- Higiene oral deficiente: La falta de una limpieza adecuada alrededor del implante permite que la placa bacteriana y el biofilm se depositen en la superficie del implante y debajo de la encía.
- Antecedentes de enfermedad periodontal: Los pacientes que han tenido periodontitis (piorrea) o gingivitis severa en sus dientes naturales tienen mayor riesgo de desarrollar periimplantitis.
- Tabaquismo: Fumar es un enemigo de la salud oral en general y de los implantes en particular. El tabaco reduce el flujo sanguíneo en las encías, disminuye la respuesta inmunitaria y dificulta la cicatrización de los tejidos.
- Diabetes y otras enfermedades sistémicas: Condiciones médicas como la diabetes mellitus mal controlada aumentan la susceptibilidad a las infecciones y dificultan la regeneración de los tejidos, elevando el riesgo de periimplantitis.
- Implante mal posicionado o sobrecarga biomecánica: Factores mecánicos y técnicos en la colocación del implante pueden predisponer a la periimplantitis.
- Restauraciones protésicas defectuosas o exceso de cemento: Si la corona o prótesis sobre el implante no está bien diseñada, puede retener placa (por ejemplo, por tener zonas de difícil acceso al cepillado).
- Falta de mantenimientos periódicos: Descuidar las revisiones regulares con el dentista tras la colocación del implante es otro factor importante.
- Predisposición genética o factores individuales: Cada persona es distinta en su respuesta inflamatoria.
Síntomas de la Periimplantitis
La periimplantitis puede manifestarse a través de varios síntomas o señales de alarma en la zona del implante. Reconocer estos signos tempranamente es vital para actuar a tiempo. Al igual que ocurre con la enfermedad de las encías, los síntomas iniciales pueden ser sutiles, por lo que debes prestar atención a cualquier cambio alrededor de tu implante.
- Encías enrojecidas e inflamadas: Uno de los primeros signos es que la encía alrededor del implante aparece enrojecida, hinchada o más sensible de lo normal.
- Sangrado gingival: El sangrado de las encías alrededor del implante al cepillarte, al usar el hilo dental o incluso de forma espontánea es una señal de inflamación.
- Dolor o molestias en el implante: En fases iniciales, la periimplantitis puede cursar sin dolor. Sin embargo, a medida que avanza, es común sentir molestias o dolor al masticar sobre el implante, al palpar la encía circundante o una sensibilidad anormal en esa área.
- Supuración (pus): Un signo claro de infección establecida es la supuración de pus por la encía alrededor del implante.
- Recesión de la encía o exposición del implante: Puede observarse que la encía alrededor del implante se retrae, dejando al descubierto parte del metal del implante o de su corona.
- Mal sabor de boca u olor desagradable (halitosis): La infección crónica puede producir mal aliento persistente o un sabor desagradable en la boca.
- Movilidad del implante: En etapas avanzadas, cuando la pérdida ósea es severa, el implante puede aflojarse. Un implante correctamente osteointegrado está firme y no se mueve.
Muchos pacientes piensan que mientras no duela, todo va bien, pero con los implantes el sangrado o la inflamación sin dolor son ya motivos suficientes para consultar.
Diagnóstico de la Periimplantitis
El diagnóstico de la periimplantitis lo realiza el odontólogo o periodoncista mediante una combinación de evaluación clínica en la boca y pruebas de imagen (radiografías principalmente). Si sospechas que puedes tener periimplantitis por los síntomas descritos, es fundamental acudir a la clínica para una revisión exhaustiva.
- Evaluación clínica de la encía: Primero, examinamos cuidadosamente la zona alrededor del implante. Observamos si hay enrojecimiento, inflamación o recesión de la encía, y si se produce sangrado al sondear.
- Medición de la profundidad del surco periimplantario: Usamos la sonda periodontal para medir la profundidad alrededor del implante en varios puntos. Un aumento de esa profundidad respecto a mediciones previas, o en comparación con parámetros normales, indica pérdida de inserción.
- Radiografías dentales: La confirmación de la periimplantitis suele requerir radiografías, típicamente radiografías periapicales o panorámicas de la zona del implante. En la radiografía buscamos evidencias de pérdida ósea alrededor del implante comparado con radiografías tomadas justo después de colocarlo.
- Evaluación de la movilidad del implante: Probamos si el implante tiene algún grado de movilidad.
- Otras pruebas complementarias: En algunos casos, se pueden realizar pruebas microbiológicas (toma de muestra del surco periimplantario para identificar las bacterias presentes) o pruebas de inflamación (como medir enzimas en el fluido crevicular).
Un diagnóstico precoz de periimplantitis (cuando apenas ha comenzado la pérdida ósea) nos permite abordar la situación de forma mucho más efectiva y aumentar las probabilidades de salvar el implante. Por eso, si tienes implantes dentales, deberías hacerte revisar al menos dos veces al año aunque no notes nada anormal.
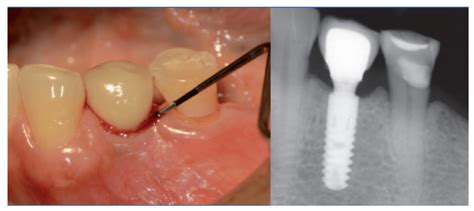
Tratamiento de la Periimplantitis
Para tratar las infecciones en los implantes dentales es necesario determinar, en primer lugar, su causa y gravedad.
Tratamiento Inicial: Higiene Oral
Mantener una buena higiene oral: a pesar de que el cepillado y el hilo dental agraven las molestias, es crucial mantener una buena higiene oral para prevenir que la infección empeore.
Es el principal tratamiento contra la mucositis periimplantaria, es decir, las infecciones más leves que afectan únicamente al tejido blando (encías), y también para el tratamiento de desinfección inicial en la periimplantitis. En estos casos, se lleva a cabo una desinfección subgingival, que consiste en realizar una limpieza profunda debajo de la línea de las encías, lo que se hace mediante instrumental manual y mecánico.
Tratamiento Quirúrgico
Para ello, se separa el tejido blando que se encuentra alrededor del implante, se limpia la superficie del implante y se retiran las bacterias. Por lo general, resulta necesario acompañar el tratamiento quirúrgico con medicación antibiótica, que ayuda a controlar la infección provocada por la periimplantitis.
Retirada del Implante
En los casos más graves, cuando la infección ha comprometido de manera severa la estabilidad del implante dental puede ser necesario retirar el implante.
Antes de acometer una nueva colocación de implantes es necesario determinar con claridad las causas de la infección de los implantes, así como tener un mayor control de los factores de riesgo.
Prevención de la Infección de Implantes Dentales
Con un correcto cuidado, las infecciones alrededor de los implantes son prevenibles, en la inmensa mayoría de los casos. Acude a tus revisiones de seguimiento y mantenimiento: tu dentista puede detectar a tiempo las señales de alerta.
Recomendaciones Adicionales
- No automedicarse con antibióticos: la toma de antibióticos sin la prescripción de un médico o un dentista está absolutamente contraindicada.
- Evitar los alimentos duros, calientes, crujientes o picantes: este tipo de comidas pueden irritar el área de la infección y causar más dolor.
Importancia de las Revisiones en los Implantes Dentales
Teniendo en cuenta estos datos, el cumplimiento del calendario de revisiones diseñado para cada paciente es el único medio de asegurar un cierto control sobre la evolución de los implantes a lo largo del tiempo.
El protocolo de revisiones de la clínica del Dr. Constantino Colmenero incluye exámenes clínicos de dientes e implantes, sondajes gingivales si procede, chequeo de ajustes protésicos y del apretamiento de coronas y pilares, y estudio radiológico. Asimismo contempla cuidados específicos eventuales, como desmontajes y montajes protésicos con higienizaciones.
Finalmente, si detectamos alguna anomalía o factor de riesgo durante la revisión, propondremos a nuestros pacientes un protocolo individualizado y consensuado, ya que es primordial su cumplimiento y colaboración para la supervivencia del implante.
Recuerda que la prevención y el diagnóstico temprano es hoy por hoy el mejor tratamiento. Una visita rutinaria al dentista puede salvar tu implante.
Si tienes síntomas de osteomielitis dental o deseas más información sobre el tratamiento, no dudes en contactarnos. En Face Clinic España, te ofrecemos una valoración personalizada en cualquiera de nuestras clínicas.