La seguridad del paciente es una prioridad en cualquier consulta odontológica. Por eso, contar con un correcto protocolo de esterilización en una clínica dental resulta esencial para garantizar la higiene de los materiales y la desinfección de las superficies. Estos procesos eliminan bacterias, virus y cualquier microorganismo que pueda suponer un riesgo para la salud.
En odontología y en higiene bucodental deben existir unos protocolos de limpieza, desinfección y esterilización del instrumental odontológico. Estos procesos los realiza dentro de la clínica, la persona destinada para tal fin, la cual debe contar con las barreras de protección que garanticen su seguridad (gafas, guantes, mascarilla).
Desinfección y esterilización del instrumental dental
Importancia de la Sala de Esterilización en una Clínica Dental
La sala de esterilización en una clínica dental es el espacio donde se lleva a cabo todo el proceso de limpieza, desinfección y esterilización del instrumental. Su función principal es asegurar que cada herramienta utilizada en los tratamientos dentales se encuentre libre de contaminantes antes de volver a emplearse con un paciente.
En este espacio se utilizan equipos de última tecnología, como el autoclave, y se siguen normas estrictas de bioseguridad para garantizar resultados fiables. El protocolo de esterilización se realiza de manera minuciosa y en diferentes etapas, que aseguran la completa desinfección instrumental:
- Desinfección inicial: el material usado se coloca en una solución desinfectante de uso sanitario para eliminar restos orgánicos y microorganismos.
- Limpieza y control: cada instrumento se limpia de forma detallada y se comprueba su estado antes de continuar el proceso.
- Envasado individual: el material se sella en bolsas especiales que garantizan la esterilidad hasta el momento del uso.
- Esterilización en autoclave: los instrumentos se someten a vapor a alta presión y temperatura, lo que elimina por completo las bacterias, virus y esporas.
- Almacenaje seguro: los paquetes esterilizados se guardan en condiciones controladas para preservar la higiene hasta que sean utilizados.
El protocolo comienza con el lado de manos, el cual es el método más simple y efectivo para detener la diseminación de las infecciones. A continuación se lleva a cabo la cadena de higienización.
Fases de la Esterilización del Instrumental Odontológico
- Limpieza del instrumental
- Desinfección
- Embolsado
- Esterilización
- Tipos de controladores de la esterilización
- Almacenamiento
La cavidad bucal contiene multitud de gérmenes y bacterias por ello es fundamental garantizar que todo el instrumental utilizado con el paciente esté debidamente esterilizado, para impedir contagio de microorganismos. Tras utilizar el instrumental, aquel que es desechable (hoja de bisturí, carpule, aguja…) se debe depositar en contenedores correspondientes, los cuales serán eliminados por la empresa de residuos.
En relación al instrumental no desechable, el primer eslabón de la cadena de higiene que debemos realizar después de haber utilizado los instrumentos con un paciente es su limpieza. Lo que haríamos sería dejarlos, en remojo en la cubeta desinfectante con una solución desinfectante de nivel intermedio, especialmente los materiales críticos y semicríticos, con el fin de eliminar la carga viral.
Dicho lavado puede ser:
- Lavado manual: Usar agua, jabón y cepillo bajo el grifo. Se deben usar guantes domésticos para evitar cortes y pinchazos. Usar indumentaria adecuada. Evitar salpicaduras.
- Lavado mecánico: Mediante máquinas termodesinfectadoras (lavan y desinfectan a la vez).
Una vez lavados los instrumentos, pasamos a la comprobación visual, para lo cual necesitamos una buena iluminación.
El segundo eslabón de la cadena sería la desinfección, la cual se lleva a cabo mediante cubeta de ultrasonido (si la clínica no la tiene, dicha desinfección se logra dejando el instrumental en una batea de acero inoxidable con agua y una solución de glutaraldehido al 2% (detergente enzimático), un mínimo de 10 minutos. Existen otros desinfectantes de bajo y medio nivel pero el glutaraldehido 2% es el de elección en la mayoría de los gabinetes odontológicos, porque es de alto nivel. Es tuberculicida, fungicida, viricida y esporicida, y sobre todo es muy recomendable para desinfección y esterilización de aquellos instrumentos que no pueden someterse a altas temperaturas, ya que a más de 10 horas se considera que esteriliza, aunque solo es recomendable para aquellos instrumentales y materiales que no pueden someterse a las temperaturas del esterilizador ya que el método más seguro es el autoclave.
La técnica de ultrasonido, transforma la electricidad en ondas vibratorias, las cuales remueven los restos de suciedad del instrumental, de aquellas áreas inaccesibles con la limpieza manual (proceso llamado cavitación).
Una vez completado el ciclo del ultrasonido, se procede a sacar el instrumental, sumergido en la cubeta, lavarlo y secarlo minuciosamente, para evitar la oxidación y comprobar que esté totalmente limpio y que no existan fallos en dicha limpieza.
Una vez totalmente limpio y seco se procede al embolsado o empaquetado, introducimos el instrumental dentro de la bolsa de esterilización (pueden ser termosellables , para lo cual tendríamos que disponer, en la clínica de una máquina termoselladora o ser bolsas de autosellado), este embolsado garantiza la identificación, esterilización y posterior transporte al autoclave de dicho instrumental. Una vez empaquetado el material procederemos a introducirlo en el esterilizador conveniente, dependiendo de sus características, bien sean instrumentos huecos o instrumentos plásticos.
Es el último eslabón de la cadena (único método que mata las esporas). Podemos usar un esterilizador a vapor o un esterilizador por gas plasma que suelen utilizarse en las superficies grandes como por ejemplo una clínica universitaria de odontología.
Existen tres tipos de controladores que nos aseguran el correcto proceso de la esterilización:
- Controladores físicos
- Controladores químicos.
- Controladores biológicos.
Entre los controladores físicos tenemos las marcas que hay en las bolsas. Una vez esterilizado y completado el ciclo de esterilización viran de color. No son 100% fiables. También tenemos las tiras de control multiparamétrico que también nos informan de si durante el ciclo de esterilización se ha llegado a determinada temperatura y a determinado vacío. Tampoco son 100% fiables.
Existe un test físico que es test de Bowie-Dick que se debe hacer cada día al inicio de la jornada que nos indica si el esterilizador está haciendo adecuadamente el vacío para que posteriormente se pueda producir una buena penetración de vapor.
Por último, los controles biológicos que es el test de esporas. Son unas esporas que son altamente resistentes a los procesos de esterilización y realmente nos indican si el proceso ha finalizado con éxito o no. Recomiendan hacer este test o bien semanalmente o bien quincenalmente.
Terminado el ciclo de esterilización, almacenaremos el instrumental en diferentes cajones, procurando que estén secos y sin humedad. Todas las bolsas deben tener la fecha de esterilizado y el nombre de la persona que realiza el ciclo.
Más información sobre los protocolos de desinfección e esterilización en odontología:
- Real Decreto 1591/2009, de 16 de octubre, por el que se regulan los productos sanitarios
- UNE-EN 285:2007+A2:2009 E
- UNE-EN 13060:2005+A2:2010.
Limpieza, Desinfección y Esterilización: Diferencias Clave
Aunque suelen confundirse, la limpieza, desinfección y esterilización en clínica dental son procesos distintos y complementarios:
- Limpieza: elimina restos visibles y suciedad del instrumental.
- Desinfección: destruye gran parte de los microorganismos mediante agentes químicos.
- Esterilización: elimina por completo cualquier forma de vida microbiana, garantizando un material totalmente seguro.
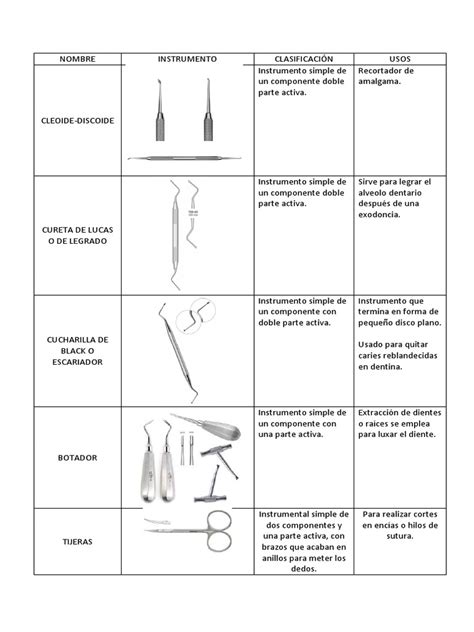
Clasificación del Instrumental Dental Según el Riesgo
No todos los instrumentos dentales requieren el mismo nivel de esterilización. Se distinguen principalmente tres tipos:
- Instrumental crítico: aquellos que penetran tejidos blandos o hueso. Deben esterilizarse siempre tras cada uso.
- Instrumental semicrítico: entra en contacto con mucosas o piel intacta; también requiere desinfección profunda y preferiblemente, esterilización.
- Instrumental no crítico: solo toca la piel intacta y se puede desinfectar con soluciones químicas.
Es una clasificación general, que requiere de especial atención por parte de todo nuestro equipo de trabajo para realizar el procedimiento correspondiente a cada instrumento.
Los productos sanitarios se dividen principalmente en no críticos, semicríticos y críticos. No obstante, esta clasificación no es inamovible, sino que puede variar en función de la aplicación:
- Productos sanitarios no críticos: En esta categoría se incluyen los productos sanitarios que sólo entran en contacto con la piel intacta del paciente. En el ámbito de la medicina general son estetoscopios, electrodos para ECG o martillos de reflejos. En el ámbito de la odontología entran dentro de este grupo las espátulas para cemento, las partes externas del arco facial o las tijeras para cortar hilo de retracción.
- Productos sanitarios semicríticos: Los productos sanitarios que entran o pueden entrar en contacto durante el tratamiento con mucosa intacta o con piel no intacta se consideran semicríticos. En el ámbito de la medicina general pueden ser los espéculos nasales o los separadores bucales. En el ámbito de la odontología pertenecen a este grupo todos los instrumentos que entran en contacto con la mucosa oral como espejos, depresores linguales, aspiradores o atacadores de bola y también instrumentos de transmisión como turbinas o contraángulos.
- Productos sanitarios críticos: Pertenecen a esta categoría los productos sanitarios que entran en contacto con sangre, con líquidos tisulares como pus, con otros líquidos orgánicos o con heridas. Pero también deben clasificarse en el grupo de críticos los instrumentos que atraviesan o pueden atravesar la superficie corporal, o que se utilizan en el interior del organismo. Los instrumentos del ámbito médico que pertenecen a este grupo son todo tipo de instrumentos quirúrgicos como separadores, sondas, pinzas quirúrgicas, mangos de bisturís, etc. En el ámbito de la odontología se inscriben en esta categoría todos los instrumentos quirúrgicos. Pero también lo hacen las sondas utilizadas en la exploración de bolsas periodontales y todas las sondas de la OMS que se utilizan para el examen periodontal básico (PSI). Las matrices utilizadas en las obturaciones interproximales también pueden llegar a atravesar la papila, es decir, la superficie corporal. Asimismo, durante la tartrectomía la punta ultrasónica accede a una zona no sana, es decir, hay que clasificarla dentro del instrumental crítico incluso si se utiliza la «simple».
Clasificación del instrumental dental según el riesgo.
Subdivisión en Grupos
Los productos sanitarios críticos y semicríticos se dividen a su vez en distintos grupos. Dicha división se rige por la dificultad o los requisitos del acondicionamiento, que puede ser específico del producto (material) o bien depender de la configuración del instrumento.
- Grupo A: No existen requisitos especiales para el acondicionamiento de los instrumentos del grupo A, dado que se trata de productos cuyas superficies se pueden limpiar fácilmente y se pueden examinar en su totalidad. Es decir, todos los componentes del instrumento se pueden inspeccionar a simple vista y limpiar sin demasiado esfuerzo. En este grupo se incluyen instrumentos como la sonda dental, los elevadores Bein, el periotomo o las cucharillas/excavadores.
- Grupo B: En este grupo se incluyen los instrumentos cuyo acondicionamiento debe cumplir ciertos requisitos. En es-tos productos sanitarios no es posible comprobar la eficacia de la limpieza con una inspección visual directa por presentar oquedades largas o estrechas o una sola abertura, que no se pueden limpiar correctamente. Los productos con superficies complejas que presentan aristas, ángulos, etc. que dificultan una limpieza eficaz (portamatrices, fórceps o cánulas de aspiración) pertenecen a este grupo. También en el acondicionamiento de instrumentos con cavidades internas cerradas como cabezales con engranajes (piezas de mano y contraángulos) se deben cumplir requisitos más estrictos para garantizar no sólo una limpieza eficaz sino también que funcionen correctamente. Los productos sanitarios a los que el fabricante asigna una fecha de caducidad también se incluyen en el grupo B. En este último caso es necesario llevar un registro de los ciclos de limpieza y de las aplicaciones (como en el caso de las fresas quirúrgicas). Por lo demás, todos los instrumentos rotatorios pertenecen a esta categoría.
- Grupo C: En este grupo se suelen incluir productos sanitarios poco relevantes en odontología, como los endoscopios quirúrgicos, para cuyo acondicionamiento es necesario cumplir requisitos muy estrictos. A lo sumo este grupo puede ser relevante en clínicas de cirugía maxilofacial en las que se utilizan endoscopios para examinar los senos ma-xilares.
Protocolo de Reprocesamiento del Instrumental: Paso a Paso
Esterilizar no es solo meter todo al autoclave y esperar milagros: es seguir una coreografía técnica que, si se baila bien, garantiza resultados seguros, cumplimiento normativo y una vida útil prolongada de los instrumentos.
Aquí te resumimos las mejores prácticas, alineadas con las recomendaciones de marcas líderes como Hu-Friedy, ASA Dental, Carl Martin y MediTools:
- Inspección inicial: Antes de cualquier cosa, revisa el estado del instrumento. ¿Hay grietas, corrosión, desgaste o puntas dañadas? Si el instrumento es desmontable, verifica que todas sus piezas estén completas. Prohibido usar instrumentos dañados. Retíralos del circuito.
- Limpieza previa (manual): Recomendaciones comunes a todas las marcas: Elimina residuos visibles antes de las 2 horas posteriores al uso. Usa cepillos suaves, nunca metálicos. Nada de agua caliente ni productos fijadores: pueden fijar la materia orgánica. Carl Martin, por ejemplo, sugiere sumergir en agua fría al menos 5 minutos y usar jeringas para cavidades o roscas.
- Limpieza automática: Los estándares DIN EN ISO 15883 nos marcan el camino. Las lavadoras desinfectadoras homologadas son el caballo de batalla aquí. Ejemplo de ciclo validado (Carl Martin): Aclarado previo: 4 min. Limpieza: 10 min a 50 °C con detergente alcalino al 0,5%. Aclarado intermedio 1: 1 min. Aclarado intermedio 2: 1 min con neutralizador al 0,2%. ¡Ojo! Cada fabricante puede ajustar tiempos o productos. Hu-Friedy, por ejemplo, da libertad al centro para validar su proceso, siempre que sea consistente.
- Desinfección térmica: Temperatura estándar: 90 °C, 5 minutos. Valor A0 > 3000 (según normativa nacional). Esto no sustituye la esterilización final, pero es vital para la seguridad del proceso.
- Secado: Preferible: automático (integrado en la lavadora). Alternativa: paño sin pelusas + aire comprimido médico. Las cavidades deben quedar perfectamente secas antes del siguiente paso.
- Lubricación y mantenimiento: Solo para instrumentos con partes móviles (fórceps, tijeras, etc.). Aceite sin silicona, apto para vapor. Carl Martin recomienda su lápiz de lubricación, y huye de productos con silicona que arruinan el proceso de esterilización. También es momento ideal para afilar filos (raspadores, curetas…) y revisar articulaciones.
- Embalaje: Usa material conforme a ISO 11607-1. El embalaje debe ser lo suficientemente amplio y resistente. Las bandejas quirúrgicas personalizadas facilitan la organización por tipo de intervención (cirugía periodontal, osteotomía, etc.).
- Esterilización: El paso estrella. Aquí no se improvisa: 134 °C, 5 minutos, con fraccionamiento previo (vacío) y mínimo 15 minutos de secado (Carl Martin). Usa autoclaves validados conforme a EN 13060 (pequeños) o EN 285 (grandes). MediTools y ASA Dental también se alinean con esta metodología, permitiendo adaptaciones según el equipo del centro.
- Almacenamiento: Lugar seco, limpio y sin polvo. Temperatura: entre 5 °C y 40 °C. Esterilidad garantizada hasta 6 meses, si el embalaje no ha sido comprometido. ¡La esterilización no sirve de nada si luego el instrumental se deja en un cajón sucio o expuesto!

Proceso de esterilización del instrumental dental.
Tabla Comparativa de Marcas
| Marca | Limpieza Previa | Lavado Automático | Lubricación | Normativas ISO | Esterilización |
|---|---|---|---|---|---|
| Carl Martin | Manual obligatoria | Validada ISO 15883 | Aceite sin silicona | 17664, 17665, 11607 | 134 °C / 5 min |
| Hu-Friedy | Recomendable | Validada | Opcional | ISO y FDA | 134 °C / 3-4 min |
| ASA Dental | Manual + ultrasónica | A elección del centro | Sí | ISO + recomendaciones propias | 134 °C |
| MediTools | Manual | Con equipo tipo MELAtherm | Sí | ISO y validación externa | 134 °C / 3,5 min |
El correcto uso de la sala de esterilización, junto con la aplicación de un estricto protocolo de esterilización, asegura que los tratamientos se realicen en un entorno seguro. La limpieza, desinfección y esterilización en clínica dental son pilares fundamentales para proteger tanto a los pacientes como al equipo odontológico, garantizando confianza y tranquilidad en cada visita.
tags: #instrumental #critico #en #odontologia