La encía es la parte de la mucosa bucal que rodea al diente y cubre el hueso alveolar. Para entender la importancia de la encía, es crucial conocer el periodonto, que se define como el conjunto de estructuras que rodean al diente: cemento radicular, ligamento periodontal, hueso alveolar y encía. Estas estructuras tienen como misión principal dar soporte al diente.
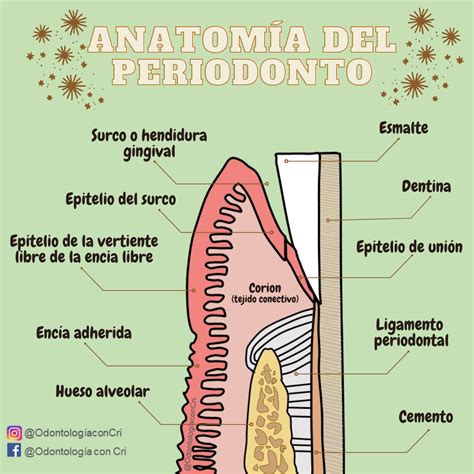
Anatomía del Periodonto
Componentes del Periodonto
El periodonto está compuesto por varios tejidos esenciales:
- Cemento Radicular: Tejido conjuntivo calcificado que cubre la dentina de la raíz y en el que se insertan los haces de fibras del ligamento periodontal.
- Ligamento Periodontal: Tejido de inserción entre el diente y el hueso alveolar a través de las inserciones en el cemento.
- Hueso Alveolar: Estructura ósea que sostiene los dientes y se encuentra en ambos maxilares, rodeando las raíces y formando las paredes del alvéolo.
- Encía: Parte de la mucosa bucal que rodea al diente y cubre el hueso alveolar.
Hueso Alveolar en Detalle
El hueso alveolar es una parte fundamental de la estructura ósea que sostiene los dientes y se encuentra en ambos maxilares. Este hueso rodea las raíces formando las paredes del alvéolo, que son las cavidades en las que se alojan las raíces de los dientes.
- Lámina Dura: Es la capa de hueso alveolar más cercana al diente, una fina lámina que rodea al diente y sirve de inserción para las fibras principales del ligamento periodontal (fibras de Sharpey).
- Cortical: Llamamos cortical a la parte externa del hueso alveolar.
- Hueso Esponjoso: Se encuentra entre las placas de hueso cortical formando el interior del hueso alveolar y tiene unas finas láminas de hueso (trabéculas) en forma de red cuyos espacios interlaminares contienen médula ósea.
- Periostio: Es una membrana de tejido conectivo que cubre el exterior del hueso alveolar excepto en aquellas áreas en las que se une al ligamento periodontal.
Espacio Biológico y la Inserción Diente-Encía
Se denomina espacio biológico a la unión dentogingival, que ha sido descrita como una unidad funcional, compuesta por el tejido conectivo de inserción de la encía y el epitelio de unión. La importancia de esta estructura radica en las consecuencias que se pueden derivar de su invasión, que como se verá más adelante puede inducir retracción gingival, pérdida ósea, hiperplasia gingival, etc., todo ello con unas graves consecuencias desde el punto de vista de la salud periodontal como de la estética gingival.
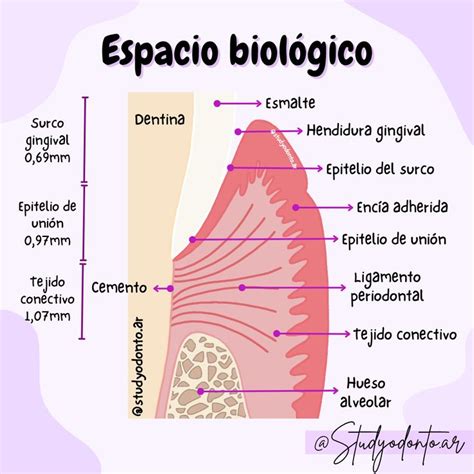
Espacio Biológico
Si un tratamiento restaurador requiere una preparación dentaria intracrevicular, se debe estudiar el caso de forma individualizada para elaborar un correcto plan de tratamiento, analizando si se va a necesitar algún tratamiento periodontal u ortodóncico previo para alargar la corona dentaria; se deberá determinar cuanto es posible insinuarse en el surco gingival, porque cuando se habla del espacio biológico se tiene que tener presente que es una característica morfológica gingival totalmente personal y propia de cada paciente, y por lo tanto los valores promedio obtenidos, por ejemplo, por Gargiulo (2) no son aplicables. Si por ejemplo esa necesidad de preparación intracrevicular se debe a motivos estéticos, y a consecuencia de una incorrecta planificación se produce una invasión del espacio biológico, el resultado a corto-medio plazo tiene un grave impacto en la estética gingival y evidentemente en la estética general del caso, sin olvidar la afectación de la salud periodontal. Por consiguiente se debe explorar minuciosamente para diagnosticar y planificar cada caso en particular.
Recuerdo Histológico
El tejido conectivo supracrestal está formado por fibroblastos (5%); células de los vasos sanguíneos, linfáticos, terminaciones nerviosas y matriz (35%) y fibras colágenas tipo 1 (60%), que se organizan en haces: grupo gingivodental (FDG), periostiodental (FDP), circular (Fe), alveologingival y transeptal (FT), que para algunos forman ya parte del periodonto.
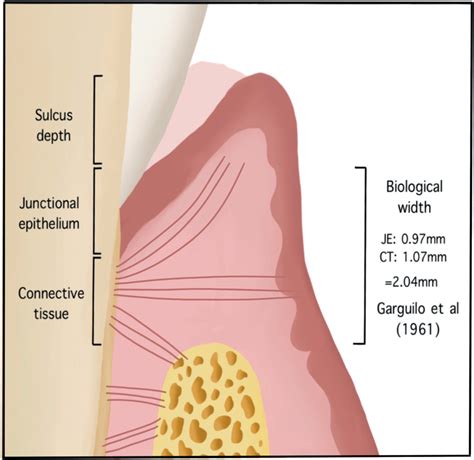
Tejido conectivo supracrestal
El epitelio de unión se organiza como un epitelio no queratinizado, escamoso y estratificado. Está formado por queratinocitos (capa basal y estrato espinoso) y otras células (no queratinocitos o células claras) como son melaninocitos, cels. Merckel, linfocitos T y B, macrófagos y PMns. Las céls. de Langerhans, a diferencia del epitelio bucal y del sulcular, tal vez no estén presentes (1). Es más grueso en su zona más coronal (15-20 capas celulares), que en su basal, donde se producen las mitosis. Desde ahí las células migran hacia el surco gingival (el suelo de la hendidura está constituido por los elementos superiores del epitelio de unión) (6).
La adherencia epitelial real al diente es efectuada por los hemidesmosomas y la lámina basal interna, que se adhieren a la superficie del diente (esmalte, cemento) e incluso a la superficie de los implantes de titanio. La adhesión con el tejido conectivo gingival se realiza por medio de la lámina basal externa.
El epitelio de unión tiene su origen embriológico en el epitelio reducido del esmalte; en el momento en que se produce la erupción dentaria, se va sustituyendo progresivamente el epitelio reducido por el de unión, avanzando dicho cambio apicalmente hasta que el diente alcanza su posición definitiva en la arcada.
Erupción Activa y Pasiva
Según el concepto de la erupción ininterrumpida o continua (Gottlieb), la erupción no cesa cuando los dientes encuentran sus antagonistas funcionales sino que persiste toda la vida. Basándose en esto se habla de erupción activa y erupción pasiva:
- Erupción Activa: Es la que se produce como compensación a la atricción que tiene lugar a lo largo de la vida, lo cual evita idealmente la disminución de la dimensión vertical. Se acompaña de aposición de cemento a nivel de los ápices y las furcas.
- Erupción Pasiva: Consiste en la migración apical de la encía, con la consiguiente exposición dentaria. Esto hoy día se considera patológico.
Fases de la Erupción Pasiva
Se establecen 4 fases en función de la localización de la encía:
- Fase 1: La distancia desde encía marginal hasta cresta ósea es de 3,23 mm (de los que 2,43 mm son de espacio biológico), estando la encía marginal y el epitelio de unión en la superficie del esmalte.
- Fase 2: La distancia es de 3,06 mm (2,45 mm de espacio biológico); la encía marginal está sobre el esmalte y el epitelio de unión está parcialmente sobre el esmalte y el cemento. La base del surco gingival aún permanece sobre el esmalte.
- Fase 3: La distancia es de 2,41mm (el espacio biológico es de 1,80 mm) y la encía marginal está en la unión amelocementaria; el epitelio de unión está totalmente sobre el cemento. La base del surco se localiza en la UAC.
- Fase 4: La distancia es de 2,53mm (1,77mm de espacio biológico); la encía marginal y el epitelio de unión están sobre el cemento (recesión). La base del surco se localiza sobre el cemento.
También se dan casos en los que el margen gingival se localiza coronalmente a la UAC, lo que se conoce con el nombre de erupción pasiva alterada. Esta situación se puede acompañar de una localización de la cresta ósea normal (1 ó 1,5 mm apical a la UAC) o coronal a su localización normal, situándose sobre la UAC.
Estudios Destacables sobre la Unión Dentogingival
En la literatura se encuentran presentes dos artículos destacables respecto al estudio de la unión dentogingival, que se basaron en el estudio y medición de múltiples muestras histológicas procedentes de necropsias:
- Gargiulo y cols. (1961): 325 superficies dentarias, de edades comprendidas entre los 19 y 50 años, libres de patología periodontal.
- Vacek y cols. (1994): 171 superficies dentarias, de edades comprendidas entre los 54 y 78 años.
Entre ambos estudios existen diferencias que se pueden deber a los distintos criterios de selección y análisis de las muestras: la edad de las muestras, la técnica del análisis histológico y la existencia o no de patología periodontal (en el estudio de Gargiulo se descartaron las muestras con patología periodontal).
En el estudio de Vacek se registraron las medidas del surco gingival (SUL); el epitelio de unión (EU); el tejido conectivo insertado (TCI) y la pérdida de inserción (PI), que se corresponde con la distancia desde la UAC hasta la zona más coronal del tejido conectivo insertado. Los resultados que se obtuvieron fueron:
- No hubo diferencias significativas entre la medida de las distintas superficies dentarias dentro del mismo diente.
- El espacio biológico osciló entre 0,75 y 4,33 mm., por lo tanto no se puede hablar de dimensión ideal en términos generales, ya que la variación entre individuos y entre dientes es muy variable.
- El espacio biológico (la dimensión del TCI y del EU) de los dientes posteriores era significativamente mayor que la de los dientes anteriores. Comparando molares y premolares, sólo la dimensión del TCI fue significativamente mayor.
- Las superficies dentarias con restauraciones subgingivales tenían significativamente un mayor EU que los dientes no restaurados, pero no existieron diferencias significativas en el TCI, SUL o PI. Cuando se comparó la anchura biológica de los dientes restaurados con los no restaurados, se vio que era mayor en los primeros. No se vio que existieran diferencias en cuanto al tipo de restauración.
Relación entre Longitud, Grosor del TGS y Biotipo Periodontal
Anatómicamente es tan importante valorar el periodonto en su dimensión longitudinal, como en su dimensión transversal, en términos de anchura. La importancia de la longitud radica en que representa unas dimensiones para los componentes conectivo, epitelial y surco gingival, que siendo inviolables, deben considerarse y respetarse al alargar el diente. La importancia de la anchura se debe a que está íntimamente relacionada con el parámetro longitud. Ignorar el patrón morfológico puede llevar al fracaso.
Longitud del Periodonto Más Coronal
- La adherencia epitelial:
- Es mayor en los individuos más jóvenes (1,35 mm hasta los 24 años) y disminuye con la edad (0,71 mm a los 39 años).
- También varía respecto al diente (mayor en molares): 1,03 mm en incisivos y 1,22 mm en molares.
- El surco gingival:
- Es menor en los más jóvenes: 0,8 mm frente a los 1,7mm de promedio en adultos.
- Varía de forma similar según el diente (mayor en molares): 1,19mm en incisivos y 1,54mm en molares.
- La inserción conectiva:
- Es la dimensión menos variable: 0,7 ± 0,29 mm según Vacek y cols.
En el adulto, el surco gingival es mayor, la adherencia es más corta y la cresta ósea está más alejada de la UAC, con valor promedio de 2,15 mm.
Las dimensiones de la unión dentogingival, con su variabilidad intra e interindividual, están biológicamente determinados; son inviolables.
Anchura del Tejido Gingival Supracrestal
Referido a espesor de encía. La importancia de esta dimensión es triple:
- Por la relación entre los parámetros anchura y longitud.
- Por la relación de la anchura y el biotipo periodontal.
- Porque la anchura es un condicionante clave del tipo de cicatrización tras la remodelación ósea: la encía fina tiende a la recesión de forma inmediata tras la cirugía, mientras que la ancha tiende a volver a su posición original previa a la cirugía.
Biotipo Periodontal
Existe un rango de biotipos periodontales que van desde el denominado biotipo fino hasta el ancho. Las características que les definen son:
- Biotipo fino: margen gingival fino y festoneado, con papilas altas.
- Biotipo ancho: margen gingival ancho y poco festoneado.
También parece existir relación estrecha entre el biotipo periodontal y la anatomía dentaria coronal y radicular:
- El periodonto fino se asociaría con coronas largas y cónicas, con puntos de contacto finos. A nivel radicular presentarían contornos convexos prominentes.
- El periodonto ancho lo haría con coronas cortas y cuadradas, con puntos de contacto anchos. La superficie radicular presenta contornos radiculares aplanados.
Elementos que conforman un diente | Anatomía dental | OdontologíaConCri
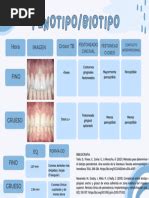
Biotipos periodontales