En la cavidad oral, las lesiones con mayor prevalencia son aquellas que tienen origen patológico en los tejidos pulpares y en los tejidos periodontales. Durante muchos años, esta entidad patológica no se diagnosticaba correctamente y directamente se procedía, en muchas ocasiones de forma errónea, a la extracción del diente. A día de hoy, sabemos que, aunque son lesiones que afectan la integridad del diente, éste se podrá salvar de forma predecible, siempre y cuando el nivel de estructura coronal no tenga un alto compromiso.
Lesiones endoperiodontales (formato Pecha Kucha)
Siempre que se interviene de forma proactiva en este tipo de lesiones es para alargar la vida del diente, pero al mismo tiempo para no empeorar la situación a nivel de tejidos blandos ni duros, con vistas a un futuro posible implante. El tratamiento debe estar bien planificado, y ver todos los condicionantes que rodean tanto al diente como al paciente.
Hoy en día, la mayoría de reabsorciones deben ser tratadas por más de un especialista o, en su defecto, por un clínico que domine varias especialidades. Es de vital importancia contar con una tomografía computarizada de haz cónico (THCH) de alta calidad (tamaño de voxel lo más pequeño posible) para diseñar y luego ejecutar el plan de tratamiento.
Las nuevas tecnologías son fundamentales, especialmente la TCHC, pero también los archivos que obtengamos tras un buen escaneo intraoral.
La actualización en este campo es fundamental ya que son muchos los pacientes que sufren algún tipo de estas patologías. A nivel personal es unos de los aspectos de mi profesión que más valoro y más disfruto.
No se puede entender un buen endodoncista o un buen periodoncista sin la figura del otro. Sin esta sinergia tan positiva y eficaz, el paciente se puede ver condenado a extracciones innecesarias y/o planes de tratamiento muy invasivos.
¿Qué es una Lesión Endo-Periodontal?
En Clínica Dental Yñiguez nos gusta que nuestros pacientes sepan de qué estamos hablando cuando contamos la patología que presentan y el tratamiento que necesitan. Cuando hablamos de endodoncia nos referimos a un procedimiento que trata el interior del diente y permite mantener su dentición natural, el hueso y la encía que le rodea, así como su funcionalidad.
Una endodoncia es un procedimiento dental que se realiza cuando la pulpa dental (el tejido blando y nervioso en el interior de los dientes) se inflama o infecta. La endodoncia puede salvar un diente que de otra manera tendría que ser extraído debido a la inflamación o infección de la pulpa dental.
Durante una endodoncia, el dentista retira la pulpa inflamada o infectada y limpia y desinfecta el canal radicular dentro del diente. El procedimiento de endodoncia se realiza bajo anestesia local para minimizar el dolor y la incomodidad durante el procedimiento.
En general, la endodoncia es una opción eficaz para salvar un diente que de otra manera tendría que ser extraído debido a una inflamación o infección de la pulpa dental. Si tienes dolor o inflamación en un diente, es importante que visites a un dentista para que determine si una endodoncia es necesaria.
Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
Introducción a las Lesiones Periapicales
La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular.
El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión. Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento.
Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales.
Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical.
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos y histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
Quistes Odontogénicos
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido. En el territorio cervicofacial, los quistes de los maxilares de origen odontogénico constituyen una patología relativamente importante, ya que llegan a resultar entre el 4 y el 6% del total de las biopsias procedentes de esta área.
La presencia del epitelio que tapiza la cavidad que se desarrolla en el interior de los maxilares es fundamental para su constitución, su origen puede resultar a partir de restos de la lámina dental, del epitelio reducido del órgano del esmalte, o de cualquiera de los restos de Malassez.
Una vez constituido el quiste, su crecimiento se debe a la actividad de sus componentes murales, al gradiente de la presión hidrostática de la luz, y a la acción bioquímica de las sustancias que contribuyen a la reabsorción ósea.
Los componentes quísticos que ejercen mayor presión son los glucosaminoglicanos procedentes del tejido conectivo y del epitelio (ácido hialurónico, condroitín sulfato y heparán sulfato, fundamentalmente). Las sustancias a las que se les atribuye el fenómeno de la reabsorción ósea son las prostaglandinas, interleucinas, y los metabolitos del ácido araquidónico, mediados por la ciclooxigenasa, como son los leucotrienos.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc.
La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
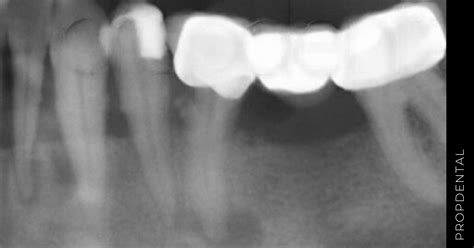
Causas de la Periodontitis Apical Asintomática
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
Proceso Inflamatorio en la Periodontitis Periapical
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
Los factores microbiológicos y el mecanismo de defensa del huésped interaccionan, destruyendo una gran cantidad de tejido periapical y dando lugar a los diferentes tipos de lesión periapical.
La primera respuesta a nivel vascular es una rápida vasoconstricción, seguida casi inmediatamente por una vasodilatación, dando lugar a una acumulación de glóbulos rojos en el centro del vaso, y a una migración de leucocitos a las áreas periféricas, adhiriéndose a las paredes vasculares.
Esto provoca la formación de pequeñas fisuras en el endotelio del vaso, induciendo una extravasación de plasma hacia el tejido conectivo; se produce un edema, el cual aumenta la presión local y comprime las terminaciones nerviosas causando dolor.
La consecuencia final del proceso inflamatorio es un infiltrado que contiene linfocitos, macrófagos y células plasmáticas. En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares.
Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
El intento del huésped para regenerar y reparar el tejido dañado está comprometido por la presencia de contaminación bacteriana, esto se convierte en un proceso crónico a menos que un tratamiento clínico adecuado para eliminar los agentes infecciosos se lleve a cabo.
Granuloma Periapical
Los componentes estructurales de una lesión periapical dependen del balance entre los factores microbiológicos y las defensas del huésped. De este modo, cuando la infección pulpar se extiende por el periápice, una respuesta inflamatoria sintomática del tejido conectivo periapical se produce en forma de un absceso o una lesión aguda.
La lesión contiene una acumulación densa de leucocitos polimorfonucleares (PMN) rodeada por tejido de granulación que contiene linfocitos, macrófagos y células plasmáticas.
Después de la fase aguda, la lesión periapical podría reaparecer, dando lugar a una de las tres formas crónicas: periodontitis periapical crónica (granuloma periapical), quiste radicular o tejido de cicatrización.
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T.
En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial.
Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
Los resultados obtenidos con las técnicas tintoriales convencionales parecen confirmar la hipótesis patogénica de que los restos epiteliales de Malassez proliferan ante un estímulo inflamatorio, desarrollándose posteriormente un quiste radicular.
Lesiones Endo-Periodontales: Diagnóstico y Tratamiento
Es totalmente imprescindible planificar el tratamiento, considerando todos los condicionantes del diente y del paciente. Hoy en día, la mayoría de las reabsorciones deben ser tratadas por más de un especialista o por un clínico con dominio en varias especialidades.
Es vital contar con una tomografía computarizada de haz cónico (TCHC) de alta calidad para diseñar y ejecutar el plan de tratamiento. Las nuevas tecnologías, como la TCHC y los escaneos intraorales, son fundamentales.
Lesiones Endo-Periodontales y Otras Enfermedades Periodontales
Existen vías de comunicación entre el periodonto y la pulpa a través del foramen apical y de los canales laterales, lo que permite el paso de agentes nocivos de una zona a la otra cuando alguno de los dos, o ambos, se encuentran alterados. También pueden ocurrir procesos degenerativos en los dientes, o incluso nuestro propio tratamiento periodontal, que conlleven a la exposición de los túbulos dentinarios, lo que supone una nueva vía de comunicación entre ambas estructuras anatómicas.
La estrecha relación que existe entre el periodonto y la pulpa dificulta en muchas ocasiones el diagnóstico diferencial de las lesiones que tienen lugar en ambos. Si el proceso inflamatorio de los tejidos periodontales es el resultado de agentes nocivos presentes en el sistema de conductos del diente hablamos de una lesión endodóntica que suele estar confinada en la zona apical.
Si el proceso inflamatorio en los tejidos periodontales es debido a la acumulación de placa bacteriana en las superficies dentarias externas se trata de una lesión periodontal que suele manifestarse más a nivel marginal. Si el diente se encuentra afectado por ambas lesiones hablaríamos de una lesión endo-periodontal verdadera. Además, las fracturas radiculares y las perforaciones de raíz (iatrogénicas) e pueden asociar con procesos inflamatorios en el periodonto de naturaleza similar a los que ocurren en las enfermedades de la pulpa y en la enfermedad periodontal.
Influencia de las Condiciones Patológicas de la Pulpa sobre el Periodonto
Los procesos patológicos que afectan a la pulpa, como ocurre con la caries dental, se suceden en distintas fases. En un primer lugar acontecen cambios inflamatorios en la misma, y mientras se mantenga vital, la afectación periodontal es mínima, pues como mucho podremos ver un engrosamiento del espacio periodontal o una lámina dura periapical difuminada.
Sin embargo, a medida que la afectación pulpar avanza, los cambios que se producen a nivel del periodonto son notorios. La necrosis pulpar sí que se asocia frecuentemente con inflamación del tejido periodontal, compartiendo mecanismos microbiológicos y etiológicos similares.
Según la naturaleza de la microflora y la capacidad del huésped para resistir la infección, pueden generarse formas agudas (absceso agudo) y crónicas (reacción inflamatoria crónica) en cualquier sitio donde existe comunicación directa con la cámara pulpar. Una entidad puede evolucionar a la otra y, en ocasiones, puede ocurrir una transformación cística.
Las lesiones pulpares van a poder afectar al periodonto a través de dos rutas principales:
- Canales laterales: Los productos bacterianos e inflamatorios, pueden causar lesiones en la zona lateral de la raíz y a nivel de las furcas en dientes multirradiculares.
- Ápice: Se establece una lesión alrededor del ápice dentario.
Influencia del Tratamiento Endodóntico sobre el Periodonto
El tratamiento endodóntico puede producir lesiones inflamatorias en el periodonto por una irritación mecánico y/o química. Tenemos el caso de daño periodontal por los líquidos de irrigación, por tratamientos endodónticos defectuosos, por perforaciones radiculares al preparar el lecho de los pernos, etc.
Dentro de este apartado caben destacar las perforaciones de raíz y las fracturas verticales:
- Las perforaciones se pueden dar en las paredes laterales de la raíz o en el suelo de la cámara pulpar en dientes multirradiculares. En el lugar de la perforación, la reacción inflamatoria puede dar lugar a una bolsa periodontal, si ésta esta localizada a nivel marginal.
- Las fracturas verticales a día de hoy continúan siendo para el clínico desconocidas en muchos aspectos diagnósticos y de tratamiento. Respecto al tratamiento, suelen ser casos que guardan un mal pronóstico y en la mayoría de los casos la extracción se convierte en la única opción posible. Si la fractura es incompleta en los dientes unirradiculares se podría utilizar el cemento de vidrio-ionómero o agregado trióxido mineral (MTA). En los multirradiculares el tratamiento de elección sería la amputación de la raíz afectada.
Influencia de las Reabsorciones Radiculares Externas
La mayoría de los dientes muestran signos de reabsorción radicular activa o cicatrizada. Los traumas que sufren a diario los dientes, como son pequeños contactos indeseables durante la función, bruxismo, obturaciones altas, etc., pueden dañar el periodonto de manera localizada, desencadenando el inicio del fenómeno de reabsorción radicular.
El tratamiento ortodóntico también puede conllevar a este fenómeno si se emplean fuerzas excesivas. Sin embargo, en sus estadios avanzados podrían afectar al surco gingival y generar un absceso periodontal.
Influencia de la Enfermedad Periodontal en la Condición Pulpar
Existen tres vías a través de las cuales la placa bacteriana que se acumula en las raíces de los dientes periodontales, puede afectar al estado de la pulpa: los conductos laterales expuestos, los forámenes apicales y furcales y los túbulos dentinarios.
Influencia del Tratamiento Periodontal sobre la Pulpa
Por un lado, los resultados de estudios clínicos y animales muestran que el raspado y alisado radicular (RAR) no suele afectar al estado pulpar, aunque pueden ocurrir pequeñas alteraciones inflamatorias adyacentes a la zona instrumentada, las cuales suelen ser seguidas por un proceso de reparación.
Diagnóstico Diferencial de las Lesiones Endo-Periodontales
Cuando analizamos los síntomas clínicos y los hallazgos radiográficos, muchas veces nos encontramos dificultades a la hora de saber si un diente tienen un problema periodontal o en su pulpa. La principal medida diagnóstica que tenemos para distinguir si una lesión es de origen endodóntico o periodontal es la prueba de vitalidad pulpar, que podemos llevar a cabo con un pulpo vitalómetro o con cloruro de etilo.
Siempre habrá que tener en cuenta los falsos positivos y los falsos negativos de la técnica que empleemos para comprobar esa vitalidad. Los problemas surgirán cuando exista una lesión combinada, en la que haya que establecer cual es la lesión primaria, puesto que modificaremos nuestro tratamiento para conseguir el mejor pronóstico posible, a pesar de que este suele estar comprometido.
El pronóstico para la reparación del aparato de inserción parece ser favorable cuanto más amplia sea la parte de la lesión causada por la infección del conducto radicular, aunque clínicamente no es posible determinar en qué medida cada uno de los dos problemas afectó a los tejidos de sostén, por lo que lo primero sería realizar la endodoncia y tras un periodo de observación realizar si fuera necesario el tratamiento periodontal.
Si tenemos un diente vital lo primero es raspar si nos encontramos con una lesión a nivel marginal. En el caso de que nos encontremos ante un diente no vital realizaremos la endodoncia y observaremos la respuesta, puesto que la capacidad de regeneración de los tejidos destruidos por una afectación pulpar es mucho mayor que cuando ésta se produce por causas periodontales.
No siempre es fácil determinar si una lesión es combinada, por ello el tratamiento periodontal se reservará para el momento en que se empiece a observar la respuesta del tratamiento endodóntico.
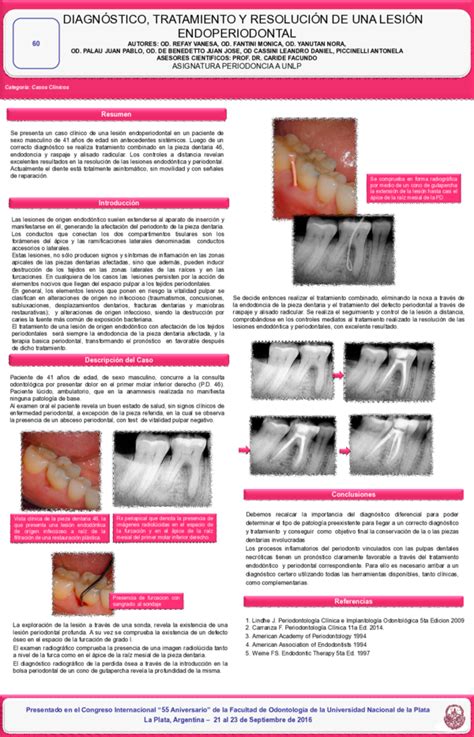
tags: #lesion #endo #periodontal