La leucoplasia oral es una lesión blanca que no puede ser clasificada en ninguna otra categoría de lesión ya definida. El término leucoplasia fue utilizado por primera vez por Ernst Schwimmer en 1887, derivado de las palabras griegas "leuco" (blanco) y "plakos" (placa).
En 1978, la OMS sancionó el término leucoplasia (ICD 702) y precisó su definición como: «Una mancha blanca que no puede caracterizarse como otra entidad ni clínica ni patológicamente.» Posteriormente en Uppsala (1994) se concretaron la definición, la descripción y la clasificación de las lesiones blancas de la mucosa oral que rigen en la actualidad, resultando definida la leucoplasia como: «Una mancha predominantemente blanca que no se puede caracterizar como otra lesión bien definida.»
Si piensas que puedes estar sufriendo esta patología, no dudes en visitar a un especialista. La trascendencia de esta lesión viene dada por su relativa alta prevalencia y por estar considerada como una lesión precancerosa, caracterizada por tratarse de un tejido de morfología alterada, más propensa a cancerizarse que el tejido equivalente de apariencia normal (aproximadamente un 5% evolucionan hacia un carcinoma epidermoide).
La LEUCOPLASIA puede causar CÁNCER en la BOCA
Epidemiología
No se conoce la cifra real de su prevalencia. Los datos publicados en la bibliografía difieren ampliamente de unos estudios a otros, y se citan cifras en la población general que oscilan entre el 0,2% y el 11,7%, registrándose unas cifras medias comprendidas entre el 2% y el 4,5%. La incidencia anual estimada es de 14 casos por 100.000 habitantes.
Los condicionantes que justifican estas discrepancias epidemiológicas son, por una parte, la falta de homogeneidad del concepto aplicado por los diversos investigadores para realizar el diagnóstico y, por otra, las variadas particularidades de las muestras estudiadas: edad, etnia, hábitos tóxicos y presentación concomitante de algunas enfermedades.
Así, las cifras obtenidas en países asiáticos son del 0,6% en China, del 1,1% en Camboya y del 1,3% en Malasia. En los Países Bajos se estimó una prevalencia del 1,4%; en cambio en Suecia fue del 3,6%, y entre los norteamericanos mayores de 35 años del 2,9%. En pacientes diabéticos se ha observado una prevalencia del 6,2%, en los pacientes psiquiátricos del 7,6% y en los trasplantados renales del 10,7%.
Etiopatogenia
En la actualidad se consideran etiopatogénicamente dos tipos de leucoplasias: leucoplasias idiopáticas y leucoplasias asociadas al tabaco. Desde que en 1851 sir James Paget relacionó la presencia de esta lesión con el hábito del tabaco (acuñando para describirla el término «parche del fumador»), el tabaco es el único factor desencadenante de la leucoplasia oral aceptado como tal de forma universal.
La prevalencia de las leucoplasias asociadas al tabaco es entre 4 y 6 veces mayor que la de las idiopáticas, llegando incluso a encontrarse en algunas muestras que la totalidad de los pacientes diagnosticados con leucoplasia eran fumadores. El mecanismo de acción del tabaco puede ser: indirecto, modificando la composición de la microbiota oral y la vascularización de la mucosa oral, y directo, consiguiendo su efecto inductor de tres formas: por irritación física, debido al calor que se desprende al quemarse; de forma química, como consecuencia de la producción de sustancias irritantes en su combustión, y de forma mecánica, por el contacto reiterativo del cigarro o pipa con la misma zona de la cavidad bucal.
La forma de consumo del tabaco parece ser un factor relativamente influyente que incrementa la incidencia de esta lesión, en especial el uso de tabaco de mascar, el tabaco denominado «bidi» o fumar con el extremo del cigarrillo encendido dentro de la boca («chuta», «candela pa'dentro»). La incidencia anual de la leucoplasia oral en la población que consume tabaco de esta forma se ha estimado en 7,6 por 1.000 habitantes en los varones y de 9,7 por 1.000 habitantes y por año en mujeres.
Estos tipos de tabaco y la forma de consumirlos son también factores determinantes en su localización dentro de la cavidad bucal, predominando en estos fumadores las lesiones localizadas en el suelo de la boca, cara ventral de la lengua y paladar blando.
Además del tabaco, tradicionalmente se han involucrado como desencadenantes de la leucoplasia oral una serie de factores que se pueden resumir en tres apartados: factor infeccioso, factor nutricional y hábito alcohólico.
Factor Infeccioso
Como factor infeccioso, se ha descrito la participación de algunos géneros de hongos, varios virus y una bacteria. La presencia de hongos en las leucoplasias orales, en concreto de Candida albicans, fue observada por primera vez por Jepseen y Winther. El porcentaje de leucoplasias sobreinfectadas por hongos varía en un 13-82%, siendo las leucoplasias nodulares y eritroleucoplasias las más afectadas. C. albicans es el género que más se detecta, aunque también se ha descrito la presencia de C. tropicalis, C. pintolopesii, C. krusei, C. guillermondi y otros géneros como Torulopsis glabrata y Saccharomyces cerevisiae.
También se ha vinculado la presencia de C. albicans con patrones histopatológicos de displasia y con una mayor tendencia a la malignización, justificándose esta posibilidad por la acumulación de nitrosaminas (sustancias cancerígenas) procedentes de su metabolismo.
Los virus implicados en el desarrollo de la leucoplasia oral son algunos subtipos del virus del papiloma humano (HPV-16 y HPV-18). Además, el HPV-16 se relaciona con el incremento de cambios displásicos y carcinomatosos, sobre todo en las leucoplasias verrucosas proliferativas.
Aunque tradicionalmente siempre se consideró a la sífilis como un factor desencadenante, en la actualidad la vinculación de la infección por Treponema pallidum con la leucoplasia oral está muy cuestionada. La argumentación que defiende esta teoría se basa en la observación de que muchos de estos pacientes presentaban leucoplasias en el dorso lingual, llegándose a encontrar incluso que aproximadamente un 20% de estas leucoplasias histológicamente no eran benignas.
Factor Nutricional
El posible efecto inductor del factor nutricional se justifica en la frecuente observación de estas lesiones en pacientes que presentaban anemia por déficit de hierro y con disfagia sideropénica (síndrome de Plummer-Vinson o de Paterson-Kelly).
Hábito Alcohólico
El papel que representa el alcohol en la génesis de la leucoplasia es confuso, y en la actualidad está consensuado no considerarlo como factor causal de la leucoplasia. Sin embargo, algunos autores todavía lo implican (la acción del alcohol sería la de irritar la mucosa oral facilitando la acción de otros factores), basándose en la obtención en sus estudios de resultados estadísticamente significativos entre el consumo de alcohol y la presencia de leucoplasia.
Otros factores desencadenantes de la leucoplasia oral que se han descrito son determinados productos farmacológicos, y es uno de los más llamativos el de un colutorio bucal (cuyo principio activo deriva de la Sanguinaria canadensis L) que era utilizado para la higiene oral por su actividad antibacteriana, antifúngica y antiinflamatoria, cuyo uso se ha relacionado con el incremento de la prevalencia de leucoplasias localizadas en el vestíbulo bucal.
Características Clínicas
La leucoplasia habitualmente suele diagnosticarse a partir de la segunda década de la vida, y es por encima de los 40 años cuando se observa la mayoría de los casos (70-90%). Las décadas con mayor afectación son las comprendidas entre los 50 y 60 años en el caso de los varones y la de los 60-70 años en las mujeres.
Los registros de la prevalencia de la leucoplasia oral según el sexo varían de unos países a otros. En Suecia se observó una relación varón/mujer de 6/1. En Estados Unidos la proporción es prácticamente de 1/1 y en Japón de 2,7/1. En nuestro país se han observado proporciones varón/mujer de 2/1, 1,6/1 y 7/1.
Los datos acerca de la localización donde predomina la lesión en la cavidad bucal varían también de unos estudios a otros. En la mayoría se describe que las áreas topográficas más afectadas son mucosa yugal y comisuras labiales. Sin embargo, otros autores refieren que la localización más frecuente es la del bermellón labial, seguida por la mucosa yugal y la encía. Las localizaciones menos habituales son paladar, reborde alveolar, labio inferior y suelo de boca. La leucoplasia también puede afectar a otras mucosas como las de la faringe, laringe, tracto urinario, genitales, ano y, la córnea.
Formas Clínicas
La mayoría de las clasificaciones de la leucoplasia oral se han elaborado sobre la base de su forma de presentación macroscópica.
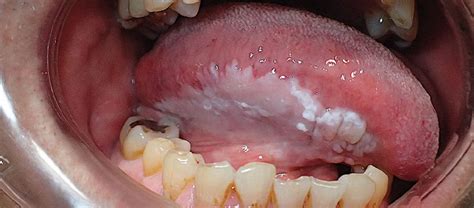
- Leucoplasia Homogénea: Lesión uniformemente blanca, de consistencia firme, de poco espesor y de superficie lisa o arrugada que en ocasiones presenta surcos poco profundos. Es la más frecuente de todas las formas clínicas.
- Leucoplasia No Homogénea: Lesión predominantemente blanca (no uniforme). Esta leucoplasia puede ser verrucosa, nodular, eritroleucoplásica y verrucosa exofítica proliferativa.
- Leucoplasia Verrucosa: Lesión sobreelevada con bordes irregulares.
- Leucoplasia Nodular: Se presenta con pequeñas elevaciones de la mucosa redondeadas, blancas y rojas que le dan un aspecto granular. También se la ha denominado leucoplasia moteada.
- Eritroleucoplasia: Lesión que incluye entre las zonas blancas áreas enantematosas y en ocasiones áreas erosivas.
- Leucoplasia Verrucosa Proliferativa: Lesión predominantemente blanca exofítica, verrucosa, persistente, multifocal, clínicamente agresiva y resistente al tratamiento.
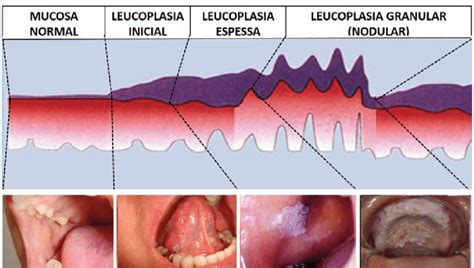
La sintomatología en las formas homogéneas es anodina y en muchas ocasiones el diagnóstico es realizado en inspecciones rutinarias de la cavidad bucal. Las formas no homogéneas pueden cursar con sensación de rugosidad y leves molestias, y las formas erosivas con dolor. Se ha referido que tan sólo un 25% de los pacientes consulta por esta lesión en el transcurso del primer año de ser detectada.
Histopatología
Según el criterio histopatológico, la leucoplasia puede ser sin displasia y con displasia. Los cambios histológicos no displásicos varían desde hiperqueratosis (orto y/o para), acantosis y papilomatosis. Otros cambios son la presencia de carcinoma in situ y carcinoma epidermoide. Los signos de hiperparaqueratosis y de infiltrado inflamatorio en el corion son más frecuentes en las leucoplasias con displasias.
Por definición el término de displasia hace referencia al crecimiento desordenado del epitelio. Los cambios displásicos se gradúan como displasia leve, moderadas o severa. En la displasia leve los cambios displásicos son «mínimos» y están confinados al tercio inferior del epitelio. En la displasia moderada los cambios displásicos ocurren en los dos tercios inferiores del epitelio. En la displasia severa los cambios ocupan más de dos tercios, pero no todo el espesor epitelial.
El porcentaje de leucoplasias con displasias varía de unos estudios a otros. Se han descrito cifras de leucoplasias con displasias en un 6-10% y 15-23%. Colella et al registraron un 56% de displasias leves, el 32% de moderadas y un 12% de graves.
| Grado de Displasia | Descripción |
|---|---|
| Leve | Cambios displásicos mínimos, confinados al tercio inferior del epitelio. |
| Moderada | Cambios displásicos en los dos tercios inferiores del epitelio. |
| Severa | Cambios displásicos que ocupan más de dos tercios del epitelio, pero no todo el espesor epitelial. |
Diagnóstico
La interpretación del término leucoplasia es estrictamente clínica (sin connotaciones histológicas), y su diagnóstico se realiza respetando esta premisa, empezando por establecer una aproximación diagnóstica (diagnóstico provisional) basada en las características morfológicas de la lesión (lesión elemental, localización, extensión, sintomatología acompañante, etc.). El diagnóstico definitivo se obtendrá después de establecer unas pautas de comportamiento consistentes en la identificación y eliminación de los posibles factores etiológicos (traumáticos, micóticos, etc.), y en el control evolutivo de la lesión, que en el caso de persistir pasado un período de 2-4 semanas hará necesario el estudio histopatológico.
Las lesiones muy extensas requerirán la toma de varias muestras simultáneas, en las que se deberá incluir tanto áreas clínicamente sospechosas (áreas rojas, ulceradas, dolorosas o induradas) como aquellas de apariencia benigna, debido a que en ocasiones no hay correlación entre las alteraciones histológicas y la apariencia de benignidad clínica de la lesión.
Diagnóstico Diferencial
El diagnóstico diferencial hay que realizarlo con las siguientes entidades:
- Candidiasis Oral: Determinar si la lesión se desprende o no mediante el empleo de una gasa o depresor lingual. En otras ocasiones el diagnóstico se realiza mediante cultivo o mediante la tinción de PAS.
- Liquen Plano y Lupus Eritematoso: Si la lesión se localiza en ambas mucosas yugales, deberá establecerse el diagnóstico diferencial con el liquen plano y el lupus eritematoso. El diagnóstico definitivo se confirmará con la biopsia y el empleo de técnicas histoquímicas de inmunofluorescencia y PAS.
- Lesiones Traumáticas: Las lesiones traumáticas más frecuentes son la mucosa mordisqueada y la queratosis focal. Se caracterizan por el binomio causa/efecto y porque una vez eliminada la causa se evidenciará la mejoría de la lesión.
- Lesiones Blancas Hereditarias: En el nevo blanco esponjoso el antecedente familiar es un aspecto orientador muy importante que se debe recoger en la anamnesis. Mediante el estudio histopatológico, el hallazgo de un marcado edema en el estrato espinoso confirmará el diagnóstico.
Si tienes cualquier duda, consúltanos y te informaremos. Se han sugerido diferentes alternativas terapéuticas para el tratamiento de la leucoplasia oral.
El primer paso a seguir para el tratamiento de la leucoplasia es suspender los posibles factores etiológicos. Es decir, eliminar el tabaco y el alcohol, así como retirar cualquier factor irritativo que pudiera haber durante 2 ó 4 semanas. Pasado este tiempo, se reevalua al paciente.
tags: #leucoplasia #paladar #blando