La fístula dental es una manifestación clínica que representa una extensión de procesos infecciosos odontogénicos que han penetrado los límites óseos en busca de una vía de menor resistencia para drenar.
Aunque generalmente se asocia con infecciones de origen endodóntico, las fístulas dentales también pueden desarrollarse a partir de otras condiciones como enfermedad periodontal avanzada, pericoronaritis, lesiones traumáticas o complicaciones iatrogénicas.
¿Quieres saber más sobre la fístula dental y su impacto en la salud dental?
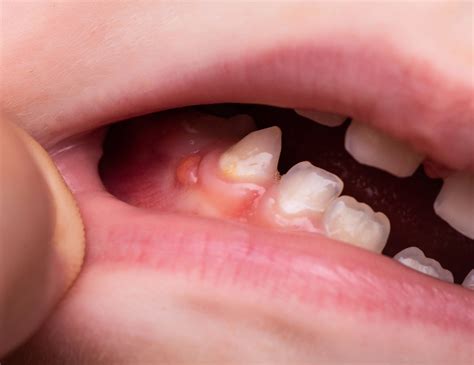
Causas de las Fístulas Dentales
Las causas pueden ser diversas:
- Origen endodóntico: La causa más frecuente de fistulización es la necrosis pulpar seguida de infección periapical. El proceso inicia con contaminación bacteriana de la pulpa dental, generalmente por caries profundas, traumatismos o fisuras coronarias que permiten ingreso de microorganismos. La respuesta inmunológica local produce acumulación de neutrófilos, macrófagos y otros componentes inflamatorios, formando un absceso apical. La presión intratisular aumentada dentro de este absceso busca una vía de drenaje, siguiendo el camino de menor resistencia anatómica.
- Origen periodontal: Las infecciones periodontales severas, particularmente abscesos periodontales en bolsas profundas, pueden generar trayectos fistulosos que comunican el espacio periodontal con la superficie mucosa. Estos casos suelen asociarse con periodontitis avanzada, especialmente cuando existe compromiso de furcaciones en dientes multirradiculares.
- Causas menos frecuentes: Otras etiologías incluyen pericoronaritis en terceros molares parcialmente erupcionados, donde la infección del saco pericoronario puede fistulizar; fracturas radiculares verticales con contaminación del espacio periodontal; cuerpos extraños como fragmentos de instrumentos endodónticos o materiales de obturación extruidos; y reacciones inflamatorias a materiales dentales específicos.
Características Clínicas de una Fístula Dental
La fístula intraoral típica se presenta como una pequeña elevación redondeada u oval en la mucosa alveolar, generalmente de 2-3mm de diámetro, con coloración que va desde rosa pálido hasta rojo intenso o incluso amarillento cuando contiene exudado purulento. El orificio central puede ser evidente como una pequeña depresión, frecuentemente con drenaje intermitente.
La localización más frecuente es la mucosa vestibular, generalmente a nivel del ápice del diente afectado, aunque la trayectoria fistulosa puede desviarse siguiendo planos anatómicos entre grupos musculares, resultando en aperturas distantes del origen.
Las fístulas extraorales, aunque menos frecuentes, representan manifestaciones significativas cuando el drenaje sigue planos faciales anatómicos hasta alcanzar la piel. Localizaciones típicas incluyen región submandibular (asociada con molares inferiores), mentón o región geniana.
Paradójicamente, muchas fístulas dentales establecidas son relativamente asintomáticas, dado que el drenaje continuo previene acumulación de presión intratisular. Durante fases de obstrucción temporal del trayecto fistuloso, sin embargo, pueden aparecer síntomas agudos por acumulación de exudado bajo presión, incluyendo dolor, inflamación y potencialmente manifestaciones sistémicas como febrícula o malestar general.
Las fístulas cutáneas pueden asociarse con mayor morbilidad estética debido a retracción tisular, hiperpigmentación post-inflamatoria o cicatrización deprimida, especialmente tras episodios prolongados o tratamientos inadecuados.
Diagnóstico de las Fístulas Dentales
El diagnóstico preciso de una fístula dental es crucial para determinar el tratamiento adecuado. A continuación, se describen los métodos diagnósticos clave:
- Inspección Visual: La inspección visual de la lesión debe documentar características como localización exacta, tamaño, coloración, presencia de drenaje activo y características del exudado cuando presente.
- Rastreo del Trayecto Fistuloso: El rastreo del trayecto fistuloso mediante inserción cuidadosa de un cono de gutapercha o instrumento similar fino y flexible a través del orificio externo puede ayudar a identificar el origen.
- Examen Dental Exhaustivo: El examen dental exhaustivo debe incluir pruebas de percusión, palpación, movilidad y evaluación de vitalidad pulpar (térmica y eléctrica) de dientes potencialmente implicados.
- Radiografía Periapical: La radiografía periapical convencional continúa siendo herramienta diagnóstica fundamental, particularmente cuando se combina con técnica de trazado fistular mediante conos de gutapercha (fistulografía). Las radiografías periapicales seriadas desde diferentes angulaciones pueden ser necesarias para evaluar dientes posteriores multirradiculares, donde superposiciones pueden dificultar visualización de lesiones periapicales específicas.
- Tomografía Computarizada de Haz Cónico (CBCT): En casos complejos, especialmente con fístulas extraorales, sintomatología atípica o sospecha de patologías no odontogénicas, la tomografía computarizada de haz cónico (CBCT) proporciona información tridimensional crucial sobre extensión de lesiones, compromiso de estructuras anatómicas adyacentes y relaciones espaciales precisas.
- Cultivo Microbiológico: El cultivo microbiológico del exudado, aunque no rutinariamente necesario, puede considerarse en casos refractarios a tratamiento convencional, infecciones recurrentes o pacientes inmunocomprometidos.
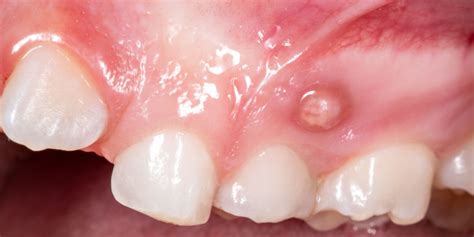
¿Porque me SALE una 𝗕𝗢𝗟𝗜𝗧𝗔 𝗱𝗲 𝗣𝗨𝗦 en la 𝗘𝗡𝗖𝗜𝗔? Tratamiento para 𝗔𝗕𝗦𝗖𝗘𝗦𝗢 𝗗𝗘𝗡𝗧𝗔𝗟 (Incluido el FLEMON)
Tratamiento de las Fístulas Dentales
El tratamiento de las fístulas dentales varía según su origen:
- Origen endodóntico: En fístulas de origen endodóntico, el tratamiento de conductos del diente causal constituye la intervención definitiva. La eliminación completa del tejido pulpar necrótico, la adecuada conformación y desinfección del sistema de conductos radiculares, y la obturación tridimensional estanca proporcionan resolución en la mayoría de casos. Cuando el diente causal presenta condiciones que comprometen significativamente su pronóstico (fracturas verticales, reabsorciones radiculares severas, enfermedad periodontal avanzada concomitante), la extracción dental puede ser necesaria.
- Origen periodontal: Para fístulas de origen periodontal, el tratamiento implica desbridamiento profundo de la bolsa periodontal asociada, eliminación de cálculos subgingivales y manejo del componente infeccioso mediante instrumentación mecánica y química.
- Cirugía Periapical: En casos complejos con lesiones periapicales extensas, particularmente aquellas refractarias a tratamiento endodóntico convencional, puede ser necesaria cirugía periapical (apicectomía con obturación retrógrada).
- Antibioticoterapia: La antibioticoterapia sistémica representa generalmente un complemento, no sustituto, del tratamiento etiológico definitivo. Su indicación principal incluye casos con manifestaciones sistémicas (fiebre, malestar general, linfadenopatía regional), extensión significativa a espacios anatómicos adyacentes, o pacientes con condiciones que incrementen riesgo de complicaciones (inmunocompromiso, valvulopatías cardíacas).
- Drenaje Quirúrgico: El drenaje quirúrgico directo rara vez es necesario en fístulas establecidas donde el trayecto ya proporciona descompresión natural.
- Fístulas Extraorales: El manejo de fístulas extraorales puede requerir consideraciones especiales, incluyendo colaboración con dermatología o cirugía maxilofacial, particularmente cuando existen complicaciones cutáneas significativas o secuelas estéticas.
Proceso de Cicatrización y Monitorización
Tras implementación de tratamiento etiológico adecuado, el proceso típico de cicatrización sigue patrón predecible: inicialmente se observa disminución progresiva del drenaje, seguida por reducción de inflamación tisular circundante y gradual contracción del orificio externo.
En fístulas extraorales, particularmente aquellas de larga evolución, la retracción cutánea residual o hiperpigmentación puede persistir meses o años tras resolución del componente infeccioso.
La monitorización radiográfica de lesiones periapicales asociadas muestra patrón de curación más lento que la fístula visible, con evidencia de reparación ósea gradual generalmente apreciable a partir de 6-12 meses.
La cronicidad previa al tratamiento influye significativamente en tiempo de resolución, con lesiones agudas respondiendo más rápidamente que procesos crónicos establecidos durante meses o años.
Complicaciones y Recurrencia
La recurrencia representa complicación más frecuente, generalmente asociada con tratamiento incompleto de la causa subyacente (conductos accesorios no tratados, fisuras radiculares no detectadas, instrumentación o desinfección insuficiente).
La extensión de infección a espacios anatómicos adyacentes, aunque infrecuente en fístulas establecidas que proporcionan drenaje, puede ocurrir por obstrucción del trayecto fistuloso o virulencia microbiana excepcional.
Las formaciones quísticas persistentes pueden desarrollarse en trayectos fistulosos crónicos, particularmente aquellos asociados con fístulas cutáneas de larga evolución.
Consideraciones Especiales en Pacientes
En dentición temporal, las fístulas asociadas a necrosis pulpar presentan consideraciones específicas. El tratamiento puede incluir pulpectomía convencional o, en casos seleccionados con reabsorción radicular avanzada, extracción del diente afectado.
Individuos con diabetes mellitus no controlada presentan mayor predisposición a infecciones odontogénicas complicadas y respuesta tisular alterada.
Pacientes con terapias inmunosupresoras (trasplantados, enfermedades autoinmunes, terapias biológicas) o condiciones que comprometen inmunidad (VIH avanzado, neoplasias hematológicas) pueden presentar manifestaciones atípicas de infecciones odontogénicas, incluyendo menor evidencia de respuesta inflamatoria clásica pero mayor potencial de diseminación sistémica.
La respuesta inmunológica potencialmente reducida en pacientes geriátricos puede manifestarse como sintomatología menos evidente pese a infecciones significativas.
Las consideraciones anatómicas incluyen recesión gingival frecuente con exposición radicular, incrementando susceptibilidad a caries radicular y potencialmente modificando localización habitual de fístulas asociadas.
tags: #ley #de #clark #odontologia