La anatomía bucodental es primordial en la ingesta de alimentos. Nuestros dientes nos ayudan a hablar, comer y hasta beber. Cada uno de ellos se conforma por diferentes partes que cumplen con una funcionalidad en concreto. Si quieres tener más información sobre este tema, te encuentras en el sitio correcto, puesto que aquí conocerás los diversos componentes de un diente y su función.
De todos modos, no tienes que preocuparte por recordarlas. Se componen de tejidos de diversas capas embrionarias y son una de las estructuras más completas y complicadas de nuestro organismo. Dichas estructuras tienen una parte tanto visible como no visible y se suelen localizar unidas al hueso maxilar a través del periodonto. En su interior incluyen nervios, arterias y hasta venas, y suelen estar formados por minerales como calcio, hidroxiapatita, fósforo y magnesio. Por esa razón se conocen como las estructuras más duras de nuestro cuerpo.
Cada una de las piezas dentales suele ser un integrante corporal único, debido a que se encuentra altamente especializada tanto externa como internamente. Por lo general, solo un tercio de los dientes son visibles, es decir, pueden percibirse a simple vista, mientras que el resto se encuentran situados en el interior de las encías, por lo que se consideran no visibles.
Para comprender mejor la función del ligamento apical, es esencial conocer las partes principales de un diente:
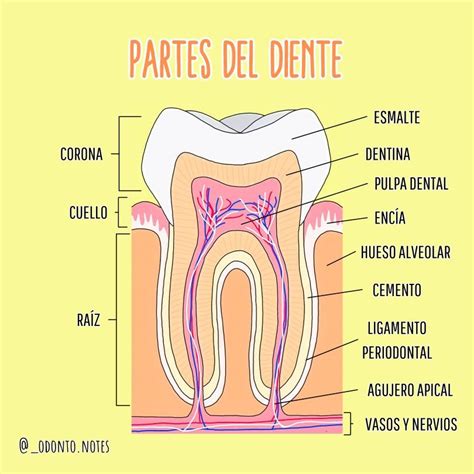
- Corona: Es aquella parte visible del diente que sobresale cuando abrimos nuestra boca. Se encuentra recubierta por el esmalte y se puede encontrar encima de la línea gingival. Su forma establece su tipología y funcionamiento.
- Cuello: Es el encargado de unir la corona con la raíz y es también el lugar donde se acumula la placa bacteriana.
- Raíz: Es aquella parte del diente no visible que se encuentra dentro de la encía. Por lo general se encuentra en el interior de los huesos maxilares superiores e inferiores. Pertenece a una de las partes que se encarga de anclar los dientes a la boca. Explicado de otra manera, es aquella zona que une todo el diente al hueso maxilar y consigue mantenerlo en su posición. Por ello, es fundamental intervenir y resolver cualquier patología periodontal que afecte a la raíz.
Paralelamente, cada diente tiene su propia raíz y corona, es decir, su estructura, composición y hasta posición son completamente distintas. La diferencia entre ellos se da principalmente en los molares, debido a que se consideran los dientes más espaciosos por poseer hasta tres raíces.
Además de estas partes principales, los tejidos que componen el diente son:
- Esmalte: Es la zona más expuesta, dura y externa del diente que suele recubrir la corona. Es un elemento que está altamente mineralizado con calcio y fósforo. Mediante el esmalte los dientes tienen la posibilidad de tolerar altas presiones al masticar, debido a que forma parte de la estructura más dura de todo el cuerpo. La apariencia real del esmalte no es blanca como pensamos, más bien es transparente. Lo que en realidad les da ese color blanco marfil a nuestros dientes acostumbra a ser la estructura de los mismos.
- Dentina: La dentina le otorga la tonalidad blanco marfil a nuestros dientes. Se encuentra debajo del esmalte dental y suele tener irrigación nerviosa, por lo que es sensible a cambios bruscos de temperatura, a sustancias dulces, oscuras, antibióticos y patologías u otras circunstancias que pueden alterarla. Es importante intervenir a tiempo cuando a cualquiera de nuestros dientes le sale una caries porque es debido a que las bacterias responsables de esa caries han atravesado el esmalte y llegado a la dentina.
- Pulpa: Esta parte suele ser el núcleo del diente, el cual posee un tejido blanco en donde se encuentran ubicados los nervios y los vasos sanguíneos. Su función principal, aparte de dar la sensibilidad dental, es restablecer las células del resto del diente para mantener así su buena actividad. Por lo general, sus tejidos suelen ser menos duros que la dentina, sin embargo, cumple con una función sumamente importante como es unir las fibras y los ligamentos que anclan el diente a los huesos maxilares.
- Foramen Apical: Es el orificio que se halla en la punta de la raíz por donde pasan las terminaciones nerviosas y los vasos sanguíneos que suelen provocar sensibilidad a los dientes. Es una especie de tubo que se encarga de llevar los nervios y vasos sanguíneos a la pulpa a través del foramen apical.
- Línea de la Encía: Suele denominarse como línea de la encía y se trata de aquella línea gingival donde se adhieren nuestros dientes a las encías, es decir, es ese tejido conectivo que recubre las partes no visibles de los dientes.
Elementos que conforman un diente | Anatomía dental | OdontologíaConCri
El Ápice y su Importancia
El ápice es la parte final de la raíz de un diente, también conocido como Foramen apical o Apex. El ápice está hueco y tiene un orificio por el que se inerva el diente, conectando el nervio externo más próximo a la pieza dental, con la cámara pulpar irrigando así todo el interior del diente. Es pues, una apertura por la que pasan las terminaciones nerviosas y vasos sanguíneos que abastecen al diente.
La Raíz Dental
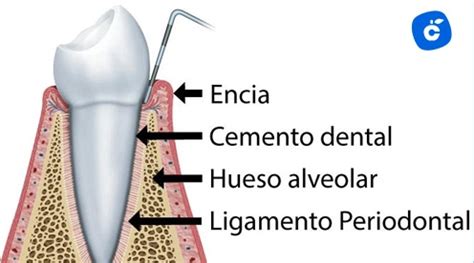
La raíz dental es una de las dos partes fundamentales en las que se dividen las piezas dentales. Al contrario que la corona, que es la parte visible del diente, la raíz es la no visible ya que permanece, en condiciones de salud óptimas, insertada en la encía. Cada raíz está compuesta por capas que se ordenan así: la dentina, cubierta por cemento dental y adherida al hueso por el ligamento periodontal. La raíz dental puede dividirse en tres partes, el tercio cervical situado próximo al cuello dental, cerca de la corona. El tercio medio y el tercio apical ocupando el extremo de la raíz.
Ligamento Periodontal: Un Componente Clave
El ligamento cubre completamente la raíz del diente y la une al hueso de los maxilares. Además, es el responsable de que los dientes tengan un grado, que pasa inadvertido, de movilidad. En caso de accidentes como pueden ser golpes o caídas, las lesiones del ligamento periodontal suelen ser frecuentes. Hay que considerar que hay otros factores diferentes a las fuerzas, como son las infecciones o inflamaciones que afectan al ligamento, que pueden provocar movilidad de los dientes. En resumen, el ligamento periodontal también protege los vasos y los nervios de las lesiones por fuerzas masticatorias, transmite fuerzas oclusales al hueso, conserva el tejido gingival y resiste el efecto de las fuerzas oclusales.
El Dr. señala que el ligamento periodontal es esencial para la salud dental, ya que proporciona soporte y amortiguación a los dientes durante la masticación.
Cemento Radicular: Protección y Fijación
El cemento radicular es un tejido mineralizado que recubre la raíz de los dientes y que juega un papel fundamental en la fijación de los mismos al hueso alveolar. Se trata de una sustancia dura, pero con características diferentes a las del esmalte y la dentina. A diferencia del esmalte, el cemento no se regenera espontáneamente, por lo que su pérdida puede derivar en problemas dentales serios. Es el primero en formarse y cubre principalmente los dos tercios superiores de la raíz. Como su nombre indica, carece de células en su estructura y su función es proporcionar estabilidad a las fibras del ligamento periodontal. Se encuentra en la parte apical de la raíz y en las zonas interradiculares de los molares. Contiene cementocitos, células encargadas de mantener y reparar el tejido.
Problemas Comunes del Cemento Radicular
- Retracción de encías: La retracción de encías, ya sea por enfermedad periodontal o cepillado agresivo, puede exponer la raíz del diente, dejando la dentina vulnerable.
- Infecciones periodontales: Las infecciones periodontales pueden afectar tanto al cemento radicular como al ligamento periodontal, debilitando la unión entre el diente y el hueso alveolar.
- Hipercementosis: Es un crecimiento anormal del cemento en la raíz del diente.
- Reabsorción radicular: En ciertas condiciones, el cuerpo puede reabsorber parte del cemento radicular, debilitando la estructura del diente.
Cuidado del Cemento Radicular
El cuidado del cemento radicular está directamente relacionado con la salud de las encías y el periodonto. Para evitar su deterioro, es fundamental adoptar buenos hábitos de higiene bucodental y realizar visitas periódicas al dentista.
- Controlar el bruxismo: El apretamiento o rechinamiento de dientes puede dañar el cemento y el ligamento periodontal.
El cemento radicular es una parte esencial de la estructura dental, encargada de fijar el diente y proteger la dentina subyacente. Mantener una buena higiene oral, acudir regularmente al dentista y adoptar hábitos saludables es clave para garantizar su integridad a lo largo de la vida. Si notas sensibilidad dental o signos de enfermedad periodontal, no lo dejes pasar.
Espacio Biológico y Unión Dentogingival
Se denomina espacio biológico a la unión dentogingival, que ha sido descrita como una unidad funcional, compuesta por el tejido conectivo de inserción de la encía y el epitelio de unión. La importancia de esta estructura radica en las consecuencias que se pueden derivar de su invasión, que como se verá más adelante puede inducir retracción gingival, pérdida ósea, hiperplasia gingival, etc., todo ello con unas graves consecuencias desde el punto de vista de la salud periodontal como de la estética gingival. Si un tratamiento restaurador requiere una preparación dentaria intracrevicular, se debe estudiar el caso de forma individualizada para elaborar un correcto plan de tratamiento, analizando si se va a necesitar algún tratamiento periodontal u ortodóncico previo para alargar la corona dentaria; se deberá determinar cuanto es posible insinuarse en el surco gingival, porque cuando se habla del espacio biológico se tiene que tener presente que es una característica morfológica gingival totalmente personal y propia de cada paciente, y por lo tanto los valores promedio obtenidos, por ejemplo, por Gargiulo (2) no son aplicables. Si por ejemplo esa necesidad de preparación intracrevicular se debe a motivos estéticos, y a consecuencia de una incorrecta planificación se produce una invasión del espacio biológico, el resultado a corto-medio plazo tiene un grave impacto en la estética gingival y evidentemente en la estética general del caso, sin olvidar la afectación de la salud periodontal. Por consiguiente se debe explorar minuciosamente para diagnosticar y planificar cada caso en particular.
Recuerdo Histológico
El tejido conectivo supracrestal está formado por fibroblastos (5%); células de los vasos sanguíneos, linfáticos, terminaciones nerviosas y matriz (35%) y fibras colágenas tipo 1 (60%), que se organizan en haces: grupo gingivodental (FDG), periostiodental (FDP), circular (Fe), alveologingival y transeptal (FT), que para algunos forman ya parte del periodonto. El epitelio de unión se organiza como un epitelio no queratinizado, escamoso y estratificado. Está formado por queratinocitos (capa basal y estrato espinoso) y otras células (no queratinocitos o células claras) como son melaninocitos, cels. Merckel, linfocitos T y B, macrófagos y PMns. Las céls. de Langerhans, a diferencia del epitelio bucal y del sulcular, tal vez no estén presentes. Es más grueso en su zona más coronal (15-20 capas celulares), que en su basal, donde se producen las mitosis. Desde ahí las células migran hacia el surco gingival (el suelo de la hendidura está constituido por los elementos superiores del epitelio de unión). La adherencia epitelial real al diente es efectuada por los hemidesmosomas y la lámina basal interna, que se adhieren a la superficie del diente (esmalte, cemento) e incluso a la superficie de los implantes de titanio. La adhesión con el tejido conectivo gingival se realiza por medio de la lámina basal externa.
La riqueza de desmosomas es menor que en el epitelio bucal y que en el sulcular, lo cual le hace más permeable al paso de moléculas y otras células transeúntes. Por ello la adhesión del epitelio de unión al diente se puede interrumpir con relativa facilidad. Cuando ocurre, la cohesión entre las células epiteliales y las otras capas de tejido de la unidad dentogingival se debilita, y se propiciará un cambio inflamatorio, disponiendo el escenario para la destrucción periodontal. El epitelio de unión tiene su origen embriológico en el epitelio reducido del esmalte; en el momento en que se produce la erupción dentaria, se va sustituyendo progresivamente el epitelio reducido por el de unión, avanzando dicho cambio apicalmente hasta que el diente alcanza su posición definitiva en la arcada.
Según el concepto de la erupción ininterrumpida o continua (Gottlieb), la erupción no cesa cuando los dientes encuentran sus antagonistas funcionales sino que persiste toda la vida. Basándose en esto se habla de erupción activa y erupción pasiva:
- Erupción activa: es la que se produce como compensación a la atricción que tiene lugar a lo largo de la vida, lo cual evita idealmente la disminución de la dimensión vertical. Se acompaña de aposición de cemento a nivel de los ápices y las furcas.
- Erupción pasiva: consiste en la migración apical de la encía, con la consiguiente exposición dentaria. Esto hoy día se considera patológico.
Se establecen 4 fases en función de la localización de la encía:
- Fase 1: la distancia desde encía marginal hasta cresta ósea es de 3,23 mm (de los que 2,43 mm son de espacio biológico), estando la encía marginal y el epitelio de unión en la superficie del esmalte.
- Fase 2: la distancia es de 3,06 mm (2,45 mm de espacio biológico); la encía marginal está sobre el esmalte y el epitelio de unión está parcialmente sobre el esmalte y el cemento. La base del surco gingival aún permanece sobre el esmalte.
- Fase 3: la distancia es de 2,41mm (el espacio biológico es de 1,80 mm) y la encía marginal está en la unión amelocementaria; el epitelio de unión está totalmente sobre el cemento. La base del surco se localiza en la UAC.
- Fase 4: la distancia es de 2,53mm (1,77mm de espacio biológico); la encía marginal y el epitelio de unión están sobre el cemento (recesión). La base del surco se localiza sobre el cemento.
También se dan casos en los que el margen gingival se localiza coronalmente a la UAC, lo que se conoce con el nombre de erupción pasiva alterada. Esta situación se puede acompañar de una localización de la cresta ósea normal (1 ó 1,5 mm apical a la UAC) o coronal a su localización normal, situándose sobre la UAC.
En la literatura se encuentran presentes dos artículos destacables respecto al estudio de la unión dentogingival, que se basaron en el estudio y medición de múltiples muestras histológicas procedentes de necropsias:
- Gargiulo y cols. (1961): 325 superficies dentarias, de edades comprendidas entre los 19 y 50 años, libres de patología periodontal.
- Vacek y cols. (1994): 171 superficies dentarias, de edades comprendidas entre los 54 y 78 años.
Entre ambos estudios existen diferencias que se pueden deber a los distintos criterios de selección y análisis de las muestras: la edad de las muestras, la técnica del análisis histológico y la existencia o no de patología periodontal (en el estudio de Gargiulo se descartaron las muestras con patología periodontal). En el estudio de Vacek se registraron las medidas del surco gingival (SUL);el epitelio de unión (EU);el tejido conectivo insertado (TCI) y la pérdida de inserción (PI),que se corresponde con la distancia desde la UAC hasta la zona más coronal del tejido conectivo insertado. Los resultados que se obtuvieron fueron:
- No hubo diferencias significativas entre la medida de las distintas superficies dentarias dentro del mismo diente.
- El espacio biológico osciló entre 0,75 y 4,33 mm., por lo tanto no se puede hablar de dimensión ideal en términos generales, ya que la variación entre individuos y entre dientes es muy variable.
- El espacio biológico (la dimensión del TCI y del EU) de los dientes posteriores era significativamente mayor que la de los dientes anteriores. Comparando molares y premolares, sólo la dimensión del TCI fue significativamente mayor.
- Las superficies dentarias con restauraciones subgingivales tenían significativamente un mayor EU que los dientes no restaurados, pero no existieron diferencias significativas en el TCI, SUL o PI. Cuando se comparó la anchura biológica de los dientes restaurados con los no restaurados, se vio que era mayor en los primeros. No se vio que existieran diferencias en cuanto al tipo de restauración.
Relación entre la Longitud, el Grosor del TGS y el Biotipo Periodontal
Anatómicamente es tan importante valorar el periodonto en su dimensión longitudinal, como en su dimensión transversal, en términos de anchura. La importancia de la longitud radica en que representa unas dimensiones para los componentes conectivo, epitelial y surco gingival, que siendo inviolables, deben considerarse y respetarse al alargar el diente. La importancia de la anchura se debe a que está íntimamente relacionada con el parámetro longitud. Ignorar el patrón morfológico puede llevar al fracaso.
Longitud del Periodonto Más Coronal
- La adherencia epitelial:
- Es mayor en los individuos más jóvenes (1,35 mm hasta los 24 años) y disminuye con la edad (0,71 mm a los 39 años).
- También varía respecto al diente (mayor en molares): 1,03 mm en incisivos y 1,22 mm en molares.
- El surco gingival:
- Es menor en los más jóvenes: 0,8 mm frente a los 1,7mm de promedio en adultos.
- Varía de forma similar según el diente (mayor en molares): 1,19mm en incisivos y 1,54mm en molares.
- La inserción conectiva:
- Es la dimensión menos variable: 0,7 ± 0,29 mm según Vacek y cols.
Como se ve, en los más jóvenes el surco gingival es menos profundo, la adherencia epitelial es más larga y la cresta ósea está más coronal, siendo la distancia promedio desde la cresta a la UAC menor de 1 mm antes de los 20 años. En el adulto, el surco gingival es mayor, la adherencia es más corta y la cresta ósea está más alejada de la UAC, con valor promedio de 2,15 mm.
El hecho de que la cresta ósea esté más apical en los individuos de mayor edad, en condiciones de salud periodontal, se debe a la erupción activa. En este proceso la cresta sigue al diente hasta cierto límite. Las dimensiones de la unión dentogingival, con su variabilidad intra e interindividual, están biológicamente determinados; son inviolables.
Anchura del Tejido Gingival Supracrestal
Referido a espesor de encía. La importancia de esta dimensión es triple:
- Por la relación entre los parámetros anchura y longitud.
- Por la relación de la anchura y el biotipo periodontal.
- Porque la anchura es un condicionante clave del tipo de cicatrización tras la remodelación ósea: la encía fina tiende a la recesión de forma inmediata tras la cirugía, mientras que la ancha tiende a volver a su posición original previa a la cirugía.
Biotipo Periodontal
Existe un rango de biotipos periodontales que van desde el denominado biotipo fino hasta el ancho. Las características que les definen son:
- Biotipo fino: margen gingival fino y festoneado, con papilas altas.
- Biotipo ancho: margen gingival ancho y poco festoneado.
También parece existir relación estrecha entre el biotipo periodontal y la anatomía dentaria coronal y radicular:
- El periodonto fino se asociaría con coronas largas y cónicas, con puntos de contacto finos. A nivel radicular presentarían contornos convexos prominentes.
- El periodonto ancho lo haría con coronas cortas y cuadradas, con puntos de contacto anchos. La superficie radicular presenta contornos radiculares aplanados.
En resumen, el ligamento apical del diente es una estructura fundamental para la fijación y correcto funcionamiento de las piezas dentales. Su cuidado y mantenimiento son esenciales para una buena salud bucodental.