Es posible que alguna vez hayamos oído hablar sobre la "artritis dental". La "artritis dental" se trata de un problema bastante común del que vamos a conocer las causas que lo provocan.
El ligamento periodontal es la estructura de tejido conectivo que rodea la raíz del diente y lo une al hueso alveolar. Esta capa tiene un grosor de unos 0,25 mm, haciéndose más fina con el paso de la edad.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
Causas del Ligamento Periodontal Inflamado
Diversos factores pueden contribuir a la inflamación del ligamento periodontal:
- Inflamaciones: Las inflamaciones, normalmente motivadas por infecciones, pueden incidir en el ligamento, derivando en un movimiento de los dientes. La acumulación de bacterias bajo la encía produce la formación de bolsas periodontales. Es importante detectar a tiempo este problema para evitar su evolución.
- Contusiones: Las contusiones por caídas o golpes recibidos pueden causar una lesión en el ligamento periodontal. Tras el impacto, el diente no puede gestionar la fuerza recibida, provocando que esa fuerza se conduzca al ligamento.
- Edad: Según nos vamos haciendo mayores, el grosor de ligamento periodontal va disminuyendo.
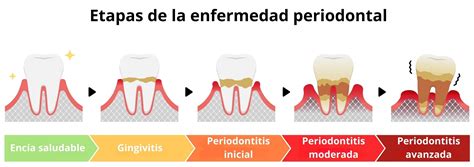
Enfermedad Periodontal: Una Causa Común
La enfermedad periodontal, también conocida como piorrea, es una enfermedad inflamatoria crónica de origen bacteriano, provocada por la placa bacteriana y técnicas inadecuadas de higiene dental, junto con una predisposición genética.
Puede agravarla aún más, una mala alineación dental, mala posición y oclusión de los dientes, deformidades de la estructura ósea, sobre todo del paladar, agrandamientos gingivales hipertróficos, etc. El tabaco por supuesto predispone aún más. La encía del fumador no es igual a la de un no fumador.
La enfermedad podría evolucionar a peor y más rápido, cuando la mordida es mala, si te faltan muchas piezas y si a demás eres bruxómano. Se trata del factor fuerzas y palancas. Todo suma y complica las cosas.
La enfermedad afecta a los tejidos blandos (encías) y tejidos duros (hueso y cemento radicular), y con ellos, al ligamento periodontal que en conjunto sostienen las piezas dentales. Provoca enrojecimiento, abultamiento, supuración y sangrado de la encía, ésto último al cepillarse, o a veces por ejemplo, al morder una manzana.
La encía sana, es firme, dura, color rosa coral pálido, con puntillado de aspecto de cáscara de naranja. Las papilas triangulares terminan entre los dientes en punta de flecha y no sangra ni duele al cepillar ni al pasar una cinta dental. Su aspecto no brilla y tiene un festoneado marcado que rodea los cuellos dentales.
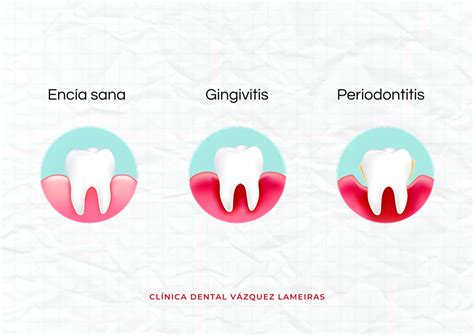
Encías sanas vs. encías con periodontitis
El sangrado al cepillarse es un signo de alarma muy importante a tener en cuenta. Pero muchas veces el paciente no tiene sangrado y otras lo tiene -y en abundancia- pero lo considera normal.
El sangrado suele ser menos abundante en el fumador, por disminución del riego sanguíneo local.
Se puede tener Periodontitis, y grave, y la encía tener un aspecto aceptable y no sangrarte al cepillado.
Síntomas de Alarma
Aunque la Periodontitis no suele causar dolor, hay veces que sí molesta o incordia. Algunos signos y síntomas a tener en cuenta son:
- Sangrado de la encía al cepillarse o al pasar la cinta dental o cepillos interproximales.
- Enrojecimiento de la encía, encías abultadas, blandas, hinchadas, delicadas y sensibles.
- Sarro, mal sabor de boca, aliento desagradable (halitosis).
- Encías retraídas pero también sangrantes (los dientes parecen cada vez más largos).
- Movilidad de algunas piezas al presionarlas con los dedos.
- Dientes desplazados, separados, abiertos, que antes estaban en su sitio.
- Sensación de presión después de comer. Disminuye poco a poco.
- Sabor desagradable en ciertas zonas de la boca.
- Sensación «roedora» o de picazón en la encía.
- Necesidad de meter un escarbadientes en la encía con sensación de alivio tras el sangrado que le sigue.
- Queja de que los alimentos se empaquetan y acuñan entre las muelas y hacen doler.
- Dolor en los dientes sin caries.
- Salida de pus al apretar la encía con el dedo.
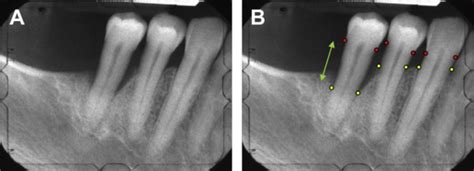
Radiografía mostrando pérdida ósea por periodontitis
Esta enfermedad no suele doler, aunque la situación sea muy grave o esté muy avanzada.
Tratamiento
El tratamiento del ligamento periodontal inflamado puede basarse en fármacos antiinflamatorios o antibióticos tópicos u orales. En tu clínica dental en Albacete te ayudarán a cuidar la salud de tus encías y frenar la enfermedad periodontal.
El tratamiento va dirigido a frenar la evolución y conseguir la detención del avance de la enfermedad, pero no es posible retroceder y conseguir la restitución de los tejidos perdidos. Salvo algunos tipos de injertos óseos e injertos de encías, que «restituyen» pequeños defectos óseos o algunas retracciones gingivales.
El diagnóstico se hace con una sonda milimetrada: sondaje. En éste caso, la encía tiene un aspecto normal. Sin embargo estamos ante una Periodontitis entre moderada a grave. La sonda penetra en la encía unos 7 mm. eso indica pérdida ósea. En un caso de salud, la sonda marca desde cero mm a 1.5 mm
Es muy importante que lo leas. Las encías sanas, no sangran al cepillar ni al pasar una cinta dental.
La encía sana es de color rosa coral pálido, y termina en punta de flecha entre los dientes.
Estadios de la Periodontitis
El diagnóstico se hace con una sonda milimetrada: sondaje.
- En la Periodontitis leve, la sonda penetra en el surco gingival de 3 a 4 mm. aproximadamente.
- En la Periodontitis moderada la sonda penetra de 5 a 6 mm.aproximadamente.
- En la Periodontitis grave, la sonda penetra más 7 mm. Si las raíces son cortas, sondajes menores ya son graves. En el caso del molar con dos raíces, la enfermedad invadió la bifurcación.
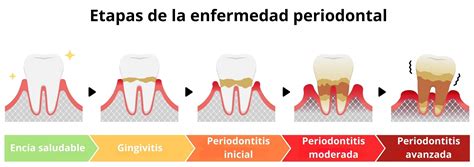
Estadios de la periodontitis
Factores Clave en la Periodontitis
Las piezas dentales se enferman, se estropean, se destruyen o se pierden, por tres factores fundamentales y omnipresentes:
- BACTERIAS
- FUERZAS
- PREDISPOSICIÓN GENÉTICA
Lo demás son factores predisponentes o factores favorecedores para que se instale la enfermedad.
La genética, no podemos modificarla, por eso no se enferma el que quiere, sino el que puede.
Las fuerzas, podemos «aliviarlas», dirigirlas o controlarlas relativamente. Estamos hablando sobre todo de hábitos, maloclusiones y bruxismo ; no de comer cosas duras solamente. Debes preguntar a tu Dentista.
Tener una boca alineada y sin ausencia de piezas, es muy positivo para evitar palancas y sobreesfuerzos a las piezas que te quedan. Ademas facilita la higiene.
Las bacterias y sus subproductos tóxicos e irritantes junto con el ambiente ácido del surco gingival y el sarro (cálculo) que irrita y retiene más bacterias, son la causa conocida más relevante, destacada, demostrable, visible y evidente que está siempre asocida a la Enfermedad Periodontal.
Eliminando las bacterias cada día, no se presenta la Periodontitis.
Prevención
La mayoría de las infecciones odontogénicas pueden prevenirse en gran medida con una buena higiene oral y teniendo en cuenta otros factores:
- Higiene dental: El cepillado diario y el uso de hilo dental eliminan la placa bacteriana.
- Tabaco: Fumar favorece la formación del biofilm y el desarrollo de enfermedad periodontal.
- Dieta: Evitar sustancias cariogénicas (azúcares) y los depósitos interdentales favorecidos con las dietas blandas.
- Fármacos: Algunos medicamentos disminuyen la cantidad y calidad de la saliva, facilitando la enfermedad periodontal.
- Malposiciones dentales y bruxismo: Dificultan la higiene y provocan desgaste del esmalte.
- Embarazo: Los cambios hormonales contribuyen a padecer gingivitis y periodontitis.
- Enfermedades sistémicas: Existe relación entre algunas enfermedades sistémicas y la periodontitis.
Visita al dentista una vez al año, aunque no sientas molestias. Pero uno que mire y trate las encías.
tags: #ligamento #periodontal #inflamado #rx