La mucositis periimplantaria es una inflamación reversible de los tejidos blandos que rodean un implante dental osteointegrado sin pérdida ósea. Es decir, afecta únicamente a la encía, por lo que el hueso que está alrededor del implante permanece intacto.
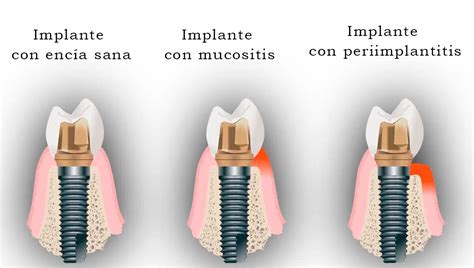
Esta condición se caracteriza principalmente por el sangrado al sondaje (SS), aunque también puede cursar con eritema, hinchazón, supuración o aumento de la profundidad al sondaje (PS).
Etiología y Progresión
La placa bacteriana ha sido identificada como el principal factor etiológico de las enfermedades periimplantarias. Se ha observado que, en ausencia de medidas de higiene oral, se favorece el acúmulo de placa bacteriana produciendo, de un modo similar al observado en dientes, inflamación y cambios en la profundidad de sondaje de la mucosa periimplantaria. Si no es tratada correctamente, la mucositis periimplantaria pierde su carácter reversible y puede progresar a la periimplantitis, un proceso inflamatorio irreversible que, aparte de afectar los tejidos blandos, causa una pérdida progresiva del hueso de soporte alrededor del implante, especialmente en ausencia de un mantenimiento regular de los implantes.
En ausencia de tratamiento, la mucositis periimplantaria puede progresar a periimplantitis, siendo por lo tanto la mucositis periimplantaria precursora de la periimplantitis. Sin embargo, se desconocen las condiciones clínicas e histopatológicas que conducen a la transición de mucositis periimplantaria a periimplantitis.
Factores de Riesgo
Existen varios factores de riesgo asociados a las enfermedades periimplantarias, siendo la mayoría de etiología infecciosa. Sin embargo, también se han relacionado factores no infecciosos, como la sobrecarga oclusal.
1. Pobre Higiene y Flora Bacteriana Oral
La acumulación de placa es un factor causante de mucositis y periimplantitis. Cambios en la composición de esta flora, como el incremento de bacterias gram negativas anaerobias (Prevotella Intermedia, Porphyromonas Gingivalis, Fusobacterium, Capnocytophaga, Aggregibacter Actinomycetemcomitans, entre otras), más dañinas y localizadas en surcos y bolsas profundas, pueden provocar un avance rápido de la enfermedad periimplantaria. Una técnica incorrecta y poco frecuente de cepillado dental o una prótesis con un diseño inadecuado que dificulten la higiene oral provocan acumulación de depósitos de placa alrededor de los implantes, pudiendo inducir mucositis periimplantaria.
2. Tabaquismo y Alcoholismo
El tabaquismo es un factor ligado a los efectos perjudiciales sobre el periodonto y los tejidos periimplantarios, pudiendo ocasionar la pérdida de los implantes. Los efectos perjudiciales del tabaco están íntimamente relacionados a su componente principal, la nicotina, la cual es capaz de producir una vasoconstricción de la microcirculación sanguínea, una alteración de la función de las células del sistema inmune (PMN) y una mayor agregación plaquetaria. Además, tiene un efecto citotóxico sobre los fibroblastos gingivales, inhibiendo su capacidad de adhesión, lo que interfiere en la cicatrización de las heridas y la exacerbación de la enfermedad periodontal.
Por otra parte, los pacientes que dejan de fumar tienden a tener una reducción de los efectos adversos del tabaquismo sobre la supervivencia de los implantes, pero el tiempo necesario después de la suspensión del hábito para obtener una mejora significativa no ha sido suficientemente investigado. Como conclusión, señalar que el fracaso de los implantes dentales es más del doble entre los pacientes fumadores (11,28%) que entre los no fumadores (4,76%), así, como también, es más prevalente la periimplantitis entre los fumadores.
Pese a que varios estudios afirman que consumidores habituales de bebidas alcohólicas tienden a sufrir una mayor pérdida ósea marginal alrededor de los implantes, en el Consensus de 2008, citado anteriormente, se concluyó que había limitada evidencia en relación a la aparición de enfermedad periimplantaria y el consumo de alcohol.
3. Historia Previa de Periodontitis
Hay una incidencia significativamente mayor de periimplantitis en los individuos con pérdida de dientes asociada a la periodontitis que en pacientes sin historia previa de periodontitis. Un paciente con historia de afectación periodontal, presenta unas características de susceptibilidad genéticas, inmunológicas y microbiológicas que pueden predisponer a que padezca también periimplantitis.
Diagnóstico
La detección temprana es fundamental para tratar de manera eficaz la mucositis periimplantaria y prevenir sus daños más graves. Los signos y síntomas incluyen:
- Sangrado en las encías.
- Mal aliento o sabor extraño en la boca.
- Enrojecimiento e inflamación: Fíjate en los tejidos alrededor de tu implante.
Tratamiento de la Mucositis Periimplantaria
El tratamiento de la mucositis periimplantaria se centra en eliminar la placa bacteriana y reducir la inflamación de los tejidos blandos que rodean el implante. Lo primero que hará tu dentista es evaluar el cómo de grave es la situación. Es decir, si tu inflamación tras ponerte un implante dental se queda en la encía o si ha llegado al hueso (periimplantitis).
Por lo general el tratamiento de la mucositis periimplantaria no va más allá de la eliminación de la placa acumulado en torno al implante. Se realizará un raspado de la zona y se tratará durante unos días con pastas, sprays y/o colutorios con clorhexidina para evitar una infección mayor.
Después de limpiar el sarro, tu dentista debe vigilar periódicamente la zona para comprobar que la inflamación desaparece. Es importante analizar que no aparezca placa en el implante y que no se empiece a producir recesión gingival. Esto último puedes observarlo tú si ves que tu encía está más baja de lo normal.
La Guía de prevención y tratamiento de las enfermedades periimplantarias recomienda comenzar el tratamiento de la periimplantitis con un paso no quirúrgico para controlar el biofilm, la inflamación y los factores de riesgo, así como mejorar el control de placa por parte del paciente. Los antimicrobianos locales (clorhexidina o antibióticos locales) y sistémicos (metronidazol) proporcionan mejoras clínicas cuando se emplean como coadyuvantes a la instrumentación submarginal. Debido a las características de las lesiones periimplantarias ya descritas, el empleo de antibiótico estará más enfocado hacia la desinfección de los tejidos periimplantarios que hacia la descontaminación de la superficie del implante.
Para que el tratamiento resulte eficaz es fundamental actuar de manera temprana. Las principales acciones incluyen:
- Higiene y cuidados en casa: la mucositis periimplantaria requiere mejorar las técnicas de higiene bucodental en casa.
- Seguimiento constante: la mucositis periimplantaria puede derivar, con relativa facilidad, en una periimplantitis.
Eficacia de las Medidas Coadyuvantes
La mucositis periimplantaria se puede revertir mediante el control del biofilm que rodea el implante afectado. Para ello, se utilizan diferentes métodos, que no solo incluyen la eliminación mecánica del biofilm, sino también con un buen mantenimiento de higiene por parte del paciente y el uso de coadyuvantes específicos.
Gennai et al. realizaron una revisión sistemática con metaanálisis para conocer la eficacia de las medidas coadyuvantes en pacientes con mucositis periimplantaria, ya fueran llevadas a cabo por los profesionales o por los propios pacientes. Tras realizar la búsqueda bibliográfica y excluir los estudios duplicados y no pertinentes, se incluyeron 16 manuscritos en la revisión, que correspondían a 14 ensayos clínicos aleatorizados y a un total de 710 participantes (403 que habían recibido/aplicado medidas coadyuvantes y 307 controles), con edades comprendidas entre los 24 y los 89 años y seguimientos de 3, 6 o 12 meses.
Todos los estudios describían el SS, el IP y la PS, y las medidas coadyuvantes más habituales fueron los probióticos (Lactobacillus reuterii en comprimidos), los antisépticos (principalmente formulados con clorhexidina, clorhexidina y cloruro de cetilpiridinio, delmopinol o hierbas) y los antibióticos sistémicos (azitromicina o amoxicilina).
En los estudios con un seguimiento de 3 y 6 meses, las medidas coadyuvantes, en global, mostraron diferencias estadísticamente significativas en el SS, el IP y la PS respecto a los controles. Al analizar la eficacia de estas medidas por separado, se observó que, tras 3 meses de seguimiento, la mayor reducción en el SS se obtuvo con los antisépticos, seguida de los probióticos y los antibióticos sistémicos y la mayor reducción en el IP tuvo lugar con los antisépticos, seguida de los antibióticos y los probióticos.
La siguiente tabla resume la eficacia de las medidas coadyuvantes:
| Medida Coadyuvante | Reducción en SS (3 meses) | Reducción en IP (3 meses) |
|---|---|---|
| Antisépticos | Mayor | Mayor |
| Probióticos | Intermedia | Intermedia |
| Antibióticos Sistémicos | Menor | Menor |
Higiene oral para el cuidado de los implantes dentales - Dra. Tatiana Agudelo
Prevención
La prevención de la mucositis periimplantaria es esencial para favorecer la estabilidad de los implantes dentales y evitar su pérdida. Las principales medidas preventivas incluyen:
- Revisiones regulares: las visitas al dentista permiten planificar la periodicidad con la que realizar limpiezas bucodentales profesionales, lo que ayuda a prevenir la mucositis periimplantaria. Además, las revisiones con el odontólogo contribuyen a detectar cualquier signo temprano de mucositis periimplantaria.
- Alimentación: el consumo frecuente de agua y una dieta rica en nutrientes esenciales (vitaminas, minerales…) ayuda a mantener una buena salud bucal.
- Higiene impecable: La higiene oral meticulosa es vital. Lo ideal es lavarse los dientes 3 veces al día, así como complementar el lavado con seda dental y el cepillo interproximal.
- Tabaquismo: el abandono del tabaco puede reducir significativamente el riesgo de mucositis periimplantaria.
Diferencias entre Mucositis Periimplantaria y Periimplantitis
La mucositis periimplantaria y la periimplantitis son dos enfermedades causadas por bacterias que afectan a los tejidos que rodean a los implantes dentales. Sin embargo, tienen diferencias clave en cuanto a su severidad y la extensión de los daños:
- Inflamación: en el caso de la mucositis periimplantaria, la inflamación afecta a los tejidos blandos (encías). En cambio, la periimplantitis afecta a los tejidos blandos y duros (hueso).
- Reversibilidad: la mucositis periimplantaria es una enfermedad reversible, mientras que la periimplantitis no lo es.
- Tratamiento: el tratamiento de la mucositis periimplantaria es relativamente sencillo, mientras que el de la periimplantitis es más complejo.
- Pronóstico: con un tratamiento adecuado, el pronóstico de la mucositis periimplantaria es bueno, mientras que el de la periimplantitis es más reservado.