Las enfermedades periodontales, como la gingivitis y la periodontitis, representan un problema de salud pública a nivel global debido a su alta prevalencia, impacto en la calidad de vida de las personas y los altos costos de tratamiento.
La salud periodontal se define como la ausencia de inflamación clínicamente detectable. Desafortunadamente, muchos españoles no cuentan con ella.
¿Cómo prevenir la PERIODONTITIS o enfermedad de las encías?
En España, 1 de cada 3 adultos presenta enfermedad periodontal. Se trata de un número muy elevado de personas, pero debemos tener presente que unos sencillos hábitos diarios de cepillado e higiene interdental son muy eficaces, junto a las revisiones periódicas, para prevenir su aparición o, por lo menos, para frenar su evolución y reducir el impacto que conlleva en nuestra salud.
Además es importante saber que la enfermedad periodontal está relacionada con otras patologías sistémicas, como las enfermedades cardiovasculares, la diabetes o el alzheimer. Esto significa que la salud de nuestras encías excede lo meramente local y tiene repercusiones en nuestra salud general.
A pesar de los esfuerzos en el abordaje individual, aún existe una alta prevalencia de estas enfermedades, sugiriendo que el enfoque debería estar más dirigido hacia el fortalecimiento de la atención primaria de salud.
¿Qué son las Enfermedades Periodontales?
Las enfermedades periodontales son condiciones inflamatorias crónicas que afectan a los tejidos de soporte y protección del diente. Estas incluyen la gingivitis inducida por placa bacteriana y la periodontitis crónica.
Las enfermedades periodontales se producen por la acción de las bacterias, agrupadas en una fina y nociva capa o película conocida como placa o biofilm dental. En el caso de la gingivitis, desencadena una inflamación superficial y reversible de la encía, siendo el sangrado su principal señal de alerta.
La periodontitis es una enfermedad infecciosa e inflamatoria asociada a las encías que afecta a los tejidos blandos, ligamentos y huesos que sostienen los dientes. En ocasiones es tan agresiva que puede provocar la pérdida de piezas dentales. Existe un estado previo a la Periodontitis, en el que el tejido óseo que rodea a las piezas dentales no está aun afectado, limitándose a una inflamación superficial de las encías: es la Gingivitis, donde se aprecia el enrojecimiento y el sangrado de las mismas, ya sea con el cepillado o también espontáneamente.
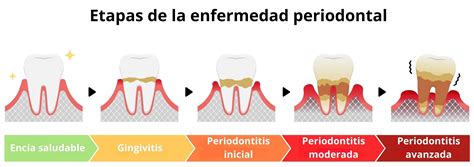
Fases de la Enfermedad Periodontal
La enfermedad periodontal se clasifica desde el punto de vista científico-académico en un complejo sistema de diversos estadios y etapas atendiendo a factores diagnósticos, factores locales, evolutivos, piezas afectadas, etc. Sin embargo, desde una perspectiva más sencilla, podemos dividir las fases de la periodontitis en:
- Gingivitis: El desarrollo de la enfermedad periodontal siempre va precedido de una fase de inflamación del tejido blando (gingiva), causado por la presencia de placa bacteriana. Si se prolonga en el tiempo, evoluciona hacia la destrucción del tejido duro (el hueso alveolar), especialmente en las personas que tienen algún tipo de susceptibilidad o predisposición genética. La gingivitis, con un tratamiento adecuado, es totalmente reversible.
- Periodontitis inicial: Si, como hemos apuntado en el apartado anterior, el acumulo de placa y el ataque de las bacterias persiste, la irritación e inflamación crónica producirá la destrucción, generalmente irreversible, del hueso que soporta el diente. En esta etapa, aparecen las bolsas periodontales y aumenta el surco de la encía. Llegados a este punto, se hace necesario seguir un tratamiento profesional. Tener unos buenos hábitos de higiene domésticos es fundamental, pero no suficiente, para evitar la progresión de la enfermedad.
- Periodontitis moderada: Cuando no se consigue frenar la enfermedad periodontal inicial, esta seguirá su curso. La encía se va retrayendo y las bacterias llegan a destruir un tercio del hueso que soporta el diente. El tratamiento se hace cada vez más complicado, pudiendo precisar medidas quirúrgicas que aseguren la eliminación de las bacterias y factores locales implicados.
- Periodontitis avanzada: En esta fase de la enfermedad periodontal se ha producido una pérdida del nivel de inserción de más de la mitad de la superficie radicular. El diente puede adquirir movilidad e inestabilidad e, incluso, se puede producir la caída espontánea del mismo.
Síntomas de la Enfermedad Periodontal
- Fase inicial: En los momentos iniciales de la enfermedad periodontal, los síntomas pueden ser muy sutiles. Suelen ser silentes, especialmente en los pacientes fumadores, en los que los efectos sobre la vascularización local del tabaco hacen que se inicie la enfermedad de forma inadvertida.En la fase inicial, los síntomas de la periodontitis normalmente son pocos y se pueden revertir si se diagnostican y se tratan de manera temprana, de aquí la importancia de acudir al dentista con regularidad. Inflamación y cambio de color en las encías. Ocasionalmente puede aparecer sensibilidad dentinaria (molestias al tomar cosas frías, calientes, dulces o ácidas).
- Fase moderada y avanzada: Una vez que ya se ha iniciado la periodontitis, el signo más importante es objetivado por el odontólogo al explorar la encía del paciente con un instrumento calibrado en milímetros que mide la profundidad del surco de la encía sobre el diente. Esto se conoce como sondaje periodontal o medición de la profundidad de sondaje. Una encía sana mide habitualmente no más de 3 milímetros. Si el sondaje nos da una medida superior, quiere decir que la encía está inflamada o bien que la inserción de la encía se ha desplazado verticalmente como consecuencia de una pérdida de tejido óseo. Esta situación, que caracteriza el paso de una gingivitis a una periodontitis, se confirma con radiografías, que nos corroboran si ha habido o no destrucción del hueso. Raíz del diente descubierta. En la fases moderadas y avanzadas suelen verse dientes con mayor exposición de la corona clínica, provocada por la pérdida periférica del tejido.
Factores de Riesgo
La evidencia actual respalda la existencia de elementos multifactoriales que actúan sobre múltiples respuestas inmunoinflamatorias. Esto hace que los cambios disbióticos en el microbioma sean más probables en algunos pacientes que en otros, y es posible que puedan influir en la gravedad de la enfermedad en estas personas.
- Factores de riesgo locales: Sequedad bucal causada por el síndrome de Sjögren, fármacos, o respiración bucal, entre otros.
- Factores de riesgo sistémicos: Las personas que fuman tienen hasta tres veces más riesgo de padecer enfermedad periodontal.
Uno de los más importantes es el tabaquismo, que se asocia a un riesgo de 2 a 7 veces mayor, y además oculta los síntomas en la fase inicial.
La predisposición genética y procesos sistémicos como la diabetes, la obesidad y el estrés están también relacionados con la enfermedad periodontal. De hecho, pueden agravar su evolución, además de producir una pobre respuesta del tratamiento en muchos casos.
Sus principales indicadores de riesgo son la edad, el género, el nivel de escolaridad, el nivel socioeconómico, el acceso a la salud, y el tabaquismo.

Niveles de Prevención
La prevención es el mejor tratamiento para cualquier paciente controlado de periodontitis y para cualquier persona que pretenda mantener sus encías sanas. La principal herramienta preventiva con la que cuentan es una adecuada higiene bucodental, así como un control profesional del biofilm. De esta forma podrán tratar la fase inicial de la gingivitis y evitar que ésta progrese en periodontitis.
La prevención de las enfermedades periodontales se basa en el conocimiento de los factores causales. Está absolutamente demostrado que, aunque las bacterias por sí solas no son suficientes para producir la enfermedad periodontal destructiva, son esenciales para que se produzca la enfermedad periodontal de cualquier tipo, y por tanto es evidente que sin bacterias las enfermedades periodontales no existen, por lo que el control de las bacterias supone el control de la enfermedad.
Puesto que lo que pretendemos es mejorar los niveles de higiene de los pacientes de forma mantenida, así como conseguir cambios de comportamiento, es fundamental diferenciar el concepto información sanitaria de educación sanitaria. Saber no lleva a hacer.
Al admitirse que la enfermedad periodontal no tiene una única causa sino que es multifactorial y que las múltiples variables pueden interaccionar entre sí, hace que se desarrollen modelos de riesgo y modelos predictivos.
Por tanto el objetivo será establecer un perfil de riesgo y su utilidad se resume en los siguientes puntos (3):
- Reducir o eliminar los factores de riesgo modificables, por ejemplo el tabaco.
- Establecer las necesidades preventivas tanto de autocuidado como de aplicación profesional y la frecuencia de revisiones.
- Establecer el plan de tratamiento y el mantenimiento en pacientes periodontales.
- Evaluar el tratamiento.
- Poderse comunicar entre profesionales y con el paciente favoreciendo su implicación y motivación.
Medidas Preventivas para el Control de las Enfermedades Periodontales
- Control mecánico de la placa bacteriana periodontopática: Los métodos preventivos más ampliamente aceptados son los que combinan medidas de higiene oral personal y profesional, entendiendo que el control de placa supragingival pertenece al individuo y la eliminación de la placa subgingival y el cálculo se consigue a través de las profilaxis profesionales periódicas.
- Control químico de la placa bacteriana: Puesto que las enfermedades periodontales están producidas por bacterias, es adecuado sugerir la utilización de quimioterápicos, con el fin de eliminar la microbiota oral, inhibir la colonización bacteriana en la superficie de los dientes, eliminar la placa establecida e impedir la mineralización de la placa. En relación a las enfermedades periodonales estos antimicrobianos los dividimos en agentes frente a la placa supragingival, que previenen la formación de placa y se utilizan para prevenir y tratar la gingivitis crónica (prevención de la enfermedad); mientras que los agentes contra la placa subgingival, utilizados en el tratamiento de las periodontitis, como los antibióticos, estarían fuera de la prevención y sí dentro del tratamiento.
- Eliminación de factores que retienen la placa bacteriana: Igualmente de importante en la prevención de las enfermedades periodontales está el controlar aquellas situaciones que van a dar lugar a retención de placa y que si no se remedian antes del tratamiento periodontal serán un factor recurrente. Destacamos los dientes en mala posición, como en el caso de los apiñamientos dentarios. La forma de contacto de los dientes, fundamentalmente cuando se realiza una odontología restauradora y protésica deficiente, en la que se favorece la impactación alimentaria. Igualmente la aparatología de ortodoncia favorece el acúmulo de placa y dificulta un adecuado control de esta.
Consejos de Higiene Bucodental
- Técnica de cepillado correcta: Debe realizarse el cepillado y limpieza del surco gingival con técnicas específicas. La técnica de BASS, que introduce las cerdas del cepillo en la encía, inclinando a 45 grados el cabezal, es especialmente útil.
- Tres veces al día: Es recomendable cepillarse los dientes tres veces diarias después de las comidas principales. Son imprescindibles la matutina, tras el desayuno, y la nocturna, antes de irse a dormir.
- Pastas de dientes específicas: Son coadyuvantes para mantener la salud periodontal.
- Cepillo eléctrico: Puede ayudar a los pacientes periodontales más perezosos, o con dificultades específicas de higiene (problemas motores, pacientes especiales, etc.), aunque no es lo fundamental.
- Higiene interdental: El cepillado estándar no es suficiente para el control de la placa dental que se acumula entre los dientes. Para complementarlo tenemos herramientas como el hilo dental, los cepillos interdentales y los irrigadores dentales, especialmente útiles para las personas que llevan implantes dentales.
- Vida sana: Es importante para el cuidado de las encías llevar una vida sana, con una alimentación equilibrada, evitar el estrés en lo posible, no fumar e instaurar hábitos como el deporte.
En la fase de gingivitis, se pueden utilizar colutorios y geles específicos. La higiene profesional que elimine toda la placa y sarro presente puede ayudar a la resolución de los casos más rebeldes.
Cuando tenemos ya una periodontitis inicial, o nos encontramos en la fase de mantenimiento, disponemos del tratamiento de raspado y alisado radicular, que consiste en la eliminación de todas las bacterias de la superficie radicular con anestesia local (especialmente a nivel subgingival). Esto puede completarse con medidas antimicrobianas (antibióticos) específicas.
Si en la evolución de la enfermedad aparecen brotes y mayores pérdidas de inserción, o es una enfermedad periodontal moderada-avanzada, el tratamiento con raspado y alisado pude ser insuficiente y debe complementarse con técnicas quirúrgicas que, en ocasiones, pueden incluso proporcionar regeneración de algunos de los tejidos perdidos.
Es fundamental concienciarse de la necesidad de realizar revisiones frecuentes y visitas de mantenimiento de por vida para evitar la recidiva de la enfermedad y asegurar su inactividad.
Tratamiento de la Enfermedad Periodontal
El abordaje terapéutico de la periodontitis se lleva a cabo en distintas fases, dependiendo de la gravedad de la enfermedad y del número de dientes presentes en boca. Para ello, antes de comenzar el tratamiento debe realizarse un estudio detallado en el que se evalúa el grado de afectación (pérdida ósea, pérdida de encía, movilidad dentaria…) que presenta cada diente y que ayudará a establecer un correcto diagnóstico, el plan de tratamiento a seguir y para poder realizar la posterior monitorización del paciente.
Actualmente, la Sociedad Española de Periodoncia (SEPA) recomienda cuatro pasos secuenciales para el tratamiento de la periodontitis:
- Higiene oral y un estilo de vida saludable para reducir la inflamación y así obtener una respuesta óptima al tratamiento y el control a largo plazo de la enfermedad. En este paso también se incluye la eliminación profesional de placa y sarro de las partes de los dientes visibles por encima de la encía
- Limpieza profesional exhaustiva de las superficies radiculares debajo de las encías, junto con terapias adicionales si es necesario
- En algunos casos (no en todos o no en toda la boca) pueden ser necesarios tratamientos más complejos, como la cirugía periodontal
- Se debe prestar especial atención a la terapia de mantenimiento periodontal a largo plazo para prevenir recaídas, con estilos de vida saludables, buena higiene bucal y controles con limpieza.
Estos pasos se superponen, siendo esencial una buena higiene bucal en todo momento. La limpieza profesional solo es efectiva si los pacientes limpian sus dientes a fondo, y no se recomienda la cirugía en aquellos con mala higiene bucal. Además, recordar que una buena nutrición y una adecuada actividad física pueden ayudar a combatir la inflamación.
La Enfermedad Periodontal como Factor de Riesgo de Otras Enfermedades Sistémicas
Estudios detallados y contrastados han puesto de manifiesto que las enfermedades periodontales, como infecciones crónicas, pueden desempeñar un papel coadyuvante en diversas enfermedades sistémicas importantes, entre las que se han incluído la enfermedad cardiovascular y la arteriosclerosis.
La explicación sería que la exposición crónica a las bacterias periodontales y las endotoxinas y citoquinas de origen periodontal favorecería la formación de ateromas, considerándose que podrían tener la misma magnitud que factores de riesgo clásicos como el colesterol.
También se ha observado que determinados patógenos periodontales como A. Actinomycetemcomitans se han visto implicados en procesos de endocarditis infecciosa, por su especial capacidad para adherirse a las válvulas cardiacas o a las paredes del endocardio (11).
Existe una clara evidencia que la enfermedad periodontal no controlada aumenta el riesgo de tener un recién nacido prematuro de bajo peso. La explicación sería que determinados productos asociados a la destrucción periodontal, tendrían un comportamiento similar con sustancias que desencadenan el parto como las prostaglandinas (11).
Por todo lo anteriormente expuesto, el control de las enfermedades periodontales puede tener una gran importancia en salud pública.
Prevalencia de Enfermedades Periodontales en Chile
En Chile, los estudios del Ministerio de Salud (MINSAL) entre 2007 y 2009 reportan una prevalencia de gingivitis del 32,6% al 45% en niños de 2 a 4 años, aumentando al 55,1% y 66,9% a los 6 y 12 años, respectivamente.
En adolescentes, estudios revelan signos de destrucción periodontal, con un 69,2% presentando daño incipiente en al menos un diente (NIC≥1mm) y un 4,5% con daño marcado (NIC≥3mm).
Un estudio reciente en Santiago muestra que el 99,1% de los adultos tienen un promedio de IG≥0,5 y el 80,2% presentan ≥50% de sus sitios periodontales con sangrado a la exploración.
El primer estudio nacional de salud bucal en 2007 reveló que el 93,4% de los adultos y el 97,5% de los adultos mayores presentan NIC ≥4mm en al menos un diente.
Estos datos demuestran una condición periodontal desfavorable en la población chilena, con un alto componente inflamatorio y daño en las estructuras de soporte del diente.
| Grupo de Edad | Prevalencia de Gingivitis | Prevalencia de NIC ≥4mm | Prevalencia de NIC ≥6mm |
|---|---|---|---|
| Niños (2-4 años) | 32,6% - 45% | N/A | N/A |
| Niños (6 años) | 55,1% | N/A | N/A |
| Niños (12 años) | 66,9% | N/A | N/A |
| Adolescentes (12-21 años) | N/A | 69,2% (NIC≥1mm) | 4,5% (NIC≥3mm) |
| Adultos (35-44 años) | N/A | 93,4% | 58,3% |
| Adultos Mayores (65-74 años) | N/A | 97,5% | 81,4% |
tags: #niveles #de #prevencion #de #la #enfermedad