La pérdida de inserción es un problema común en odontología que puede tener diversas causas y consecuencias. Para entender mejor esta condición, es crucial conocer sus orígenes, síntomas y los tratamientos disponibles. Este artículo proporciona una visión detallada de la pérdida de inserción, desde las causas de la periodontitis hasta las opciones de tratamiento y prevención.
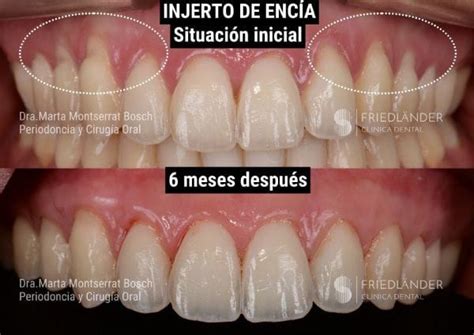
¿Qué es la Periodontitis?
La periodontitis, también conocida coloquialmente como “piorrea”, es una enfermedad de las encías que afecta al ligamento periodontal y al hueso, produciendo una pérdida de inserción. Un paciente con periodontitis puede detener esta complicación mediante tratamiento pero, al contrario que la gingivitis, no es reversible, puesto que el nivel de inserción del hueso no se recupera. Es por esto que la enfermedad periodontal debe tratarse lo antes posible ya que, si no, podemos llegar a perder las piezas dentales cuando la enfermedad se encuentra en sus estadios más avanzados.
Provenza Clínica Dental - Periodontitis: Síntomas, Causas y Tratamiento
Tipos de Periodontitis
Existen diferentes tipos de periodontitis en función de su agresividad. El diagnóstico de la gravedad la determinará tu periodoncista en función de la pérdida de inserción periodontal (separación de la encía del diente) que se haya producido. Además, hay que recordar que la periodontitis es una enfermedad con alta recidiva, por lo que hemos de realizar un seguimiento posterior a su tratamiento.
- Periodontitis leve: Se manifiesta por una pérdida de inserción de entre 1-2 mm. Es el primer estadio de la piorrea y, por lo tanto, es la etapa menos agresiva.
- Periodontitis moderada: Cursa con una pérdida de nivel óseo de entre 3 y 4 mm. Es el estadio intermedio en el que ya puede haber cierta movilidad dentaria.
- Periodontitis severa o avanzada: En este caso, tu periodoncista detectará con la sonda periodontal una pérdida de más de 5 mm de inserción. Si la periodontitis está muy avanzada, el paciente tiene una gran movilidad dental y puede llegar a perder los dientes.
- Periodontitis inicial: Es la fase posterior a la gingivitis (la cual, es reversible con tratamiento). Se evoluciona a esta etapa si las bacterias persisten por la acumulación de placa y la irritación e inflamación de las encías destruyen hueso. En este momento ya aparecen bolsas periodontales y aumenta el surco de la encía, por tanto, se hace totalmente necesario realizarse un tratamiento periodontal.
- Periodontitis necrosante: la EPN (enfermedad periodontal necrosante) es la infección que se caracteriza por la necrosis de las papilas interdentarias, la cual, se manifiesta con hemorragia gingival y dolor.
Causas de la Periodontitis
Entre las causas de la periodontitis encontramos varios factores:
- La acumulación de placa microbiana o de sarro dental a causa de un mal cepillado es una de las causas más frecuentes.
- Diversos malos hábitos diarios como el tabaquismo, llevar una mala alimentación y el estrés. Estos son factores de riesgo que pueden desencadenar o agravar la periodontitis.
- La genética también es un factor determinante en el desarrollo de dicha enfermedad.
- Enfermedades sistémicas como la Diabetes Mellitus con un mal control de la glucosa también pueden desencadenar en enfermedades periodontales.
- Fumar o masticar tabaco, marihuana o el consumo de drogas.
- Estrés.
- Genética.
- Enfermedades sistémicas, como por ejemplo la diabetes, la artritis reumatoide y la enfermedad de Crohn.
- Defensas bajas.
- Cambios hormonales, como los que tienen lugar durante el embarazo o la menopausia.
- Obesidad.
- Hábitos de salud bucodental insuficientes.
- Gingivitis.
- Algunos medicamentos que provocan sequedad de la boca o cambios en las encías.
- Deficiencia de vitamina C y mala o poca nutrición.
- Afecciones que causan una disminución de la inmunidad, como la leucemia, el VIH/SIDA y el tratamiento del cáncer.
- La edad. No es que envejecer incremente la posibilidad de sufrir periodontitis, sinó que el efecto acumulativo de depósitos de cálculo y biofilm, así como la pérdida de hueso, explican la prevalencia de la enfermedad periodontal en personas de edad avanzada.
Síntomas de la Periodontitis
La periodontitis cursa con sintomatología variada. Esta abarca desde inflamación y sangrado de encías, hasta el cambio de coloración de estas (tornándose de un color rojo brillante e incluso rojo oscuro o morado). Otros síntomas de la piorrea o enfermedad periodontal son:
- Dolor al masticar
- Mal aliento
- Movilidad dental
- Supuración de pus interdental y/o de las encías
- Retracción dental
- Aumento de los espacios interdentarios
- Encías de color rojo intenso o morado.
- Encías inflamadas o hinchadas,
- Encías sensibles.
- Encías que sangren fácilmente.
- Creación de nuevos espacios entre los dientes.
- Teñir de rosa el cepillo de dientes después del cepillado habitual.
- Escupir sangre al cepillarse los dientes o bien al usar el hilo dental.
- Encías retraídas.
- Dientes flojos o pérdida de dientes.
- Modificación de la forma en que se unen los dientes al morder.
Tratamiento para la Periodontitis
El primer paso para tratar la periodontitis consiste en realizar un estudio periodontal y registrar los datos en un periodontograma. El tratamiento incluye la realización de un informe periodontal, en el que se valora el nivel de recesión de encías mediante una sonda periodontal. Esta recesión está causada por la formación de bolsas dentales en la que se acumulan bacterias. Los datos recogidos se anotan para la creación de un periodontograma, que es un gráfico en el que se registran las medidas pieza por pieza.
Además, antes de indicar un tratamiento concreto para la piorrea o enfermedad periodontal, el especialista también realizará radiografías para valorar la pérdida de hueso dental. Posteriormente, tu dentista procederá a realizar una limpieza bucodental para eliminar las bacterias acumuladas. Esta limpieza se llevará a cabo realizando un raspado y alisado radicular, también llamado curetaje periodontal. También puede ser necesaria la administración de antibióticos para acabar de eliminar las bacterias que se hayan podido acumular en los tejidos bucales.
Si la periodontitis está muy avanzada habrá que recurrir a tratamientos de cirugía para la enfermedad periodontal como el injerto de tejido blando o de hueso, entre otros.
Mantenimiento Periodontal
Con tal de realizar un buen mantenimiento periodontal debemos acudir al dentista cada 4 o 6 meses para realizar una revisión y, si hiciera falta, realizar un curetaje gingival de mantenimiento. Además, como hemos comentado, también debemos mantener una buena higiene bucodental, haciendo uso del cepillo de dientes y del hilo dental tras las comidas.
¿Cómo Prevenir la Periodontitis?
Para prevenir y evitar la periodontitis es esencial mantener una buena higiene bucodental. Para ello, debemos cepillarnos inmediatamente después de cada comida y hacer uso del hilo dental o del cepillo interproximal en el caso de las piezas en las que tengamos mayor espacio interdental. Además de la higiene diaria, se recomienda acudir al dentista para una higiene o limpieza profesional al menos una vez al año.
Por otro lado, para prevenir la periodontitis, debemos evitar hábitos nocivos para nuestra salud como el tabaquismo, la mala alimentación y el estrés.
Periodontitis y Ortodoncia
Gozar de una buena salud periodontal es de vital importancia a la hora de realizar cualquier tratamiento de ortodoncia. Aunque la enfermedad periodontal y la ortodoncia no son incompatibles, durante el uso de la ortodoncia se van a producir movimientos dentarios que, en el caso de que los dientes no estén firmemente agarrados a los huesos, podrían desencadenar en complicaciones.
Pérdida Ósea y su Prevención
La pérdida ósea del hueso alveolar tanto de la mandíbula como del maxilar superior es una consecuencia común de la periodontitis crónica y de la pérdida de dientes. La causa más común de pérdida ósea es la pérdida de dientes que no se reemplazan, especialmente cuando son varios dientes seguidos. El hueso de los maxilares se conserva mediante la presión y el estímulo de masticar. Cuando se extraen dientes, el hueso se reabsorbe. El hueso alveolar forma las crestas en las que están incrustados los dientes.
La pérdida ósea se puede prevenir colocando dientes de reemplazo con una raíz que pueda ejercer la misma presión o una presión similar a la de los dientes naturales. Un implante de un solo diente o un puente dental con tres o cuatro dientes sostenidos por dos implantes proporcionan un poder de masticación del 99% de la fuerza de mordida natural. Cuando los huesos pierden densidad, se vuelven más porosos.
En los casos en los que ya se ha perdido hueso, es posible que se necesite un injerto de hueso para proporcionar una base ósea suficiente para la colocación de implantes dentales. Un injerto de hueso no solo reemplaza el hueso perdido, sino que también estimula la mandíbula para que vuelva a crecer y eventualmente reemplaza el injerto de hueso con el propio hueso sano del paciente.
Retracción Gingival
Una consulta habitual en nuestra clinica dental es la pérdida de encía o la retracción de encía. En ocasiones el paciente observa que la encía ha ido perdiéndose y con ello aparece la raíz. Una de las posibilidades es la propia enfermedad periodontal. Ésta es la responsable de que nuestro nivel de sujeción óseo vaya disminuyendo y en consecuencia la encía lo acompañe. Otra posibilidad es el cepillado agresivo, ya sea por cepillo muy rígido o por excesiva presión, o ambas, esto provoca que la encía se retraiga por traumatismo del cepillo.
Consecuencias de la Retracción Gingival
¿Que puede ocurrir cuando aparece una retracción gingival? En primer lugar aumenta la posibilidad de hipersensibilidad, es decir, la sensación a los cambios térmicos. El simple hecho de tomar agua fría o tomar algo dulce puede provocar desde malestar a dolor. Otra es la pérdida de inserción ósea en la zona de retracción, con lo que en esa parte se perderá sujeción. Con esto se consigue recuperar gran parte del tejido perdido.
Clasificación de las Enfermedades Periodontales
Durante muchos años, la Asociación Americana de Periodoncia ha clasificado las enfermedades periodontales en gingivitis y periodontitis (suave, moderada, severa y refractaria), en función de la región periodontal afectada. En 1989 en el World Workshop on Clinical Periodontics se estableció una nueva clasificación caracterizada por la incorporación de nuevas entidades nosológicas.
Posteriormente, en el Primer Workshop Europeo de Periodoncia (1993) se propone una clasificación más simple de las enfermedades periodontales basada principalmente en los factores causales asociados a las mismas y en la diferente respuesta del hospedador. Estas clasificaciones han sido ampliamente empleadas tanto por clínicos como por investigadores, sin embargo, presentan una serie de fallos.
Por ello, en el World Workshop in Periodontics de 1996 se enfatiza la necesidad de revisar las clasificaciones existentes y crear una nueva. En 1997, la Asociación Americana de Periodoncia decide formar un comité encargado de esta tarea, y es en el International Workshop for a Clasification of Periodontal Diseases and Conditions (1999) cuando se aprueba la clasificación propuesta por dicho comité.
Enfermedades Gingivales Inducidas por Placa
El término "enfermedades gingivales" se emplea para definir el patrón de signos y síntomas de diferentes enfermedades localizadas en la encía. Todas ellas se caracterizan por presentar placa bacteriana que inicia o exacerba la severidad de la lesión, ser reversibles si se eliminan los factores causales y por tener un posible papel como precursor en la pérdida de inserción alrededor de los dientes. Clínicamente se aprecia una encía inflamada, con un contorno gingival alargado debido a la existencia de edema o fibrosis, una coloración roja o azulada, una temperatura sulcular elevada, sangrado al sondaje y un incremento del sangrado gingival.
Todos estos signos están asociados a periodontos con niveles de inserción estables sin pérdidas de inserción, o estables aunque en periodontos reducidos. La gingivitis inducida por placa es una inflamación de la encía debida a la localización de bacterias en el margen gingival, y que posteriormente se puede extender a toda la unidad gingival. Los hallazgos clínicos característicos son el eritema, edema, sangrado, sensibilidad y agrandamiento. Su severidad puede verse influenciada por la anatomía dentaria así como por las situaciones restauradoras o endodónticas de cada caso.
La gingivitis asociada a la pubertad comparte la mayor parte de los signos clínicos de la gingivitis inducida por placa pero su principal diferencia se basa en la propensión elevada a desarrollar signos francos de inflamación gingival en presencia de cantidades relativamente pequeñas de placa bacteriana durante el período circumpuberal. Durante la pubertad se produce una serie de cambios endocrinos caracterizados por la elevación de los niveles de hormonas esteroideas en sangre y que van a ser los responsables del estado de la inflamación de la encía.
La gingivitis asociada al ciclo menstrual se caracteriza por una respuesta inflamatoria moderada de la encía previa a la fase de ovulación, con un incremento del exudado gingival en un 20%, debido a la elevación de los niveles de hormonas luteinizantes y/o de estradiol. La gingivitis asociada al embarazo es una inflamación proliferativa, vascular e inespecífica con un amplio infiltrado inflamatorio celular. Clínicamente se caracteriza por una encía intensamente enrojecida que sangra fácilmente, engrosamiento del margen gingival, hiperplasia de las papilas interdentales que pueden dar lugar a la aparición de pseudobolsas.
El granuloma gravídico, también llamado tumor del embarazo, es una reacción inflamatoria proliferativa fibrovascular exagerada en relación a un estímulo ordinario localizada fundamentalmente en la encía. Se describe como una masa localizada roja o roja-amoratada, nodular o ulcerada que sangra fácilmente y que aparece frecuentemente en mujeres en torno al segundo trimestre de embarazo y crece a lo largo del mismo alcanzando un tamaño que no suele superar los 2 cm. Su etiología es desconocida, pero se han implicado factores traumáticos, higiénicos y hormonales.
En la gingivitis asociada a diabetes mellitus el nivel de control diabético es más importante que el control de placa en la severidad de la inflamación gingival. Este tipo de gingivitis suele presentarse en niños con una diabetes mellitus tipo I mal controlada. La gingivitis asociada a leucemia se caracteriza por presentar unos tejidos gingivales inflamados y esponjosos con una coloración que varía entre el rojo y el morado. El sangrado gingival es frecuente y puede ser la primera manifestación de una leucemia aguda o crónica en un 17,7 % y un 4,4% de los casos, respectivamente.
Los agrandamientos gingivales están asociados a la ingesta de anticonvulsivantes (fenitoína), inmunosupresores (ciclosporina A) y bloqueantes de los canales del calcio (nifedipino, verapamilo, diltiazem, valproato sódico). Existen variaciones inter e intrapacientes, aunque se suelen producir en la porción anterior de la encía, con mayor prevalencia en pacientes jóvenes. Suele aparecer a los tres meses de uso del fármaco, normalmente a nivel de la papila y no se asocia a pérdida de inserción.
Progresión de la Periodontitis
La periodontitis es una enfermedad infecciosa con un fuerte componente inflamatorio. Se caracteriza por una destrucción irreversible de los tejidos del periodonto que produce una pérdida de inserción progresiva y que puede llegar a provocar la pérdida dental. Con el fin de desarrollar estrategias efectivas para su prevención y tratamiento, es importante conocer los factores que pueden influir en las distintas presentaciones de la periodontitis. Uno de estos factores es la progresión; es decir, el ritmo o la velocidad a la que se produce el deterioro de la periodontitis.
Cambios en el Nivel de Inserción Dental
El trabajo mencionado se trata de revisión sistemática y metaanálisis que incluyó 16 estudios prospectivos realizados en adultos sanos a nivel periodontal o con enfermedad periodontal no tratada, con un periodo mínimo de seguimiento de 12 meses. Los resultados del metaanálisis mostraron una pérdida de inserción media de 0,10 mm anuales. Sin embargo, si solo se tenían en cuenta los estudios que únicamente incluían a pacientes con periodontitis, esta media ascendía a 0,57 mm al año.
Los autores no observaron diferencias en cuanto al valor medio de la pérdida de inserción anual entre hombres y mujeres, ni tampoco entre los distintos grupos de edad (<30; 30-50; >50 años). Sin embargo, sí encontraron diferencias entre las distintas localizaciones geográficas: en Sri Lanka y China, los valores promedio de la pérdida de inserción fueron mayores que en los países de Norteamérica y Europa (0,20 frente 0,06 mm anuales, respectivamente).
Pérdida Dental
Como hemos mencionado anteriormente, la pérdida de inserción que se produce en los pacientes con periodontitis puede conducir a la pérdida de la pieza dental. En este sentido, los resultados del mismo estudio mostraron una pérdida media de 0,20 piezas dentales al año. Sin embargo, en este caso no se observaron diferencias entre países desarrollados frente a países en vías de desarrollo, cosa que los autores atribuyeron a los distintos factores que determinan la extracción de una pieza dental: disponibilidad de profesionales de la salud dental, tipo de enfermedad, prácticas profesionales, preferencias del paciente, coste del tratamiento, etc.
¿Se Puede Utilizar la Pérdida de Inserción para Clasificar y Manejar las Enfermedades Periodontales?
Los resultados del estudio mencionado mostraron una alta variabilidad de los valores promedio de pérdida de inserción dental dentro de una misma población y entre poblaciones distintas, lo que tiene implicaciones tanto en la clasificación como en el manejo de las enfermedades periodontales. Respecto a lo primero, los autores concluyeron que los resultados del estudio no respaldaban ni refutaban el uso de la pérdida de inserción dental para diferenciar las distintas enfermedades periodontales.
Por otra parte, debido a la dificultad para estudiar si las estrategias de prevención proporcionan diferentes resultados en función de los valores de pérdida de inserción, los investigadores sugerían utilizar una estrategia preventiva universal en vez de identificar a los pacientes de más riesgo. Finalmente, los autores también mencionaban que la prevención de la periodontitis incluye tanto la prevención como el tratamiento de la gingivitis. En este sentido, los enjuagues que contienen clorhexidina son una buena opción para el tratamiento y mantenimiento de las enfermedades periodontales, ya que ayudan a disminuir el biofilm y la inflamación de las encías.
Tabla Resumen: Tipos de Periodontitis y Características
| Tipo de Periodontitis | Pérdida de Inserción | Características |
|---|---|---|
| Leve | 1-2 mm | Etapa inicial, menos agresiva. |
| Moderada | 3-4 mm | Puede haber movilidad dentaria. |
| Severa o Avanzada | Más de 5 mm | Gran movilidad dental, posible pérdida de dientes. |
| Necrosante | Variable | Necrosis de las papilas interdentarias, hemorragia y dolor. |
tags: #perdida #de #insercion #odontologia