La Endodoncia es un área de conocimiento dedicada al estudio del origen de la patología pulpar, prevención, diagnóstico y tratamientos endodónticos.

El objetivo principal de un tratamiento de conductos o retratamiento (quirúrgico o no) consiste en regenerar el hueso apical perdido debido a una enfermedad endodóntica que es la periodontitis apical.
Para clasificar las endodoncias, es importante tener en cuenta que no todos los dientes tienen el mismo número de raíces ni de conductos radiculares. En las raíces de los dientes es donde se encuentran estos conductos radiculares.
Tipos de Tratamientos Endodónticos
La Asociación Española de Endodoncia y AAE reconocen cuatro tipos de tratamientos endodónticos:
- Terapéutica del diente vital
- Tratamiento de conductos
- Retratamiento de conductos no quirúrgicos / ortógrado
- Retratamiento quirúrgico: Microcirugía endodóntica
Terapéutica del Diente Vital
Hablamos de la preservación de la pulpa. Por lo que es importante realizar, al menos, revisiones anuales para poder tratar a tiempo las posibles caries. Es necesario saber que las caries NO duelen y que si dejamos que éstas avancen, podrían llegar a afectar el tejido pulpar y ocasionarnos el famoso “dolor de muelas”.
En estos casos, como nuestro objetivo es intentar mantener el diente vital, se suele remover todo el tejido afectado y se coloca un producto que actúa como “protector pulpar”. Antiguamente, se utilizaba hidróxido de calcio, y aunque no está obsoleto, hoy en día se suelen utilizar ionómero de vidrio o biocerámicos. Acto seguido, se realiza la obturación con composite (“empaste”) y se va controlando que no haya una reacción de hipersensibilidad. Si ocurriese, ya pasaríamos a realizar un tratamiento de conductos.
Tratamiento de Conductos
Consiste en la remoción del tejido pulpar afectado, ya sea por un diagnóstico de pulpitis irreversible (caries muy profundas) o necrosis pulpar, mediante técnicas mecánicas con instrumentos rotatorios y/o manuales, usando productos con propiedades físico-químicas que ayudan a la disolución del tejido afectado y la colocación final de un material de obturación biocompatible al tratarse de dientes definitivos. Cada paso estará radiográficamente controlado.
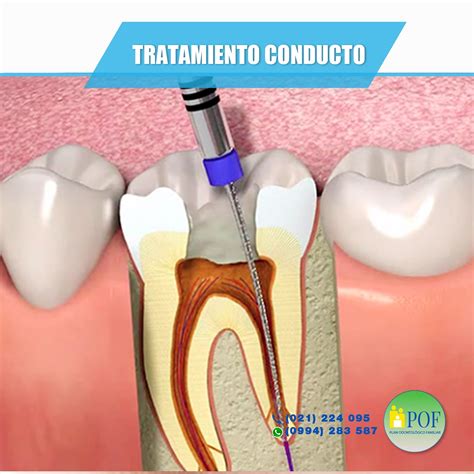
Es muy importante recalcar, que para realizar un tratamiento de conductos hay que hacerlo en condiciones de aislamiento absoluto (dique de goma, barrera gingival, etc.) para evitar cualquier tipo de contaminación. Así podemos asegurarnos que nuestro tratamiento sea óptimo y reducir el riesgo de una posible reactivación de la carga bacteriana.
Caso clínico: Mujer, 24 años. Acude con dolor en el primer molar inferior izquierdo. Se realizan las respectivas pruebas y se diagnosticó una Pulpitis Irreversible causado por carie en cara oclusal. El tratamiento que se realizó fue un tratamiento de conductos.
Retratamiento de Conductos No Quirúrgicos
En algunos casos, cuando hay sintomatología asociada a un sellado radicular deficiente de un tratamiento de conductos previo y/o posible reactivación de la carga bacteriana, descartando posibles fisuras/grietas, se puede volver a retratar el diente con el fin de devolverle su funcionalidad. No obstante, existe un porcentaje bajo de casos en los que no se consigue remitir el problema, por lo que habría que plantearse el retratamiento quirúrgico o, en su defecto, la extracción del diente.
Caso clínico: Mujer, 45 años. Acude por dolor en zona del 2.2. Realizamos una radiografía ya que portaba un puente del 2.2 al 2.4. Hallamos en el 2.2 una lima rota y en el 2.3 un mal sellado radicular. El tratamiento de elección es un retratamiento de conductos. Está a la espera de radiografía de control de los 3 meses.
Retratamiento de Conductos Quirúrgicos
Según la valoración del caso clínico que se nos presente, habrá la opción de realizar una pequeña cirugía donde se puede hacer un tratamiento de conductos retrógrado para conseguir la remoción de tejido y/o material de sellado infectado y así favorecer la formación ósea periapical.
Diagnóstico en Endodoncia
La elección del tratamiento varía según la evaluación clínica del paciente, en la cual se realizan varias pruebas para llegar a un diagnóstico final. Además, es importante que el paciente sepa que hay que seguir un control radiográfico a los 3 meses, 6 meses y al año cuando se realizan tratamientos de conductos o retratamientos para poder evaluar si hay formación de hueso o no.
El diagnóstico empieza con una correcta colaboración por parte del paciente. Podemos clasificar los síntomas en objetivos o subjetivos. Los síntomas subjetivos son aquellos experimentados y reportados al odontólogo por parte del paciente. En cambio, los síntomas objetivos son aquellos que hacen referencia a los obtenidos por el odontólogo a través de varias pruebas.
Primeramente, el odontólogo se asegura de que las condiciones sistémicas del paciente no contraindiquen el tratamiento endodóntico como, por ejemplo, un diabético no controlado etc.
Uno de los motivos principales de consulta odontológica es la presencia de dolor en alguna zona oral o diente en concreto. Se debe evaluar el tipo de dolor, la localización, los factores desencadenantes y la duración del dolor que presenta el paciente.
Ante la presencia de dolor en un diente, se realiza una exploración extraoral e intraoral del paciente. En la evaluación de la vitalidad pulpar del nervio dental, se mira la respuesta del diente frente a un factor o estímulo desencadenante (como el calor o el frío). Si la respuesta al estímulo es normal, es decir, pasados unos segundos, el paciente no tiene ninguna molestia o sensibilidad extraña en el diente, todo se encuentra en la normalidad.
Una vez que recopiles toda esta información, es momento de que correlaciones los hallazgos objetivos con la información subjetiva obtenida.
Pruebas Diagnósticas Comunes
Estas son algunas de las principales pruebas diagnósticas:
- Anamnesis: Consiste en intentar determinar el síntoma principal del paciente mediante preguntas.
- Palpación
- Percusión
- Pruebas de sensibilidad (térmicas o eléctricas)
- Pruebas radiográficas
- Sondaje periodontal: Mediante una sonda milimetrada se valora el estado periodontal del diente a explorar y del paciente en general para determinar si el problema es endodóntico, periodontal o combinado.
- Oclusión
Tipos de Dolor y Cambios Radiográficos
Para un diagnóstico más certero, es importante identificar el tipo de dolor y los cambios radiográficos asociados:
- Dolor no espontáneo: Presente solo ante estímulo de frío o dulce, que desaparece unos segundos después de eliminar el estímulo.
- Dolor agudo: Con el estímulo térmico, persistente (a menudo 30 segundos o más después de la eliminación del estímulo), espontáneo (dolor no provocado) y referido. El paciente refiere sentir dolor pulsátil al ritmo del corazón. Puede acentuarse por los cambios de postura como: acostarse o agacharse, y los analgésicos de venta libre suelen ser ineficaces.
- Dolor ausente: La pulpa no responde a las pruebas pulpares y es asintomática.
- Dolor a la mordida: Con la percusión y/o palpación.
- Cambios radiográficos: Generalmente no hay cambios, pero puede observarse ensanchamiento del ligamento periodontal.
- Cambios radiográficos: Zona radiolúcida en región periapical. Normalmente es un hallazgo radiográfico casual.
- Cambios radiográficos: Hay una zona radiolúcida en la región periapical, por la destrucción ósea. La fistulografía nos señalará el origen del absceso.
Condiciones Pulpares y Periapicales
Es fundamental identificar las diferentes condiciones pulpares y periapicales para un correcto diagnóstico:
- Pulpitis Reversible: Inflamación de la pulpa dental causada por factores como una caries, una obturación alta, una maloclusión o una fractura dental.
- Pulpitis Irreversible: La pulpa ya no puede ser salvada y será preciso realizar un tratamiento de canal radicular para poder preservar el diente.
- Necrosis Pulpar: Cuando la pulpa dental se necrosa debido a una circulación sanguínea insuficiente.
- Estado normal de los tejidos periapicales.
- Periodontitis Apical: Inflamación alrededor de los tejidos periapicales del diente, que puede tener lugar después de un trastorno en el sistema de conductos radiculares, por varios motivos, como el progreso de necrosis pulpar o el fracaso de un tratamiento de endodoncia previo.
- Absceso Periapical: Es una reacción inflamatoria periapical que tiene un inicio rápido, con una formación de pus, inflamación de los tejidos asociados y edema. Pudiendo experimentar malestar general, fiebre y adenopatía. El paciente presenta aumento de volumen extraoral en la zona afectada.
Recuerda que cualquier dolor de la cavidad bucal es dental, hasta que se demuestre lo contrario.
Ventajas de la Endodoncia
Una endodoncia es un tratamiento que permite curar o sanar un diente original que tiene una infección o una descomposición. El tratamiento se lleva a cabo de manera rápida y sin apenas dolor, y tiene múltiples ventajas para el paciente que decide someterse a él. Tanto a corto como a largo plazo.
- Evita la extracción de un diente natural.
- Evita la halitosis y otras consecuencias. Los dientes infectados pueden producir consecuencias más allá del daño del propio diente, como por ejemplo la halitosis.
- Es un tratamiento no doloroso. La endodoncia es un tratamiento que apenas produce dolor al paciente durante el proceso. La tecnología actual lo convierte en un tratamiento sin dolor, rápido y seguro.
- Recupera la masticación sin molestias. Los dientes dañados pueden ser sensibles al estar expuestos a alimentos fríos o calientes y también al tacto o la masticación de ciertos alimentos.
- Previene tratamientos dentales más caros. Un diente descompuesto puede resultar en el movimiento de los dientes adyacentes.
Endodoncia completa PASO A PASO - Video 3D
Procedimiento de Endodoncia
La endodoncia es un tratamiento que consiste en sanar un diente infectado de manera grave. El tratamiento consta de cinco fases que comienza con una radiografía y diagnóstico del estado del paciente, y finaliza una vez que el diente ya está restaurado.
- Radiografía y diagnóstico: El primer paso de una endodoncia es realizar una radiografía que ayudará a valorar la posible afectación de la pulpa o del nervio del diente.
- Anestesia local: El proceso de endodoncia comienza con la aplicación de anestesia local para adormecer la zona.
- Extracción pulpar: Para acceder al nervio y a la cámara pulpar, se perfora el diente. Se elimina del diente tanto la pulpa como las bacterias y el tejido nervioso descompuesto. Después, se raspan y liman los lados de los conductos radiculares.
- Sellado radicular: Con el diente completamente limpio y desinfectado, se sellan los conductos.
- Restauración del diente: Habitualmente, los dientes que necesitan de una endodoncia también tienen alguna fractura o una caries extensa. A menudo es necesario colocar una corona, un poste u otra restauración para proteger el diente y restaurarlo completamente.
Tipos de Endodoncias Según el Número de Conductos Radiculares
Van a depender del número de conductos radiculares. Las posibilidades anatómicas se pueden encontrar en todos los dientes, el odontólogo debe usar todos los métodos disponibles para localizar y tratar todos los conductos radiculares.
- Endodoncias unirradiculares: Son los procedimientos endodónticos que se realizan en dientes con un solo conducto radicular. Suelen presentar una sola raíz y por tanto un solo conducto radicular: los incisivos centrales, los laterales y los caninos, tanto superiores como inferiores.
- Endodoncias birradiculares: Son los procedimientos que se realizan a dientes con dos conductos radiculares.
- Endodoncias multirradiculares: Endodoncias hechas a dientes con tres o más conductos radiculares.
tags: #pruebas #diagnosticas #endodoncia