En los últimos años, se ha investigado la relación entre la periodontitis y el microbioma oral, que es la comunidad de microorganismos que habitan en la boca. Este artículo te proporcionará información completa sobre el microbioma y el desarrollo de la periodontitis.
Para comprender qué es la periodontitis, primero es necesario explicar qué son las enfermedades periodontales. Estas patologías afectan al periodonto, es decir, a los tejidos que cubren, protegen y sujetan los dientes. La gingivitis y la periodontitis son consideradas las principales enfermedades de las encías.
Normalmente, las enfermedades periodontales están causadas por la acumulación de bacterias en la cavidad oral, es decir, su desarrollo está relacionado con una higiene dental deficiente o inadecuada.
Provenza Clínica Dental - Periodontitis: Síntomas, Causas y Tratamiento
¿Qué es el Microbioma Oral?
El microbioma es el conjunto o la comunidad de microorganismos que se localizan tanto en la parte interna como externa de nuestro organismo. Cuando este ecosistema se encuentra equilibrado, el organismo se encuentra sano, sin alteraciones.
Sin embargo, factores como la ingesta de azúcar refinado, los cambios en la higiene oral y hábitos de vida modernos (tabaquismo, consumo de alcohol o refrescos) provocan desequilibrios en la flora bacteriana. Esto erradica o debilita muchos microorganismos en detrimento de otros.
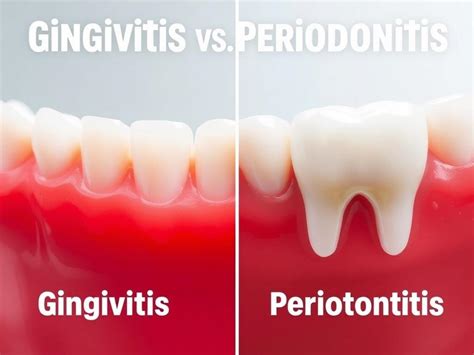
Gingivitis vs. Periodontitis
La gingivitis y la periodontitis son los dos tipos de enfermedades periodontales que existen, y su diferencia radica en la fase de desarrollo de la enfermedad.
Gingivitis
La gingivitis corresponde al estadio inicial de la enfermedad periodontal. Presenta una sintomatología fácil de identificar, por lo que tiene un diagnóstico sencillo. Sin embargo, es una patología que avanza de manera progresiva, por lo que es posible padecerla aunque no se produzca sangrado de encías.
Periodontitis
Si la gingivitis no se trata a tiempo, las bacterias continúan avanzando y el sarro empieza a acumularse en la zona gingival, provocando el desarrollo de la periodontitis.
Bacterias Clave en la Periodontitis
La periodontitis es una enfermedad de origen infeccioso causada generalmente por bacterias. Sin embargo, otros microorganismos como los hongos o los virus también se relacionan con las enfermedades periodontales. El estudio molecular de la cavidad oral del paciente permite identificar las principales bacterias periodonto-patógenas responsables de la enfermedad periodontal.
Entre las bacterias relacionadas con la enfermedad periodontal, existen dos especies más claramente asociadas a esta enfermedad: Actinobacillus actinomycetemcomitans (Aa) y Porphyromonas gingivalis (Pg).
Actinobacillus actinomycetemcomitans (Aa)
Aa es un coco o bacilo corto, pequeño, gramnegativo, capnofílico, no-móvil y sacarolítico. En niños sanos, Aa puede llegar a estar presente en un 0-26%. La enfermedad periodontal destructiva está frecuentemente asociada a este patógeno y se considera el causante principal de la periodontitis de inicio precoz. En la periodontitis prepuberal, la prevalencia del Aa es del 40-100%. La periodontitis juvenil localizada es la entidad que está más asociada a esta bacteria, la cual se encuentra en un 75-100% de las lesiones.
Porphyromonas gingivalis (Pg)
Pg es un bacilo gramnegativo, anaerobio, no-móvil y asacarolítico, que produce colonias con pigmentaciones marrones en medio de cultivo agar-sangre. Se ha descrito en un 37-63% de los pacientes con periodontitis juvenil localizada, aunque representa una pequeña parte de la microbiota en los estadios iniciales de la enfermedad. Sin embargo, Pg es el patógeno principal de la periodontitis juvenil generalizada. En la periodontitis del adulto su prevalencia es del 40-100%, es el patógeno más importante y se encuentra en mayor proporción en las bolsas profundas.
Otras Bacterias Relevantes
Además de Aa y Pg, otras bacterias como T. forsythia, P. intermedia o T. denticola pueden ser responsables del comienzo de la enfermedad periodontal.
Las principales bacterias responsables de la periodontitis pertenecen al complejo rojo (Porphyromonas gingivalis, Tannerella forsythensis y Treponema denticola) y naranja (Prevotella intermedia y Campylobacter rectus), y que se relacionan con enfermedad periodontal moderada y severa, mientras que el complejo amarillo (estreptococos) es menos virulento.
Diagnóstico Microbiológico
La periodontitis tiene una etiología microbiana, por lo que, para el diagnóstico etiológico de la enfermedad, es importante la identificación de la microbiota periodontal. Los métodos de detección de la flora oral son complejos y específicos y se pueden dividir en función de su metodología, en tres grandes grupos: cultivos selectivos, inmunodiagnóstico y técnicas moleculares, que incluyen la técnica de sonda DNA y la reacción en cadena de la polimerasa.
El estudio microbiológico es parte del estudio periodontal (periodontograma + radiografías + fotografías), resulta indoloro y sencillo de realizar. Consiste en obtener una muestra del fluido crevicular (entre la encía y el diente) con puntas de papel. A continuación, dichas puntas se introducen en un tubo eppendorf y se mandan a analizar al laboratorio correspondiente a la espera de los resultados. En el laboratorio analizan y cultivan las puntas de papel y especifican la presencia o no de bacterias, cuales son y si requieren tratamiento antibiótico.
Si se utilizan de forma apropiada, los tests microbiológicos tienen distintas aplicaciones clínicas:
- Identificar posibles factores de riesgo
- Evaluar la severidad de la enfermedad
- Determinar el pronóstico
- Establecer un plan de tratamiento adecuado
- Elegir un antibiótico específico
Factores de Riesgo
La transformación de gingivitis en periodontitis está influenciada por otros factores de riesgo:
- Tabaquismo: Es el principal factor de riesgo para la periodontitis crónica y disminuye la respuesta al tratamiento.
- Diabetes Mellitus: Es la principal enfermedad sistémica asociada al desarrollo de periodontitis crónica.
- Estrés y Emociones Negativas: Influyen en los sistemas endocrino e inmunitario, favoreciendo la enfermedad periodontal.
- Genética: Juega un papel clave en la predisposición y desarrollo de la periodontitis.
Transmisión de Patógenos
Se han realizado estudios sobre transmisión de patógenos periodontales entre individuos de una misma familia. La transmisión se ha estudiado entre cónyuges (transmisión horizontal) y entre padres e hijos (transmisión vertical). El vehículo de transmisión de los patógenos periodontales entre individuos puede ser diverso: la saliva, las mucosas o los objetos inanimados como el cepillo de dientes.
Tratamiento y Respuesta
El tratamiento de raspado y alisado radicular puede ser insuficiente para erradicar algunos organismos, ya que tienen la capacidad de invadir los tejidos gingivales. La terapia antibiótica sistémica parece permitir la eliminación del Aa de las bolsas y del tejido gingival. La combinación de amoxicilina y metronidazol es el tratamiento más eficaz frente a esta bacteria, como se ha visto en estudios en pacientes con periodontitis juvenil localizada, periodontitis del adulto y periodontitis refractaria.
Es importante confeccionar un programa de mantenimiento adecuado para cada paciente, con el fin de evitar la recidiva de la enfermedad.
Tabla Resumen de Bacterias Periodontales
| Bacteria | Características | Asociación con Periodontitis |
|---|---|---|
| Actinobacillus actinomycetemcomitans (Aa) | Coco o bacilo corto, gramnegativo, capnofílico | Periodontitis de inicio precoz, periodontitis juvenil localizada |
| Porphyromonas gingivalis (Pg) | Bacilo gramnegativo, anaerobio, asacarolítico | Periodontitis juvenil generalizada, periodontitis del adulto |
| Tannerella forsythia | Relacionadas con el inicio de la enfermedad periodontal. | |
| Prevotella intermedia | ||
| Treponema denticola | ||
Si crees que puedes padecer una enfermedad periodontal, consulta a un periodoncista para un diagnóstico y tratamiento adecuados.
tags: #que #bacteria #causa #la #periodontitis