Los fondos de cavidad son materiales indispensables en odontología restauradora, especialmente cuando se trabaja cerca de la pulpa. Su función es actuar como barrera protectora entre el tejido dental y el material restaurador, previniendo la irritación y favoreciendo la regeneración dentinaria.
En Dental Good Deal, exploramos nuestra gama de fondos de cavidad, esenciales para la protección pulpar, estos productos aseguran procedimientos seguros y exitosos. Los fondos de cavidad se utilizan tanto en obturaciones con composites como en restauraciones indirectas. Disponibles en formatos de jeringa, cápsulas o pasta-pasta, nuestros fondos de cavidad ofrecen una manipulación cómoda y rápida. Todos nuestros fondos de cavidad están formulados para ser compatibles con los tejidos dentales, estimular la formación de dentina secundaria y ofrecer protección frente a agresiones químicas o térmicas.
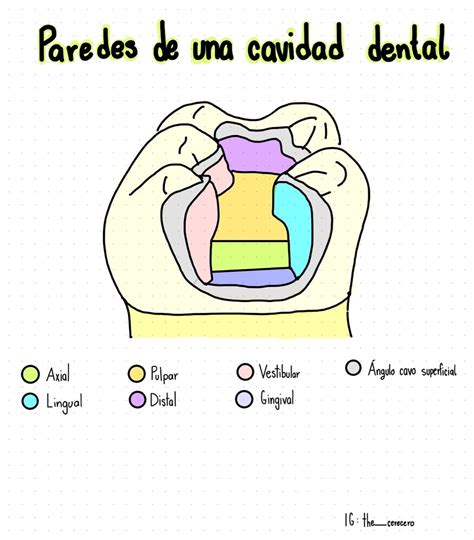
¿Qué es la Dentina y por qué es Importante?
El diente está formado por distintas partes, y la dentina es solo una de ellas:
- Esmalte dental: Es el tejido más duro de nuestro organismo, de color traslúcido y composición mayoritariamente mineral. Es insensible al dolor (no tiene terminaciones nerviosas) y protege al diente de agresiones externas.
- Dentina: Es la capa situada justo debajo del esmalte dental, de color amarillento, responsable del color de los dientes. Es también muy dura (aunque no tan como el esmalte) y más elástica, lo que permite que resista a las fuerzas que ejerce la musculatura al masticar. Se forma a través de los odontoblastos (células del diente) que se encuentran entre la pulpa y la dentina. Si se daña, puede ser mínimamente reparada.
- Pulpa dental: Se encuentra en la siguiente capa, siendo el tejido interno del diente. Es más conocida como el nervio. Está formado por una artería, una vena y una terminación nerviosa, y se encarga de alimentar. Es la encargada de alimentar a los odontoblastos y de dotar de sensibilidad a los dientes.
- Cemento radicular: Se encuentra en la parte superficial de las raíces. Es de composición similar al esmalte y sirve de base de anclaje del diente al hueso.
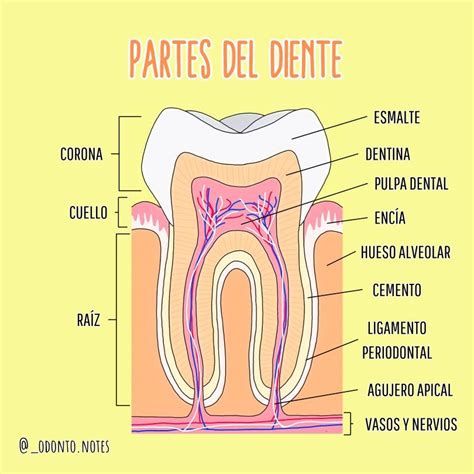
El cemento radicular es un tejido conectivo calcificado especializado que cubre la dentina de la raíz del diente, desde la unión amelocementaria (línea cervical) hasta el ápice radicular. Presenta una mineralización menor que la del esmalte pero comparable a la de la dentina, y su función primordial es servir de anclaje a las fibras del ligamento periodontal en la superficie de la raíz, asegurando la fijación del diente al hueso alveolar.
Este tejido constituye una parte esencial del periodonto de inserción, actuando como elemento biomecánico clave que permite la unión funcional entre el diente y el hueso maxilar o mandibular. A diferencia del esmalte, el cemento se deposita durante toda la vida del diente, participando en procesos de adaptación y reparación: contribuye a compensar el desgaste oclusal mediante aposición adicional, a adaptarse a cambios en las cargas masticatorias y a proteger la raíz ante lesiones o agresiones patológicas mediante formación de tejido nuevo.
En la odontología moderna, la integridad y potencial de regeneración del cemento radicular revisten gran importancia clínica, ya que este tejido juega un rol crítico en la estabilidad periodontal y en la cicatrización tras enfermedades periodontales. Por ejemplo, la regeneración tisular guiada en periodoncia busca la formación de nuevo cemento para restaurar la inserción perdida, y en endodoncia el sellado óptimo del ápice considera la unión cemento-dentina como límite biológico para prevenir filtraciones.
Composición y Estructura del Cemento Radicular
El cemento radicular tiene una composición química similar a la de otros tejidos mineralizados, conformada aproximadamente por un 45-50% de matriz inorgánica (principalmente cristales de hidroxiapatita cálcica) y un 50-55% de componente orgánico y agua (predominando colágeno tipo I junto a proteoglicanos y glicoproteínas). Esta proporción mineral le confiere una dureza menor que la dentina y muy inferior a la del esmalte, situando su resistencia en un rango intermedio entre el hueso y la dentina.
Macroscópicamente, el cemento es de color amarillo pálido y, al estar menos mineralizado, resulta más poroso y blando que la dentina; cuando queda expuesto por recesión gingival puede desgastarse con facilidad por abrasión mecánica y ser susceptible a la caries radicular.
Histológicamente, el cemento se organiza en laminillas paralelas a la superficie radicular, con líneas incrementales de crecimiento (líneas de Salter) que reflejan periodos alternantes de depósito y reposo durante su formación continua. A diferencia del tejido óseo, el cemento carece de vascularización e inervación; sus células obtienen nutrientes por difusión desde el ligamento periodontal.
Tipos de Cemento Radicular
Existen distintas variantes de cemento radicular definidas por la presencia o ausencia de células y por el origen de sus fibras colágenas. Se distingue principalmente un cemento acelular de fibras extrínsecas (cemento primario) y un cemento celular de fibras mixtas (cemento secundario).
- Cemento acelular de fibras extrínsecas (CAFE): Se forma primero durante el desarrollo radicular y predomina en el tercio cervical y medio de la raíz; se caracteriza por no contener cementocitos (células incluidas) y por poseer abundantes fibras colágenas extrínsecas derivadas del ligamento periodontal (fibras de Sharpey) que se insertan perpendicularmente en la superficie radicular, asegurando una fuerte unión del diente con el hueso alveolar. Su espesor es relativamente delgado (aproximadamente 30-50 μm) y su función principal es proveer un anclaje rígido al diente.
- Cemento celular de fibras mixtas (CCFM): Se deposita más tarde y se localiza sobre todo en el tercio apical de la raíz y en áreas de furcación interradicular. Este tipo sí contiene células (cementocitos) alojadas en lagunas dentro de la matriz mineralizada, y presenta tanto fibras extrínsecas de Sharpey como fibras colágenas intrínsecas sintetizadas por los propios cementoblastos. El cemento celular es más grueso (pudiendo alcanzar 150-200 μm en el ápice) y continúa formándose durante la vida, permitiendo adaptaciones a estímulos funcionales (por ejemplo, engrosándose ante fuerzas oclusales aumentadas) y reparando defectos externos de la raíz.
- Cemento acelular afibrilar: una capa extremadamente delgada (1-15 μm) desprovista de fibras colágenas y de células, que puede hallarse esporádicamente en el esmalte cervical.
- Cemento celular de fibras intrínsecas: corresponde a cemento formado en procesos reparativos (por ejemplo, tras una reabsorción radicular) con presencia de cementocitos pero sin participación de fibras periodontales extrínsecas.
En todos los casos, el cemento se une firmemente a la dentina subyacente a través de la unión dentinocementaria, la cual es menos definida histológicamente que la unión esmalte-dentina debido al origen mesenquimático común de dentina y cemento.
Cementogénesis: Formación del Cemento Radicular
El cemento radicular se forma durante el desarrollo de la raíz dental mediante el proceso de cementogénesis. Una vez que la vaina epitelial de Hertwig ha estimulado la diferenciación de odontoblastos radiculares y se ha depositado la primera capa de dentina radicular, dicha vaina epitelial se fragmenta y permite que células ectomesenquimáticas del folículo dental accedan a la superficie de la dentina recién formada.
Bajo la influencia de factores de crecimiento y señales moleculares específicas, estas células del folículo se diferencian en cementoblastos, los cuales se disponen sobre la dentina radicular y comienzan a depositar una matriz orgánica no mineralizada denominada cementoide. Posteriormente, el cementoide se mineraliza gradualmente por precipitación de cristales de hidroxiapatita, conformando las primeras capas de cemento acelular primario.
Tras esta etapa inicial, la producción de cemento no se detiene: a diferencia de otros tejidos duros como el esmalte, el cemento continúa formándose a lo largo de toda la vida del diente. Los cementoblastos remanentes en la periferia permanecen funcionales y depositan nuevas capas de matriz cementaria de manera periódica, aunque a un ritmo muy lento en condiciones normales.
Esta deposición incremental genera líneas de reposo hipercalcificadas visibles histológicamente (líneas de Salter). Conforme se agregan capas sucesivas, algunos cementoblastos quedan atrapados en la matriz y se transforman en cementocitos, que son células estrelladas alojadas en lagunas dentro del cemento mineralizado. Estos cementocitos mantienen prolongaciones citoplasmáticas que se extienden por pequeños canalículos orientados hacia el ligamento periodontal, permitiéndoles obtener nutrientes desde los vasos del ligamento dada la ausencia de irrigación propia del cemento.
Desde el punto de vista molecular, la matriz extracelular del cemento consiste predominantemente en colágeno tipo I, junto con pequeñas cantidades de colágeno tipo III y varias proteínas no colágenas que regulan la mineralización. Entre estas últimas destacan la sialoproteína ósea, la osteopontina y la osteocalcina, además de factores de crecimiento (como IGF) incorporados a la matriz. Se ha identificado también una proteína específica denominada proteína de adhesión del cemento (CAP, cementum attachment protein), implicada en la fijación de las fibras de Sharpey a la superficie cementaria.
Regeneración de la Dentina: Avances y Posibilidades
Regenerar la dentina es uno de los retos de la odontología y un área en la que distintos especialistas llevan décadas trabajando, afortunadamente, con resultados. En los últimos años hemos oído hablar de distintos estudios en los que se asegura que es posible, a través del uso de medicamentos ya existentes (como la aspirina) regenerar este material tan importante en la estructura dental y, con ello, dejar atrás en un futuro no muy lejano los empastes tradicionales como solución para piezas dañadas.
Cada vez se publican más estudios en los que se asegura que sí es posible regenerar la dentina, así como otras capas del diente, como el esmalte. En este último caso, existe un estudio muy reciente, de 2019, desarrollado por el equipo de investigación de la Universidad de Zhejiang (en Hangzhou, China), en el que se asegura que es posible reducir de forma precisa la estructura del esmalte dental, así como de sus propiedades. Ello permitiría utilizar este material en la reconstrucción dental, en lugar de otros como resina, cerámica, metales, etc., que cuentan con el problema de no adherirse adecuadamente al diente, al diferir la microestructura de ambos tejidos.
Del mismo modo, un estudio internacional liderado por científicos del Centro de Biotecnología de la Universidad Técnica de Dresde (Alemania) descubrió una nueva población de células madre mesenquimales en ratones que han demostrado que contribuyen a la formación de la dentina, lo que podría abrir la puerta a nuevos métodos para el tratamiento de reparación dental. El trabajo, publicado en 'Nature Communications', muestra que cuando estas células madre se activan, envían señales a las células madre del tejido para controlar el número de células producidas a través de un gen molecular llamado Dlk1, vital para que este proceso funcione.
Además, en 2017 un equipo de investigadores del King’s College de Londres, encabezado por el profesor Paul Sharpe, descubrió otro método para estimular la regeneración de dentina a partir de las células madre de la pulpa dental usando un medicamento ensayado inicialmente para el alzhéimer, el tideglusib. El nuevo procedimiento, que se ha publicado en Scientific Reports, se apoya en la capacidad natural de los dientes para regenerar pequeñas cantidades de dentina para proteger la pulpa dental, pero hace posible que también se pueda generar en cantidad suficiente en las grandes cavidades como para no necesitar el empleo de cementos y rellenos.
En el mismo año un equipo de científicos de la Universidad Queen, en Belfast, Irlanda del Norte, descubrió que la aspirina podría revertir el efecto de la caries sobre los dientes. Los investigadores encontraron en ensayos en laboratorio que la aspirina, compuesta por el fármaco ácido acetilsalicílico, puede estimular las células madre de los dientes y así favorecer la regeneración de los mismos. Esta estrategia de tratamiento podría incrementar la vida de los dientes y potencialmente ahorrarle mucho dinero a los sistemas de salud de todo el mundo, ya que la aspirina es un fármaco muy barato y los empastes necesitan ser reemplazados con frecuencia.
¿Adiós a los implantes? Analizan fármaco que regenera los dientes y así es como funcionaría
Gracias a todos estos avances, comienzan a aparecer medicamentos para la regeneración de dentina, aunque para uso profesional. Es el caso de Biodentine, un sustituto bioactivo de la dentina que se utiliza para la restauración temporal del esmalte en la corona, así como para la restauración permanente de la dentina, lesiones de caries grandes o profundas, lesiones cervicales o radiculares profundas, recubrimiento del esmalte o pulpotomía. En la raíz, es útil en caso de perforación de la raíz y la bifurcación, reabsorciones internas/externas, apexificación o rellenado retrógrado quirúrgico.
Por otro lado, se venden dentífricos con hidroxiapatita (HAP), mineral que promete endurecer el esmalte dental, reducir la sensibilidad al dolor y dar más brillo a los dientes. La HAP constituye el 70 % de la dentina, y un 95 % del esmalte dental de forma natural, y estos productos aseguran cerrar las aberturas de los canales de la dentina descubiertos, gracias a lo cual se transmiten menos estímulos dolorosos a los nervios. Si se usan regularmente, estos dentífricos permiten que se forme una capa protectora lisa de esmalte artificial sobre los dientes.
Hidróxido de Calcio: Un Cemento Versátil
El hidróxido de calcio es uno de los cementos más utilizados en la clínica dental, tanto en odontología restauradora como en endodoncia. Además, es un cemento dental muy antiguo y controversial, dado que su capacidad de promover la formación de nueva dentina ha sido cuestionada desde principios del siglo XX. En este artículo te contaremos todo sobre el cemento de hidróxido de calcio, sus propiedades, sus usos en la odontología actual y como elegir el más apropiado para cada aplicación clínica. ¿Estás listo?
Gracias a sus propiedades se utiliza mayormente en tratamientos odontologicos conservadores, como bien pueden ser las entodoncias. El hidróxido de calcio también favorece la formación de dentina secundaria y de un puente de dentina. Como resultado, ya no es necesario volver a abrir la cavidad para comprobar si el diente ha sanado. Es un material versátil para una variedad de propósitos, incluyendo el tratamiento endodóntico, el relleno de la raíz y los apósitos a corto plazo. Como es suave con los tejidos blandos, es una excelente opción para los tratamientos peri-endodónticos.
La duración del apósito de hidróxido de calcio depende del objetivo del tratamiento. Un apósito antibacteriano de rutina puede durar hasta siete días. Si se ha reabsorbido una cantidad considerable de la pasta, se requiere un apósito adicional. El proceso continúa hasta que el diente deja de supurar.
Dycal es un tipo de cemento para odontología rígido autofraguante a base de hidróxido de calcio. También estimula la formación de dentina secundaria. El ingrediente activo de Dycal es el hidróxido de calcio. Se utiliza habitualmente en la preparación de empastes dentales y en el recubrimiento pulpar.
El recubrimiento pulpar directo es el procedimiento que intenta preservar la vitalidad de la pulpa en los casos donde no hay una historia de dolor persistente a los estímulos externos, cuando la pulpa se ha expuesto de forma accidental. La extirpación total de la pulpa coronaria, conocida como pulpotomía, es hoy en día el procedimiento más aceptado en el tratamiento de dientes jóvenes temporales y permanentes con exposición pulpar por caries o traumatismo. Luego de extraer la pulpa de la corona del diente, el tejido vivo de los conductos queda intacto y para protegerlo, se pone cemento de hidróxido de calcio para favorecer su cicatrización y conservación.
El recubrimiento pulpar indirecto consiste en conservar una cantidad de dentina cariada en el fondo de la preparación cavitaria con el objetivo de no exponer la pulpa. Posterior a ello, se aplica el cemento de hidróxido de calcio que tiene por objeto estimular y favorecer la recuperación de la pulpa. En este procedimiento, el hidróxido de calcio además de estimular la formación de dentina, induce la remineralización de la dentina reblandecida y la protege de los gérmenes.
En función del uso que esperemos darle al cemento de hidróxido de calcio, existen en el mercado diversas presentaciones de los productos. A continuación, te contamos sobre algunas de ellas.

- El cemento Calcimol LC de Voco es un hidróxido de calcio fotopolimerizable y radiopaco ideal para realizar recubrimiento pulpar indirecto o para usar como base debajo de cualquier material restaurador. Este cemento es perfecto para este uso y promueve la formación de dentina terciaria.
- El cemento hidróxido de calcio Dycal de Dentsply es de autopolimerización y se presenta en dos pastas: base y catalizador. Está indicado tanto para recubrimiento pulpar directo como indirecto y también como liner protector antes de la aplicación de adhesivo, barniz, cemento o cualquier otro material restaurador. Su composición no interfiere con la polimerización de otros materiales.
- El cemento hidróxido de calcio UltraCal XS de Ultradent tiene un efecto antibacteriano sobre los microorganismos al interior de los conductos a pesar de no tener un contacto directo con ellos, esto ocurre por la creación de un ambiente de pH elevado y la absorción del CO2 que necesitan las bacterias para su crecimiento.
- El cemento temporal sin eugenol de Vidu contiene hidróxido de calcio e hidroxiapatita. Aprovecha la propiedad antibacteriana y formadora de dentina del hidróxido de calcio para proteger las preparaciones entre sesión y sesión. Su presentación es en dos pastas: base y catalizador y su uso no afecta la polimerización de otros materiales, como lo haría un cemento que contenga eugenol. Y por si fuera poco, además, al igual que todos los productos Vidu, su huella de plástico es cero.
Cementos MTA: Agregado Trióxido Mineral
Los cementos MTA (Mineral Trioxide Aggregate) son materiales biocerámicos utilizados en odontología, especialmente en endodoncia y procedimientos de reparación dental. Están compuestos principalmente por óxidos de calcio, silicato de calcio y óxido de aluminio, lo que les confiere propiedades únicas.
Características principales:
- Alta biocompatibilidad: No genera reacciones adversas en los tejidos.
- Propiedades bioactivas: Favorece la formación de tejido duro (como dentina secundaria).
- Excelente sellado: Minimiza la filtración bacteriana.
- Resistencia a la humedad: Funciona bien en ambientes húmedos, como el interior del diente.
- Liberación de iones de calcio: Estimula la reparación ósea y la regeneración del tejido pulpar.
Los Cementos MTA son materiales muy valorados por su capacidad de promover la regeneración y su eficacia en tratamientos endodónticos avanzados. Encontrar un material obturador ideal en todos los aspectos ha sido un reto en el ámbito odontológico. En los años 90 se descubrió un nuevo material: el Agregado Trióxido Mineral (MTA), que fue creado por la Universidad de Loma Linda (California).
El MTA dental es un polvo de color blanco compuesto por partículas hidrofílicas que se endurecen en contacto con la humedad. Al hidratar el MTA, se fabrica un gel coloidal con un pH medio de 12.5.
Se trata de un componente indicado para el tratamiento pulpar, principalmente en obturación dental. También se emplea en dientes vitales, en apicoformaciones y en cirugía endodóntica.
De hecho, en los últimos años, se ha incrementado el empleo del cemento MTA dental, ya que favorece la formación del hueso y facilita la regeneración del ligamento periodontal sin provocar inflamación. Además, ofrece propiedades antibacterianas y una fuerza compresiva baja. Por ello, es un elemento muy apto para su uso en este tratamiento.
El MTA es un polvo compuesto por partículas hidrofílicas finas que fraguan en presencia de humedad. El MTA está compuesto por partículas de silicato tricálcico, dicálcico y óxidos (como óxido de bismuto para radiopacidad), lo que lo hace más robusto y adecuado para procedimientos de reparación y regeneración.
En comparación con otros componentes, el MTA dental presenta mejor adaptación y sellado y un grado menor de microfiltración.
Aplicaciones del MTA en Odontología
- Reparación de perforaciones dentales: Los cementos MTA aportan un sellado hermético y evitan la inflamación en la zona.
- Recubrimientos pulpares y pulpotomías: El MTA dental evita la filtración bacteriana y ha demostrado tener un alto grado de biocompatibilidad.
- Barrera durante el blanqueamiento dental: Se puede utilizar como material de barrera coronaria evitando la penetración de bacterias y colorantes.
- Terapia en pulpas no vitales: Se recomienda la creación de una barrera apical con MTA en dientes con pulpas necróticas y ápices abiertos.
Ventajas y Limitaciones del Cemento MTA
El cemento MTA se ha consolidado como uno de los materiales más efectivos en endodoncia gracias a sus propiedades únicas. Sin embargo, como cualquier material, también presenta limitaciones que deben tenerse en cuenta.
A pesar de sus limitaciones, como su costo elevado y su manipulación más exigente, ofrece beneficios únicos que lo posicionan como una opción preferida frente a otros materiales convencionales.
Por ello, ponemos a tu disposición una amplia variedad de cementos MTA de las mejores marcas, diseñados para ajustarse a tus necesidades clínicas.
El Cemento y la Salud Periodontal
Este componente fundamental del periodonto de inserción representa un eslabón crucial en la cadena biomecánica que permite la articulación funcional entre el diente y el hueso maxilar o mandibular.
En periodoncia, la preservación y regeneración del cemento constituye un objetivo primordial en terapias regenerativas. Los procedimientos de raspado y alisado radicular deben equilibrar la eliminación de toxinas bacterianas con la preservación del cemento viable, particularmente en el tercio cervical donde predominan las fibras de Sharpey fundamentales para la reinserción.
Hipercementosis: Caracterizada por deposición excesiva de cemento, principalmente en la región apical y menos frecuentemente en toda la superficie radicular. Radiográficamente se observa como ensanchamiento apical o radicular generalizado con mantenimiento del espacio periodontal. Aunque generalmente asintomática, puede complicar procedimientos endodónticos o exodoncias.
En regeneración periodontal, el descubrimiento de proteínas derivadas de la matriz del esmalte (Emdogain®) ha revolucionado las aproximaciones terapéuticas. Estas proteínas, principalmente amelogeninas, recapitulan procesos del desarrollo embriológico, estimulando la diferenciación de cementoblastos y la formación de nuevo cemento acelular con inserción funcional de fibras.
Las terapias celulares basadas en células madre mesenquimales del ligamento periodontal (PDLSC) o células progenitoras del folículo dental muestran potencial para diferenciarse en cementoblastos funcionales.