La técnica BOPT (Biological Oriented Preparation Technique) es un procedimiento protésico que ha ganado popularidad en el campo de la periodoncia. Esta técnica se basa en la preparación de dientes periodontalmente sanos, es decir, aquellos cuya encía adyacente no presenta ninguna enfermedad, con el objetivo de obtener un resultado estético y estable.
La técnica BOPT se describió teóricamente por primera vez en el año 2013, como resultado de un estudio liderado por el doctor Ignazio Loi y el técnico Antonello Di Felice. Por ello es un procedimiento que se lleva a cabo en muchos casos en la actualidad.
¿En qué consiste la técnica BOPT?
Antes de colocar la corona o prótesis sobre un diente, es imprescindible llevar a cabo un tallado sobre la pieza en cuestión. Lo primero es comenzar con el tallado empleando una fresa rotatoria. Al cicatrizar, por el propio proceso de regeneración de los tejidos, se va creando nueva encía cuya estructura tiende a ir hacia el lugar donde irá la corona. Después, se coloca la corona provisional que no se podrá retirar hasta haber completado el proceso de cicatrización, en aproximadamente 4 semanas.
Además, al lograr un aumento del volumen de la encía a través del tallado del diente, se consigue una mejor estabilidad de la prótesis y un aspecto más natural. De este modo, se fortalece el tejido gingival, mejorando el resultado a nivel estético y también funcional.
Ventajas de la técnica BOPT
La técnica BOPT tiene grandes ventajas para ti, pero no todas las clínicas la ofrecen. Si necesitas una prótesis dental o un implante, pide tu cita con una de nuestras clínicas en Madrid. En Ferrus & Bratos realizamos la técnica BOPT para que el resultado de tu tratamiento sea estético, natural y duradero. En tu primera visita, varios de nuestros doctores valorarán tu caso y harán, totalmente gratis, un estudio de tu boca.
Es fundador de la Clínica Dental Ferrus & Bratos, donde ejerce de periodoncista e implantólogo. Es licenciado en Odontología y se especializó a través del Máster en Periodoncia e Implantes de la Universidad Complutense de Madrid.
En Ferrus&Bratos cumplimos con el RGPD de la UE por lo que tus datos están seguros.
Índices Periodontales: Evaluación de la Salud Gingival
La detección de la placa existente y de la inflamación marginal al inicio y durante el tratamiento es importante tanto para el odontólogo como para el paciente. Para ello se desarrollaron numerosos sistemas de índices, los cuales también son útiles para la documentación de los casos clínicos. Se distinguen tres tipos de índices: el índice de placa, el índice gingival y el índice periodontal.
Algunos índices son muy complejos y son más adecuados para ser utilizados en estudios científicos. En cambio los índices para el manejo diario en la consulta dental se deben poder determinar de forma fácil y rápida, y deben ser fácilmente comprensibles para el paciente.
Es útil determinar un índice de placa y un índice gingival en el momento de la profilaxis y también en la fase preparatoria del tratamiento periodontal. El índice de placa refleja la situación actual de la placa, mientras que el índice gingival muestra la reacción inflamatoria en la encía marginal como respuesta a la exposición a la placa durante los días anteriores.
El uso de índices periodontales facilita el diagnóstico precoz del inicio y de la progresión de la periodontitis.
Índices de Placa
El objetivo es evidenciar la situación de la higiene oral del paciente en base a la placa supragingival existente y detectar los cambios que se produzcan durante el tratamiento. Se señalarán al paciente aquellas zonas que sean especialmente problemáticas, las cuales serán objeto de una mayor atención en el momento de motivar y dar las instrucciones pertinentes al paciente.
La mejor forma de visualizar los depósitos es mediante la tinción de la placa con reveladores especiales. Para determinar los índices que se describen a continuación se utilizarán siempre reveladores de placa (fig. 1). Otros índices se evalúan por inspección con secado al aire.
Figura 1. La placa teñida también es perfectamente visible para el paciente.
Índice de placa en el espacio interproximal (IPI según Lange, 1975)
Se tiñe la placa y se determina su presencia en los espacios interproximales por lingual en el 1.er y en el 3.er cuadrantes y por vestibular en el 2.º y el 4.º cuadrantes y se documenta el resultado obtenido (fig. 2).
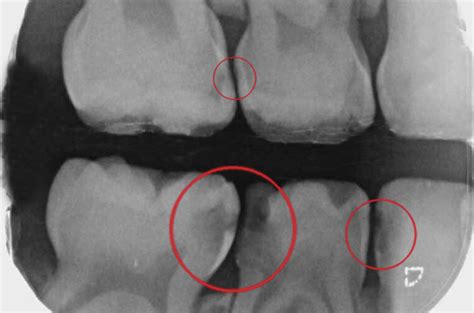
Figura 2. Puntos de medición y cálculo del índice de placa en los espacios interproximales.
Ventajas:
- La determinación es rápida incluso sin la asistencia de un auxiliar, dado que se trata de una decisión de sí/no.
- El cálculo es rápido en base a una tabla (fig. 3).
- Permite una buena motivación del paciente gracias a la tinción y al valor porcentual fácilmente comprensible.
- El IPI es un índice especialmente adecuado para el control clínico de la higiene oral, sobre todo en las regiones interproximales, más problemáticas.
Desventajas:
- Sólo se tiene en cuenta la placa interproximal y no la presente en lingual y en vestibular. Esto puede llevar a interpretaciones erróneas durante el tratamiento periodontal de apoyo en pacientes muy motivados en caso de empeorar la higiene oral, dado que el empeoramiento se manifiesta más en regiones como las caras linguales de los molares inferiores.
- No se tiene en cuenta la cantidad de placa, es decir, es irrelevante si la placa apenas es perceptible o si cubre toda la superficie dentaria.
- El índice no es adecuado para ser utilizado en estudios clínicos.

Figura 3. Tabla de valoración para el IPI.
El objetivo de las diferentes medidas de higiene oral es conseguir un IPI de < 35%.
Índice de placa (Plaque Control Record, PCR, O'Leary et al, 1972)
Después de la tinción se valora con una decisión de sí/ no la presencia de placa en el margen gingival en 4 superficies por diente (mesial, distal, vestibular y lingual). Existe también la posibilidad de dividir la superficie en 6 zonas. El índice se expresa en el porcentaje de superficie estudiada cubierta de placa:
Ventajas:
- El índice es útil para el control evolutivo de la higiene oral, sobre todo en pacientes con enfermedad periodontal, dado que se valora la presencia de depósitos en el margen gingival de todas las superficies.
- La determinación es rápida incluso sin la asistencia de un auxiliar, dado que se trata de una decisión de sí/no.
- Se tienen en cuenta también las zonas lingual y vestibular.
- Se valoran los depósitos de placa próximos a la encía relacionados directamente con el desarrollo de la gingivitis.
Desventajas:
- Requiere algo más de tiempo que el IPI.
- No se tiene en cuenta la cantidad de placa, si bien esto no representa una desventaja importante en lo que se refiere a enfermedades gingivales.
El objetivo de las diferentes medidas de higiene oral es conseguir un PCR máximo del 10%.
Índice de Quigley-Hein modificado por Turesky et al, 1972
Para determinar este índice se tiñe la placa y se mide la acumulación de la placa en seis puntos del diente: 1 mesiovestibular; 2 vestibular; 3 distovestibular; 4 mesiolingual; 5. lingual; 6. distolingual Se valoran todos los dientes excepto los terceros molares, los dientes recubiertos con corona o los dientes con restauraciones cervicales.
Clasificación:
Figura 4. Clasificación según el índice de Quigley-Hein.
- Grado 0 Ausencia de placa
- Grado 1 Puntos discontinuos de placa en el margen cervical del diente
- Grado 2 Banda continua de placa de menos de 1 mm de anchura en el margen cervical del diente
- Grado 3 Banda continua de placa de más de 1 mm, pero que cubre menos de un tercio de la corona
- Grado 4 La placa cubre como mínimo un tercio, pero menos de dos tercios de la corona
- Grado 5 La placa cubre dos tercios o más de la corona
Ventajas:
- Buena valoración de la eficacia de las medidas de higiene oral y estimación de la higiene oral en general.
- Se tiene en cuenta la cantidad de placa.
Desventajas:
- El índice es menos eficaz en la zona del surco gingival.
- No se incluyen dientes con restauraciones.
- Hace falta invertir más tiempo en la valoración.
Índices Gingivales
Los índices gingivales se determinan debido a la relación causal existente entre la placa supragingival y la inflamación de la encía marginal. Aunque el paciente se esmere en mejorar la higiene oral inmediatamente antes de la visita al odontólogo, una higiene oral previa defectuosa deja su rastro en forma de reacción gingival visible. En la mayoría de los índices se recurre al sangrado marginal (fig. 5) como signo inflamatorio más evidente.
En la práctica diaria de la consulta dental son útiles los índices que se determinan de forma fácil y rápida y se basan en una simple decisión de sí/no. Para los estudios científicos existen otros índices que tienen en cuenta además el grado de inflamación gingival (intensidad de sangrado, cambio de color y de forma).
Figura 5. Sangrado marginal, un signo claro de inflamación.
Índice de sangrado sulcular modificado (por Lange)
El índice se basa en el síntoma inicial de la gingivitis, el sangrado sulcular. Se toma una simple decisión de sí/no sin clasificación por grados. Se utiliza una sonda periodontal (sonda de la OMS) para aplanar el surco gingival hacia la punta de la papila.
La medición se realiza en la zona interproximal en sentido contrario al IPI, es decir, en el 1.er y 3.er cuadrantes por vestibular y en el 2.º y 4.º cuadrantes por lingual. Se valora el sangrado aproximadamente 10-30 s después de la provocación.
Ventajas:
- La determinación es sencilla y rápida y el resultado se puede leer en una tabla (fig. 3).
- Se valora la región interproximal que suele ser la zona más problemática en cuanto a la higiene oral y la que muestra la destrucción periodontal más intensa.
Desventajas:
- No se determina la gravedad del sangrado y, por lo tanto, de la gingivitis.
- Se valora únicamente la región interproximal.
Valoración:
- ISS 50-100 Inflamación intensa y generalizada del periodonto
- ISS 20-50% Gingivitis moderada que requiere un tratamiento intensivo
- ISS 10-20% Gingivitis leve, pero que requiere tratamiento
- ISS < 10% Periodonto sin signos de alteración clínica
El objetivo del tratamiento de mantenimiento después de un tratamiento inicial es conseguir un ISS < 10%.
Índice de sangrado gingival (ISG, Ainamo y Bay, 1975)
Se presiona el margen gingival con una sonda periodontal roma. Se valora la presencia de sangrado en 4 o 6 puntos (los mismos que para el PCR) transcurridos aproximadamente 10 s. El resultado de esta exploración debe corresponder aproximadamente al sangrado provocado por el cepillado dental.
Este índice se puede combinar con el PCR.
Ventajas:
- La determinación es rápida, dado que se trata de una decisión de sí/no.
- Se tiene en cuenta también la inflamación marginal en las superficies linguales y vestibulares.
Desventajas:
- La determinación de este índice requiere algo más de tiempo que el ISS.
- No se determina la intensidad de la inflamación.
Índice de sangrado papilar (ISP, Saxer y Mühlemann, 1975)
Se presionan las papilas con una sonda periodontal roma y se valora el sangrado al cabo de un máximo de 30 s.
Se valora la intensidad del sangrado provocado del siguiente modo:
- 0 = ausencia de sangrado, ni siquiera después de 30 s
- 1 = no aparece un punto de sangre hasta al cabo de unos segundos después del sondaje
- 2 = sangrado inmediatamente después del sondaje
- 3 = sangrado ante el más leve contacto con la papila, extensión del sangrado a lo largo del surco
Las zonas de registro se localizan, igual que para el IPI, en el primer y tercer cuadrantes por lingual y en el segundo y el cuarto cuadrantes por vestibular.
Ventajas:
- Se tiene en cuenta la intensidad del sangrado y de la gingivitis.
- Se puede utilizar este índice para motivar al paciente.
Desventajas:
- La determinación es relativamente laboriosa.
- El valor obtenido no es tan ilustrativo para el paciente como un valor porcentual.
Índices Periodontales
La detección precoz de la periodontitis es esencial, dado que es una enfermedad que suele ser asintomática y algunas de sus formas clínicas muestran una progresión rápida.
Índice periodontal (PSI)
Este índice sirve para obtener una visión global rápida del estado periodontal y de la necesidad de tratamiento del paciente. Se determina mediante una sonda periodontal OMS (fig. 6) con objeto de conseguir una lectura y una clasificación rápidas. En los adultos se miden 6 puntos por diente, excepto en los terceros molares. Se determina la puntuación máxima de cada sextante y se documenta.
En lo que se refiere a los niños se recomienda iniciar las determinaciones de este índice a partir de los 8-10 años de edad. En este grupo de edad, la medición se limita a los dientes 11 y 31, y a los primeros molares, dado que la periodontitis agresiva, localizada, de inicio precoz suele manifestarse de entrada en los primeros molares y los incisivos.
Figura 6. Divisiones de la sonda periodontal OMS.
Clasificación:
- Código 0 Profundidad de sondaje < 3,5 mm (la banda negra es totalmente visible), ausencia de cálculo dental, de depósitos o de márgenes de restauración sobresalientes, no hay sangrado
- Código 1 Profundidad de sondaje < 3,5 mm (la banda negra es totalmente visible), ausencia de cálculo dental, de depósitos o de márgenes de restauración sobresalientes, sangrado
- Código 2 Profundidad de sondaje < 3,5 mm (la banda negra es totalmente visible), cálculo dental, depósitos y/o márgenes de restauración sobresalientes
- Código 3 Profundidad de sondaje > 3,5 mm, pero < 5,5 mm (banda negra parcialmente visible)
- Código 4 Profundidad de sondaje > 5,5 mm (banda negra no visible)
En presencia de otros signos clínicos como afectación de furca, recesiones o movilidad dentaria, se hace una marca con un asterisco (*).
Los códigos 3 y 4 requieren una exploración diagnóstica periodontal más exhaustiva.
Un código 0 no requiere ningún tipo de intervención, en los códigos 1 y 2 hace falta instruir al paciente y, si fuera necesario, se realiza una limpieza dental profesional y se eliminan zonas de retención de placa en las restauraciones.
Sangrado al sondaje (BOP)
Este índice se determina junto con el índice periodontal e indica la presencia de inflamación en las bolsas periodontales. Se valora la presencia de sangrado aproximadamente 10-30 s después del sondaje. En el caso ideal, se valoran 6 puntos por diente.
Valoración:
Para obtener una valoración precisa hace falta descartar la presencia de una inflamación marginal, la cual se valora mediante el índice gingival previamente determinado.
En combinación con valores de sondaje altos (> 3 mm), un sangrado al sondaje positivo indica una inflamación periodontal y, por lo tanto, una progresión de la periodontitis. Los factores causales hay que buscarlos en la presencia de placa y cálculo subgingival.
La presencia de placa bacteriana es un factor decisivo en la aparición y la progresión de la gingivitis y la periodontitis. La eliminación de la placa es por consiguiente uno de los elementos fundamentales del tratamiento periodontal sistemático y del tratamiento periodontal de apoyo posterior (citas de revisión). La motivación y la instrucción del paciente para mejorar su higiene oral son esenciales, junto con la limpieza dental profesional, para conseguir buenos resultados a largo plazo.
Este fenómeno clínico constituye uno de los signos cardinales de la enfermedad gingival y periodontal, sirviendo como indicador diagnóstico fundamental y parámetro de monitorización terapéutica. La acumulación de biofilm dental (placa bacteriana) en el margen gingival y surco gingival provoca una respuesta inflamatoria del organismo. Esta inflamación produce cambios vasculares significativos en los capilares del tejido conectivo subepitelial gingival, incluyendo vasodilatación, aumento de permeabilidad vascular y formación de nuevos vasos sanguíneos (angiogénesis inflamatoria).
El epitelio del surco gingival, normalmente firmemente adherido al diente, se desprende parcialmente y se ulcera en presencia de inflamación, reduciendo la barrera protectora y exponiendo el tejido conectivo vascular subyacente. Las fluctuaciones hormonales, particularmente durante embarazo, pubertad o asociadas al ciclo menstrual, potencian la respuesta inflamatoria gingival frente al biofilm dental.
👉 PERIODONTITIS o PIORREA: Tratamiento eficaz para CURAR tus ENCÍAS 👄
El sangrado al cepillado constituye frecuentemente la primera manifestación percibida por el paciente, observando sangre en el cepillo dental o al escupir durante la higiene oral. El sangrado espontáneo, que ocurre sin estímulo mecánico aparente, indica inflamación severa con fragilidad vascular significativa. El sangrado al sondaje periodontal (BOP, Bleeding On Probing) representa el parámetro clínico diagnóstico más objetivo en la evaluación profesional. Se considera positivo cuando aparece sangrado dentro de los 30 segundos tras el sondaje suave del surco gingival con sonda periodontal calibrada.
El valor predictivo del sangrado al sondaje ha sido ampliamente estudiado, mostrando que sitios con sangrado persistente (en múltiples visitas consecutivas) presentan riesgo significativamente mayor de pérdida de inserción futura comparados con sitios sin sangrado. La instrucción sobre interpretación correcta de signos de alarma evita subestimación de problemas incipientes. Individuos con trastornos de coagulación hereditarios (hemofilia, enfermedad de von Willebrand) o adquiridos (trombocitopenia, leucemias) pueden presentar sangrado gingival desproporcionado incluso con mínima inflamación. Distingan entre diferentes etiologías de sangrado (inflamatoria vs.
Actualmente, se considera que la ausencia de sangrado al sondaje (BOP, del inglés bleeding on probing) y una profundidad de bolsa al sondaje (PPD, del inglés probing pocket depth) ≤ 4 mm son indicadores del éxito de la terapia periodontal no quirúrgica. Sin embargo, no siempre es posible alcanzar estos objetivos, ya que existen varios factores que pueden comprometer la respuesta al tratamiento inicial.
En estos casos, se requiere un tratamiento adicional, como la reinstrumentación no quirúrgica (con o sin medidas adyuvantes) o la cirugía de colgajo. La aplicación de derivados de la matriz del esmalte (EMD, del inglés enamel matrix derivative) en la superficie radicular expuesta quirúrgicamente permite el tratamiento de bolsas residuales profundas asociadas a defectos intraóseos y de furcación, facilitando el aumento de la inserción clínica y la reducción de la profundidad al sondaje.
En cambio, los resultados de la aplicación de EMD en la fase inicial de la terapia periodontal (no quirúrgica) son contradictorios; algunos estudios han mostrado resultados positivos, mientras que otros no han evidenciado beneficios adicionales. En cualquier caso, hasta la fecha no se había investigado si la utilización de EMD podía mejorar los resultados de la reinstrumentación de las bolsas residuales tras las fases iniciales de la terapia periodontal activa.
Por eso, el objetivo de este estudio fue evaluar el potencial beneficio de la aplicación de EMD como adyuvante de la reinstrumentación de las bolsas en comparación con la reinstrumentación sola.
Se realizó un ensayo clínico aleatorizado, multicéntrico, con diseño de boca dividida, de 12 meses de duración. Los participantes del estudio eran pacientes con periodontitis generalizada moderada o avanzada que habían sido reevaluados después de 3-6 meses del tratamiento periodontal inicial no quirúrgico.
Debían tener un mínimo de 2 bolsas residuales con PPD ≥ 5 y ≤ 8 mm, BOP y movilidad ≤ grado 1, localizadas en cuadrantes distintos o separadas entre sí por 3 o más dientes. Tras la reinstrumentación, se asignó de forma aleatoria cada una de las bolsas al grupo tratado con EMD como adyuvante o al grupo control (sin EMD). Se midieron los parámetros de PPD y BOP en 6 sitios por diente, tanto al inicio como a los 6 y 12 meses después del retratamiento. El estudio incluyó a 44 pacientes con edades comprendidas entre los 31 y los 74 años, de los cuales, 43 y 40 seguían en el estudio a los 6 y 12 meses, respectivamente.
El retratamiento periodontal redujo de forma estadísticamente significativa la PPD a los 6 y 12 meses, tanto en el grupo EMD como en el grupo control. Sin embargo, la diferencia de la media de la PPD mostró un beneficio adicional con la aplicación de EMD, de 0.79 ± 1.3 mm, a los 6 meses y de 0.85 ± 1.1 mm, a los 12 meses. Asimismo, a lo largo del seguimiento, la reducción del porcentaje de sitios con BOP fue mayor en el grupo EMD respecto al grupo control. Por último, la proporción de sitios con cierre de la bolsa periodontal -definida como una PPD ≤ 4 mm en ausencia de BOP- también fue mayor en el grupo EMD, tanto a los 6 como a los 12 meses después del retratamiento.
En resumen, la utilización de EMD en la reinstrumentación subgingival de los sitios residuales tras las fases iniciales de la terapia periodontal resultó en una mejora de los parámetros clínicos. Jentsch HFR, Roccuzzo M, Pilloni A, Kasaj A, Fimmers R, Jepsen S. J Clin Periodontol. 2021.
tags: #que #es #bop #en #periodoncia