La ingestión accidental de cuerpos extraños es una situación de alta frecuencia en la consulta médica, tanto para la población pediátrica como para la adulta, y pueden ser causa de morbilidad e incluso de mortalidad. En adultos mayores, se han reportado a las prótesis dentales, particularmente las parciales removibles, como los objetos más frecuentemente ingeridos en forma accidental.
En este artículo, exploraremos los riesgos asociados con la ingestión accidental de una prótesis dental, las posibles complicaciones y las medidas preventivas que puedes tomar. También abordaremos el tema de las infecciones en los implantes dentales, sus síntomas y tratamientos.
¿NECESITAS PRÓTESIS DENTAL? 👅 ¡Deberías ver este vídeo! Ft @Dentalk
Ingestión accidental de prótesis dental fija (cantilever)
Se presenta un caso de ingestión accidental de un puente de tipo cantilever metalocerámico de tres unidades en un paciente masculino de 51 años con historia de remoción quirúrgica de carcinoma colorrectal y colostomía provisoria (ano contranatura) para recuperación intestinal cuatro años antes.
Aun cuando la naturaleza del objeto ingerido y las condiciones patológicas previas intestinales ponderan una conducta quirúrgica de remoción preventiva, dado el carácter asintomático y el control radiográfico del desplazamiento normal del objeto durante las primeras 24 horas, se optó por una conducta expectante que se resolvió finalmente con la excreción espontánea del mismo.
Si bien la rehabilitación protésica fija debería brindar seguridad y estabilidad, un diseño sesgado del puente (indicación errónea del cantilever y pernos cortos) puede originar importantes daños potenciales (aspiración, perforación de esófago, absceso y fístula enterocólica, obstrucción intestinal), terapéuticas fuertemente invasivas e incluso la misma muerte del paciente, todos sucesos con claras connotaciones legales.
¿Qué hacer si se cae un tornillo de implante dental?
En algunos casos, el paciente podría tragar el tornillo del implante sin darse cuenta. Si se cae un tornillo de implante dental, es fundamental actuar con rapidez y acudir a una clínica dental especializada. Dependiendo de la causa, el dentista podrá volver a colocar el tornillo, reemplazarlo o, en casos más complejos, evaluar la necesidad de un nuevo implante.
Implantes dentales e infecciones
Los implantes dentales, al igual que los dientes naturales, pueden verse afectados por una infección. Una vez que el implante se ha integrado, es fundamental mantener libre de infecciones el hueso que lo sustenta. De esta forma evitaremos su destrucción y, por tanto, la pérdida del implante.
El soporte óseo está expuesto a diferentes riesgos que os contaremos más adelante. Antes vamos a recordar qué es un implante dental y cuál es su mecanismo de integración en el hueso.
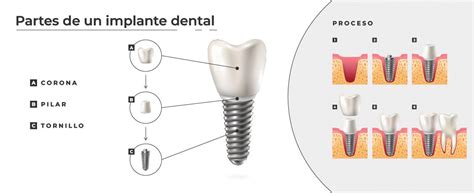
Como ya os hemos explicado en otros post de este blog, los implantes dentales son dispositivos de titanio que se colocan en el interior de los maxilares con el objetivo de servir de soporte a una prótesis dentaria.
Los implantes de titanio experimentan el fenómeno conocido como oseointegración, que básicamente consiste en la unión íntima de la superficie del implante con el tejido óseo.
La oseointegración es posible porque, a diferencia de lo que ocurre con los otros metales, el titanio es biológicamente inerte, es decir, no desencadena una reacción de rechazo o ataque por parte del organismo.
Nuestro cuerpo no lo interpreta como un material extraño, sino que lo considera como biocompatible o amigable, y por ello promueve el crecimiento del tejido óseo en la periferia del implante.
De este modo el implante de titanio queda mecánicamente soldado al maxilar o a la mandíbula. Por ello las medidas higiénicas y de control de placa son fundamentales para la supervivencia del implante a medio y largo plazo.
Si la higiene y el control de la placa no son adecuadas, y especialmente si confluyen otros factores como la genética, la diabetes, el consumo de tabaco u otras sustancias, tratamientos con fármacos que afectan el metabolismo óseo -como los inhibidores de la bomba de protones (Omeprazol)- o el déficit de vitamina D, se van a producir dos situaciones adversas:
- Mucositis periimplantaria: Inflamación de los tejidos gingivales que rodean el implante.
- Periimplantitis: Si no controlamos la mucositis, se puede producir la falta o pérdida de tejido óseo y, a largo plazo, la pérdida del implante.
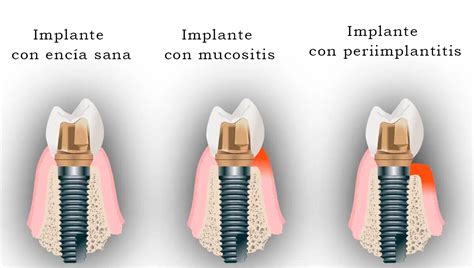
Principales síntomas de infección de un implante dental
- Aparición de inflamación.
- Sangrado en los implantes.
- Supuración.
- Mal sabor o mal olor, y más raramente dolor.
- Exposición del cuerpo de los implantes.
- Movilidad del implante.
Tratamiento de los implantes dentales infectados
Hoy por hoy la prevención y el diagnóstico temprano son las mejores armas para combatir las infecciones de los implantes dentales.
Según el nivel de gravedad de la infección, existen tres líneas de tratamiento.
- Higiene: El tratamiento de los implantes afectados por mucositis periimplantaria debe orientarse fundamentalmente a restablecer la salud mediante medidas de higiene, tanto profesionales -limpiezas con ultrasonidos, polvo de glicina, etc.- como de autocuidado.
Tu odontólogo debe comprobar que el diseño de las estructuras protésicas es el adecuado para permitir el acceso a las emergencias de los implantes de forma que puedan ser higienizados satisfactoriamente.
En casa es necesario reforzar las rutinas de limpieza:
- 2-3 veces al día (imprescindible por la mañana y por la noche).
- Técnica de cepillado correcta.
- Limpieza interproximal con cepillos, seda o superfloss, e irrigadores orales, sobre todo en las zonas de implantes.
- Utilización complementaria de geles o colutorios antisépticos.
- Tratamiento quirúrgico e implantoplastia: Cuando la mucositis ha progresado y producido la perdida de soporte óseo estamos ante una periimplantitis. Su manejo es notoriamente más complejo que el de la mucositis y aún no goza de consenso científico.
En la mayoría de los casos el tratamiento es conservador. Consiste en la eliminación mecánica de los restos bacterianos (sarro, placa, etc.) de la superficie del implante.
Además, tu odontólogo debe desbridar y quitar el tejido blando inflamado que rodea el implante.
Los casos menos agresivos de periimplantitis se pueden solucionar con la limpieza mecánica y/o química del implante, de los tejidos blandos que lo rodean y con el pulido de su superficie
La cirugía bucal se completa con una implantoplastia -eliminación de espiras o roscas del implante que han quedado al descubierto por la pérdida de hueso - y pulido de la superficie del implante dental, que ayudará a dificultar en el futuro la acumulación de placa.
Para la implantoplastia aplicamos distintos protocolos de fresado con turbina dental o instrumentos de baja velocidad. En algunos casos, a la vez que fresamos, intentamos regenerar el hueso mediante biomateriales o material autólogo.
Es frecuente que la pérdida de tejido óseo vaya acompañada de pérdida de tejido gingival, por lo que también la implantoplastia se puede complementar con injertos de encía o de tejido conectivo. Generalmente se obtienen del paladar del paciente y su objetivo será modificar el entorno del implante para hacer más eficaz su limpieza y para estabilizar su situación.
También antibióticos específicos como el metronidazol han demostrado su utilidad en los casos de periimplantitis y pueden emplearse como coadyuvantes en este proceso.
El manejo de la periimplantitis debe englobarse siempre en una estrategia integral de mantenimiento del paciente para intentar conservar los implantes en boca el mayor tiempo posible y así también poder prolongar la vida de las prótesis dentarias.
En este contexto se debe vigilar el estado de salud general de paciente, por si hubiera condiciones sistémicas que pudieran estar interfiriendo en la evolución de la periimplantitis - tratamientos farmacológicos, tabaco, diabetes, etc.-.
Especialmente importante es el control periodontal, pues los periodontopatógenos de las bolsas de los dientes vecinos pueden influir en los implantes.
- Retirada del implante: En su versión más agresiva, como son los casos con supuración activa que no responden a medidas antibióticas y quirúrgicas, la periimplantitis puede obligar a retirar el implante.
La retirada del implante es hoy en día un procedimiento bastante sencillo. Existe instrumental específico capaz de desenroscar progresivamente el implante del tejido óseo, de modo similar a un sacacorchos en una botella.
¿Cómo prevenir la infección de un implante dental?
Los estudios actuales sugieren que para prevenir la infección de los implantes dentales y promover su éxito a largo plazo, deben seguirse una serie de pautas clínicas y de autocuidado.
Por ello en nuestra clínica tenemos muy en cuenta antes de la colocación del implante factores como la correcta selección del paciente, el estado de salud general y salud dental, la planificación quirúrgica, la calidad del tejido óseo y de la encía o el diseño de la prótesis.
Del mismo modo, aconsejamos a nuestros pacientes sobre la necesidad de mantener una correcta higiene y unos hábitos de vida saludables - alimentación sana, control del estrés y, especialmente, evitar el tabaco-.
Importancia de las revisiones en los implantes dentales
Algunas revisiones científicas, como la de Derk y Tomassi et al., que analiza 15 estudios epidemiológicos, indican que casi la mitad de los pacientes portadores de implantes van a sufrir algún tipo de infección en sus implantes a medio o largo plazo.
Por otra parte, un reciente estudio de la Sociedad Española de Periodoncia (SEPA) ha constatado que uno de cada cuatro pacientes con implantes se expone al riesgo de perder algún implante por periimplantitis, en ausencia de tratamiento.
Teniendo en cuenta estos datos, el cumplimiento del calendario de revisiones diseñado para cada paciente es el único medio de asegurar un cierto control sobre la evolución de los implantes a lo largo del tiempo.
El protocolo de revisiones de la clínica del Dr. Constantino Colmenero incluye exámenes clínicos de dientes e implantes, sondajes gingivales si procede, chequeo de ajustes protésicos y del apretamiento de coronas y pilares, y estudio radiológico. Asimismo contempla cuidados específicos eventuales, como desmontajes y montajes protésicos con higienizaciones.
Finalmente, si detectamos alguna anomalía o factor de riesgo durante la revisión, propondremos a nuestros pacientes un protocolo individualizado y consensuado, ya que es primordial su cumplimiento y colaboración para la supervivencia del implante.
Recuerda que la prevención y el diagnóstico temprano es hoy por hoy el mejor tratamiento.
Una visita rutinaria al dentista puede salvar tu implante.
Recomendaciones post-cirugía odontológica
Después de una cirugía odontológica es esencial seguir algunos cuidados para evitar complicaciones y asegurar el éxito de la intervención. Para garantizar que todo va a ir bien y que no vamos a tener que enfrentarnos a ningún problema, una de las precauciones principales es consumir el alcohol y el tabaco. El tabaco y el alcohol son dos sustancias muy dañinas para nuestra salud, de eso no cabe nada.
Tras una intervención odontológica, son de igual forma los peores enemigos que podemos tener. Y es que, como en cualquier proceso de cicatrización, el alcohol y el tabaco dificultan y retrasan la curación, al aumentar considerablemente el riesgo de infecciones. El alcohol y, sobre todo el tabaco, son unos de los principales responsables del fracaso de ciertos tratamientos, como es el caso de los implantes dentales. Merman la capacidad de defensa de nuestro sistema inmunitario frente a las agresiones de microbios, al hacer que disminuya el aporte de sangre al hueso y a la encía.
Tras una cirugía oral es importante que sigas algunas recomendaciones para garantizar la absoluta recuperación y la prevención de complicaciones.
- Cepíllate los dientes tres veces al día de forma exhaustiva.
- Utiliza para ello un cepillo diseñado para las necesidades de los periodos posquirúrgicos (si tu odontólogo así te lo recomienda).
- Emplea también hilo dental o un cepillo interdental para asegurarte que eliminas toda la placa bacteriana de entre los dientes.
- No realices ejercicio físico de intensidad durante al menos una semana tras la intervención.
Si estás sufriendo síntomas de un rechazo de tu implante dental y buscas un dentista en Barcelona, nuestro equipo de profesionales te ayudará a solucionarlo. Puedes encontrarnos en nuestra clínica dental en Les Corts o en nuestra clínica dental en Nou Barris.
Síndrome de la boca seca (Xerostomía)
La sensación de tener la boca seca, especialmente al utilizar prótesis dentales, es un problema que no solo afecta el bienestar general, sino también la calidad de vida de muchas personas. Si te estás luchando contra este síntoma, es importante que entiendas qué lo provoca y cómo puedes manejarlo para recuperar tu confort y salud bucal. Pero si el problema persiste por mucho tiempo, lo mejor es que consultes con un especialista.
¿Pueden las prótesis dentales provocar sequedad en la boca?
Aunque las prótesis dentales en sí mismas no causan sequedad bucal, muchas personas que las usan experimentan esta sensación. La clave aquí es la xerostomía, un término médico para describir la sequedad en la boca que afecta a muchos usuarios de prótesis.
Xerostomía: Síndrome de la boca seca
La xerostomía es más que una simple molestia. Este síndrome implica una disminución significativa del flujo salival, lo que puede alterar la composición de la saliva. La falta de saliva afecta a la lubricación natural de la boca, necesaria para hablar, masticar y proteger contra infecciones.
Factores como la edad, ciertos medicamentos como antihistamínicos y antidepresivos, y enfermedades como el síndrome de Sjögren contribuyen a este estado. Además, una dieta blanda que no requiere masticación puede reducir aún más la producción de saliva.

¿Cuáles son las causas del síndrome de la boca seca?
La xerostomía puede deberse a diversos factores, que impactan directamente en la función de las glándulas salivales:
- Envejecimiento: Las glándulas salivales pierden eficiencia con la edad, especialmente después de los 60 años.
- Medicamentos y polifarmacia: Algunos medicamentos, como los antihipertensivos y psicofármacos, y el uso simultáneo de varios medicamentos pueden disminuir la producción de saliva.
- Enfermedades sistémicas: Afecciones como la diabetes y el síndrome de Sjögren afectan directamente la producción salival.
- Terapias médicas: La radioterapia y la quimioterapia en la región de la cabeza y el cuello pueden dañar las glándulas salivales.
- Estrés y ansiedad: Estos factores emocionales pueden reducir la secreción de saliva.
- Deshidratación: La falta de líquidos reduce la disponibilidad de agua para la saliva.
- Hábitos de vida: El consumo de alcohol, tabaco y cafeína puede exacerbar la sequedad bucal.
- Dieta blanda y falta de masticación: Una dieta que no estimula las glándulas salivales contribuye a la reducción de saliva.
- Problemas dentales y cambios hormonales: La ausencia de dientes y las fluctuaciones hormonales, como las que ocurren durante la menopausia, también pueden causar sequedad en la boca.
Debes tener en cuenta cada uno de estos factores y ajustar el cuidado bucal y los hábitos diarios para manejar adecuadamente la sequedad bucal.
Principales síntomas de la xerostomía
Identificar los síntomas de la xerostomía es esencial para un diagnóstico y tratamiento oportunos:
- Sensación de sequedad en la boca: Este es el indicativo más claro de xerostomía, donde la boca se siente constantemente seca.
- Saliva viscosa y pegajosa: La saliva puede volverse espesa y pegajosa, dificultando el habla y la deglución.
- Ardor o dolor en la lengua: Los pacientes pueden experimentar una sensación de ardor o dolor en la lengua, a menudo acompañada de enrojecimiento.
- Dificultad para hablar, masticar y tragar: La falta de saliva hace que estas actividades básicas sean más difíciles y a veces dolorosas.
- Alteraciones en el gusto: Los cambios en la saliva pueden alterar la percepción del sabor, haciendo que los alimentos parezcan menos apetitosos.
- Fisuras en las comisuras de los labios: La sequedad puede provocar que las esquinas de la boca se agrieten o se abran.
- Sed constante: La falta de humedad en la boca lleva a una necesidad continua de hidratarse.
- Halitosis: La reducción de saliva impide que la boca se limpie adecuadamente, lo que puede resultar en mal aliento.
- Aftas bucales y mucositis: La sequedad puede causar llagas dolorosas y enrojecimiento en la mucosa bucal.
- Acumulación de placa dental y mayor riesgo de caries: La saliva ayuda a limpiar la boca, y al tener la boca seca aumenta el riesgo de caries y enfermedades periodontales.
- Infecciones por hongos como Candida Albicans: La falta de saliva crea un ambiente propicio para infecciones fúngicas.
- Dificultades con las prótesis dentales: La sequedad bucal puede hacer que las prótesis se ajusten mal y causen incomodidad.
Cada uno de estos síntomas puede afectar la calidad de vida y la salud bucal de cada persona, haciendo necesario su reconocimiento y manejo adecuado. Si quieres que realicemos una revisión de tu boca para comprobar si hay algún problema grave no dudes en pedir cita en nuestra clínica dental.
¿Cómo tratar la boca seca?
Es recomendable consultar con un profesional para tratar adecuadamente la boca seca. Algunos tratamientos incluyen:
- Hidratación frecuente: Beber agua regularmente.
- Estimulación de la saliva: Masticar chicles sin azúcar o usar caramelos que fomenten la producción salival.
- Productos específicos: Utilizar enjuagues bucales sin alcohol y aplicar saliva artificial.
- Mantenimiento de higiene bucal: Cepillarse los dientes dos veces al día y usar hilo dental.
- Consultas en el dentista: Hablar con el dentista sobre medicamentos que estimulen la producción de saliva.
- Tratar causas subyacentes: Ajustar tratamientos para enfermedades que puedan estar contribuyendo a la sequedad bucal.
- Cuidado de prótesis dentales: Mantenerlas limpias y usar productos antimicóticos si se requiere.
Estos pasos ayudarán a manejar los síntomas y mejorar la calidad de vida.
Xerostomía y prótesis dentales
Los efectos de la xerostomía en usuarios de prótesis dentales son particulares y pueden complicar significativamente su uso diario:
- Retención y ajuste: La falta de saliva afecta la adherencia de las prótesis a la mucosa oral, reduciendo su estabilidad y causando movimiento.
- Irritación y lesiones: El roce constante de la prótesis puede provocar úlceras y erosiones en una boca ya seca.
- Disminución de la función masticatoria y del habla: La falta de lubricación complica la formación del bolo alimenticio y la articulación de palabras.
- Aumento de infecciones: La sequedad aumenta el riesgo de candidiasis y otras infecciones bucales, siendo en los pacientes de prótesis dentales mayor que en otros pacientes.
En nuestra clínica dental, observamos cómo la xerostomía o síndrome de la boca seca afecta negativamente en nuestros pacientes con prótesis. Por ello, es vital abordar no solo los síntomas sino también las causas subyacentes para mejorar la vida de quienes sufren este síndrome.
En resumen, la ingestión accidental de una prótesis dental, aunque infrecuente, puede acarrear riesgos importantes. La prevención, el cuidado adecuado de los implantes y las revisiones periódicas son clave para mantener una buena salud bucal y evitar complicaciones.
Manejo endoscópico de la ingesta accidental de prótesis dental
La ingestión de cuerpos extraños es la segunda causa de urgencia endoscópica en adultos mayores. Las prótesis dentales son los objetos más frecuentemente ingeridos de forma accidental. Una vez en el estómago, se puede esperar su expulsión de 4 a 6 días. El tratamiento es la conducta expectante en pacientes asintomáticos, pero puede hacerse la remoción preventiva endoscópica.
El objetivo es mostrar 2 panoramas distintos en la evolución y manejo endoscópico de la ingesta accidental de prótesis dental.
Caso clínico 1
Paciente estudiada por pérdida de peso. Se detectó en radiografía abdominal prótesis dental, ingerida inadvertidamente hace un año. Falló manejo con colonoscopia por intensa inflamación y requirió laparotomía para la extracción.
Caso clínico 2
Segundo caso, con 24 h de evolución de ingesta de prótesis dental, en un primer intento falló la extracción endoscópica del duodeno, se dejó a libre evolución y, al no progresar en el ciego, se realizó colonoscopia, extrayendo prótesis dental con éxito, sin complicaciones y con menor estancia intrahospitalaria.
Conclusiones
El seguimiento de la ingesta de prótesis dental puede ser con radiografías simples de abdomen; de no haber progresión, debe considerarse un manejo endoscópico. Uno de nuestros casos presentó desenlace desfavorable por el largo tiempo de evolución, sin que pudiese ser manejada endoscópicamente, mientras que la otra pudo ser manejada con colonoscopia. Una sospecha diagnóstica y un tratamiento oportuno pueden ser la diferencia en la evolución y resultado final de la ingesta de cuerpos extraños.
Tabla comparativa de los casos clínicos
| Característica | Caso 1 | Caso 2 |
|---|---|---|
| Tiempo de evolución | 1 año | 24 horas |
| Manejo inicial | Colonoscopia (fallida) | Endoscopia duodenal (fallida) |
| Manejo final | Laparotomía | Colonoscopia (exitosa) |
| Complicaciones | Diverticulitis, perforación | Ninguna |
| Estancia hospitalaria | Prolongada | Corta |
El seguimiento de los pacientes con ingesta de cuerpos extraños, en este caso prótesis dental, debe llevarse a cabo con radiografías simples de abdomen seriadas y, de no haber progresión, debe considerarse un manejo endoscópico (colonoscopia o esofagogastroscopia), de ser posible.