La endodoncia es uno de los tratamientos dentales más habituales.
Cuando la pulpa dental está afectada y dañada de forma irreversible por caries profundas, traumatismos o lesiones endoperiodontales, se produce inflamación y posiblemente dolor, constante e intermitente, así como sensibilidad al frío y/o al calor y a acciones cotidianas como masticar.
En algunos casos, puede aparecer un flemón, infección e incluso abscesos o fístulas.
En las situaciones más graves, la necrosis de la pulpa dental con su consecuente infección.
El objetivo final de una endodoncia es extraer los nervios y la pulpa dental muerta para limpiar el sistema de conductos radiculares que forman la pulpa dental eliminando bacterias y tejido necrosado y dejando el conducto lo más aséptico posible.
Aunque las endodoncias son invasivas, lo son menos que extraer y sustituir la pieza dental por una prótesis.
Aún así, muchos pacientes tienen preguntas sobre el tratamiento endodóntico. ¿Es doloroso? ¿Pueden surgir complicaciones? ¿Qué pasa si tengo una endodoncia mal hecha?
La endodoncia se realiza con anestesia, por lo que el dolor no debe aparecer.
Por norma general, las endodoncias son un tratamiento definitivo.
Pero, ¿qué ocurre si están mal hechas? Que no se realice un buen cálculo de la longitud de los conductos.
Una endodoncia mal hecha puede causar infección y dolor.
Lo habitual es realizar una reendodoncia que, básicamente, es volver a realizar el proceso: se quita el material con el que se ha sellado uno o varios conductos y se vuelven a limpiar y obturar.
A veces una endodoncia antigua puede fracasar, en tales casos es frecuente que notes palpitaciones, dolor o que tengas un flemón en el diente endodonciado.
En algunos casos puede producirse una infección tras la endodoncia.
Cuando esta complicación sucede en la mayoría de los casos es posible tratar el diente mediante una reendodoncia.
La reendodoncia consiste en volver a limpiar los conductos de la raíz del diente que se sellaran de nuevo.
La reendodoncia es, en esencia, una segunda oportunidad para un diente que previamente recibió una endodoncia (tratamiento de conducto) y no logró sanar por completo.
La reendodoncia consiste en deshacer y rehacer una endodoncia previa que no tuvo el resultado esperado.
En otras palabras, es el retratamiento del conducto radicular de un diente que ya fue endodonciado, con el objetivo de eliminar una infección persistente o recurrente y volver a sellar el diente correctamente.
En estos casos, la reendodoncia se convierte en el procedimiento indicado para eliminar la infección remanente y conservar el diente natural.
En Cleardent vemos con frecuencia casos de pacientes que, meses o incluso años después de una endodoncia, vuelven a sufrir dolor o infección en esa piezas.
La gran mayoría de las endodoncias tienen éxito y logran eliminar la infección del diente (>90% según mi experiencia y estudios).
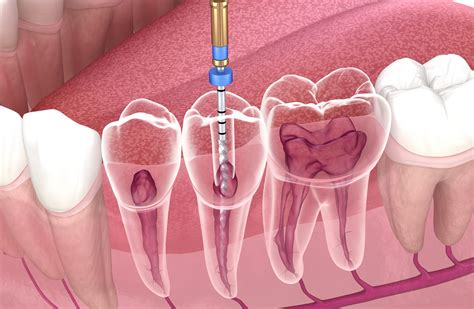
Causas del fracaso de una endodoncia
Sin embargo, hay ocasiones en las que, pese a un buen trabajo inicial, el diente no termina de sanar o vuelve a infectarse con el tiempo.
- Que haya quedado algún conducto radicular o raíz por limpiar.
- Que haya quedado algún conducto radicular o raíz por limpiar.
- Conductos radiculares no tratados por completo: algunos dientes tienen una anatomía muy compleja, con conductos adicionales, curvos o muy estrechos. Es posible que en el primer tratamiento quedara un conducto sin limpiar simplemente porque no se detectó. Si alguna parte del sistema de conductos quedó sin desinfectar, la infección puede persistir y causar molestias de nuevo.
- Infección persistente o que reaparece: a veces la infección original era tan extensa o agresiva que volvió a desarrollarse incluso después de la endodoncia inicial.
- Cuando el sellado del conducto haya quedado corto. La obturación corta en un procedimiento endodóntico puede llevar al fracaso del mismo.
- Sellado insuficiente o filtraciones: el éxito de una endodoncia depende en gran medida de un buen sellado hermético con gutapercha dentro de los conductos. Si el relleno interno no llega hasta la punta de la raíz o no sella bien, pueden quedar espacios donde las bacterias proliferen. Asimismo, es vital que el diente se reconstruya rápidamente después de la endodoncia; si la restauración (empaste o corona) se retrasa demasiado o se hace de forma deficiente, puede haber contaminación por saliva u otros gérmenes dentro del diente.
- Nueva caries en el diente tratado: aunque hayamos quitado el nervio y el diente ya no tenga sensibilidad, sigue siendo vulnerable a las caries. De hecho, una caries que se forme posteriormente puede avanzar sin que la sientas (al no haber nervio que duela) y llegar hasta el material de relleno del conducto. Esto expone de nuevo el interior del diente a las bacterias, causando reinfección.
- Que la raíz esté fisurada, rota o haya una fractura vertical del diente.
- Fracturas o problemas en la restauración: un diente endodonciado suele protegerse con una corona o incrustación. Si con el tiempo esa corona se afloja, se rompe o se filtra, el sellado del diente queda comprometido y las bacterias pueden colarse. Del mismo modo, una grieta nueva en la raíz del diente puede permitir la entrada de gérmenes. En casos de coronas flojas o fracturas, primero solucionamos ese aspecto (cambiando la corona, por ejemplo) y luego valoramos la reendodoncia para desinfectar internamente.
En resumen, repetir una endodoncia solo se indica cuando existe un problema real que lo justifica: dolor persistente, signos claros de infección en radiografías, o cualquier factor que amenace la salud del diente previamente tratado.
Si no hay síntomas ni indicios de infección y el diente está bien sellado, no hay por qué reendodonciarlo “por si acaso”.
Pero si notas algo fuera de lo normal en un diente endodonciado, acude a revisión cuanto antes.

¿Cómo saber si necesito una reendodoncia?
Muchas veces la pregunta del paciente es: “¿Cómo sé si necesito una reendodoncia?”.
Tras una endodoncia, el diente normalmente deja de doler y sana.
Pero si algo va mal, el cuerpo suele mandar señales.
- Dolor persistente o que reaparece: un diente endodonciado no debería doler de forma intensa pasado el período normal de curación. Si meses después del tratamiento vuelves a sentir dolor espontáneo o al morder, es una bandera roja.
- Inflamación y flemón: la aparición de hinchazón en la encía cercana o incluso inflamación en la cara a la altura del diente tratado indica infección activa. Un absceso (flemón) puede manifestarse como un bulto doloroso en la encía o supuración de pus.
- Sensibilidad prolongada: después de una endodoncia es normal tener unas molestias leves al morder durante unos días. Pero si la sensibilidad al calor, frío o al masticar persiste semanas o meses, o va en aumento en lugar de disminuir, podría ser señal de que la endodoncia no resolvió del todo el problema.
- Cambio de color del diente: un diente endodonciado a veces se oscurece un poco con los años, pero si notas un oscurecimiento repentino o manchas en ese diente, podría indicar necrosis de tejido remanente o filtraciones internas.
- Fractura de la reconstrucción o caída de la corona: si la obturación (empaste) provisional o permanente que te pusieron tras la endodoncia se cae, o la corona protectora se fractura, el diente queda desprotegido. Al entrar bacterias, es probable que en poco tiempo empieces con infección de nuevo en la raíz. Por eso, ante cualquier desperfecto en la restauración de un diente endodonciado, ven a vernos inmediatamente.
En definitiva, si tu diente tratado comienza a dar problemas (dolor, hinchazón, fístulas, sensibilidad anormal), no lo ignores.
Lo más recomendable es acudir a la clínica para un examen con radiografía.
Muchas veces, una simple radiografía periapical o 3D nos muestra claramente si hay una lesión activa en la punta de la raíz o un conducto sin rellenar.
Procedimiento de reendodoncia
El procedimiento de reendodoncia es muy parecido al de una endodoncia convencional, con la diferencia de que debemos retirar el material existente y enfrentarnos a posibles complicaciones añadidas (como conductos calcificados, instrumentos rotos, etc.).
- Evaluación y preparación: primero confirmamos, mediante radiografías y pruebas clínicas, que la reendodoncia es la mejor opción. En esta fase previa tomamos radiografías periapicales y, si es necesario, escáner 3D (TAC) para ver la anatomía completa de los conductos y localizar posibles problemas (como un conducto oculto o una fractura radicular). Planificamos el retratamiento identificando la causa del fallo de la primera endodoncia.
- Anestesia local y acceso al conducto: al igual que en cualquier tratamiento dental invasivo, aplicamos anestesia local para que no sientas ninguna molestia. Una vez la zona está bien dormida, volvemos a abrir una cavidad de acceso en el diente (generalmente por la corona o superficie oclusal) para llegar al sistema de conductos radiculares. Si el diente tenía una corona o perno colocado, en esta fase debemos retirarlos cuidadosamente para poder acceder a los conductos.
- Retirada del material antiguo: con instrumentos especializados, el endodoncista elimina la gutapercha y sellador colocados en la endodoncia previa. Esto se hace utilizando limas de endodoncia, disolventes específicos y mucho control radiográfico.
- Limpieza y desinfección profunda: una vez libre el camino, realizamos de nuevo la instrumentación y limpieza de los conductos en toda su longitud. Irrigamos con soluciones desinfectantes (como hipoclorito de sodio) para eliminar cualquier bacteria residual.
- Secado y relleno (obturación): después de desinfectar, secamos muy bien los conductos y procedemos a rellenarlos nuevamente con gutapercha u otro material sellador. Nos aseguramos de que el sellado sea hermético hasta el final de la raíz, ya que de esto depende en gran medida que no vuelvan a entrar bacterias.
- Reconstitución del diente: con los conductos ya obturados, colocamos una nueva reconstrucción coronaria para proteger el diente. Dependiendo del caso puede ser un empaste provisional o definitivo, una incrustación o una corona. Lo importante es sellar la entrada del conducto desde arriba para que no haya filtraciones. En muchos casos recomendamos colocar una corona dental si no la tenía, ya que los dientes endodonciados tienden a fracturarse con más facilidad.
Este retratamiento suele llevar más tiempo que una endodoncia inicial.
Por lo general, una reendodoncia puede tomar entre 1 y 2 horas en total, dependiendo de la complejidad del caso.
A veces conseguimos hacerlo en una sola sesión larga; otras veces preferimos dividirlo en dos sesiones si el diente necesita medicación desinfectante intermedia o para comodidad del paciente.
En esos casos, dejamos un fármaco antibacteriano dentro del conducto por unos días y luego continuamos en la segunda cita.
Quiero que sepas que el procedimiento en sí no duele, ya que estarás bien anestesiado. Durante la reendodoncia sentirás vibraciones y cierta presión, pero no dolor.
Tras el tratamiento, es normal una ligera molestia o sensibilidad los primeros días, al fin y al cabo hemos vuelto a intervenir el diente.
Puedes notar el diente un poco sensible al morder o a la palpación, e incluso un leve dolorcito controlable con analgésicos suaves.
La inflamación de la encía alrededor del diente también es posible, pero debería bajar en pocos días.
Efectividad de la reendodoncia
¿Es efectiva la reendodoncia?
La respuesta corta es sí, en la mayoría de los casos la segunda endodoncia logra salvar el diente y eliminar la infección.
La tasa de éxito de un retratamiento bien indicado y bien realizado es alta, comparable a la de una endodoncia primaria en muchos casos.
Ahora bien, es importante ser honestos: cada caso es diferente y no existe garantía absoluta de éxito.
La efectividad depende de factores como la anatomía del diente, el grado de infección, la habilidad del profesional y también la cooperación del paciente en los cuidados posteriores.
¿Qué significa esto? Que después de la reendodoncia, tu papel para asegurar el éxito es mantener una excelente higiene bucal (cepillado después de cada comida, uso de hilo dental), acudir a tus revisiones periódicas y realizarte limpiezas dentales profesionales al menos una vez al año.
Programamos una revisión con radiografía a los 6 meses o al año para confirmar que la lesión infecciosa está cicatrizando correctamente y que el hueso alrededor de la raíz se está recuperando.
Ver la radiografía limpia, sin rastro de infección, y al paciente sin dolor, es la confirmación de que la reendodoncia fue un éxito.
Por supuesto, también aconsejamos evitar malos hábitos que puedan poner en riesgo tus dientes: no descuidar la higiene, moderar el consumo de azúcar, no usar los dientes para abrir cosas (un diente endodonciado puede fracturarse si muerdes algo muy duro), etc.
Aunque la reendodoncia es un tratamiento conservador muy efectivo, hay situaciones en las que no está indicada o en las que lamentablemente no logra resolver el problema al 100%.
Alternativas a la reendodoncia
Contraindicaciones de la reendodoncia:
Hay casos donde intentar una reendodoncia podría ser inútil o incluso perjudicial. Por ejemplo, si el diente tiene una fractura vertical en la raíz, ya no es posible sellarlo herméticamente y la infección seguirá filtrándose. También dientes con conductos totalmente calcificados u obstruidos donde no se puede acceder a la punta de raíz, o piezas con un pronóstico muy pobre (por ejemplo, dientes muy desgastados que prácticamente no tienen estructura sana restante, o con movilidad severa por periodontal avanzada).
En pacientes con muy mala higiene oral que no estén dispuestos a mejorarla, a veces tampoco recomendamos reendodoncia porque el diente volverá a infectarse con facilidad.
Cirugía endodóntica (apicectomía):
En algunos casos borderlines, existe la opción de realizar una apicectomía en lugar de (o además de) la reendodoncia.
La apicectomía es una pequeña cirugía donde accedemos a la punta de la raíz a través de la encía para limpiar directamente una infección persistente y sellar el ápice de la raíz por fuera.
Se suele recurrir a ella cuando la infección está localizada en el extremo de la raíz y no se consigue eliminar solo por dentro, o cuando hay obstáculos en el canal (por ejemplo, una lima rota que no se puede quitar) pero sí podemos llegar por cirugía.
A veces, combinamos ambos: reendodonciamos el diente y además realizamos una apicectomía para asegurarnos de eliminar la lesión periapical.
Extracción e implante dental:
Cuando ni la reendodoncia ni la apicectomía son opciones viables o han fallado, la última alternativa es extraer el diente.
¿Son los IMPLANTES dentales MONOFÁSICOS la mejor SOLUCIÓN para reponer dientes perdidos? DESCUBRELO✅
Perder un diente es algo que tratamos de evitar a toda costa, pero a veces es la decisión más sensata si el foco infeccioso no se erradica.
La buena noticia es que hoy día podemos reemplazar ese diente por un implante dental con corona, o bien por un puente fijo o prótesis removible, devolviéndote estética y función.
Pero enfatizo: siempre que sea posible, es mejor salvar el diente natural.