La regeneración ósea en odontología es fundamental para una variedad de tratamientos, desde la colocación de implantes dentales hasta la restauración de defectos óseos causados por enfermedades periodontales, traumatismos o la pérdida de dientes. Los biomateriales dentales son materiales específicamente diseñados para interactuar con los tejidos bucales y cumplir diversas funciones en la odontología. Su principal objetivo es restaurar o reemplazar estructuras dañadas o perdidas, mejorar la estética y, en algunos casos, promover la regeneración de tejidos. Los biomateriales son fundamentales, ya que proporcionan los materiales necesarios para estimular la regeneración ósea, ofreciendo propiedades que facilitan la integración con los tejidos circundantes.
Este artículo explora los diferentes tipos de biomateriales utilizados en los injertos óseos dentales, sus aplicaciones clínicas, ventajas, retos y el futuro prometedor de este campo.
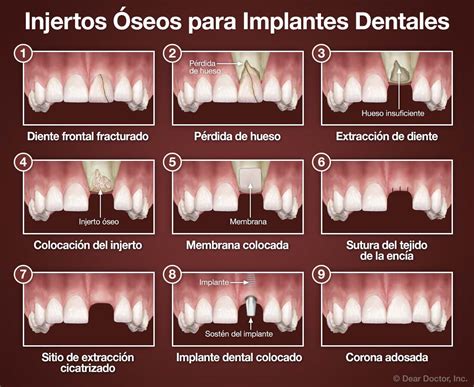
INJERTOS de HUESO para REGENERACIÓN en IMPLANTES DENTALES - Bloque y particulado ©
¿Por qué es necesaria la regeneración ósea dental?
Para la colocación exitosa de un implante dental, es fundamental que el paciente tenga una cantidad y calidad óptima de hueso. Además de la calidad del material, para que un implante dental tenga éxito es importante que el tejido óseo del maxilar, en el que se integra, tenga la densidad y cantidad suficiente. Pero ¿qué ocurre si, por diversos motivos, el hueso no está en buenas condiciones? ¿Es necesario renunciar a los implantes si no hay hueso? Estas técnicas permiten recuperar la densidad de hueso suficiente para poder así colocar un implante dental.
La regeneración ósea está indicada para aquellas personas que quieren ponerse implantes, pero tienen falta de hueso en las encías. En los casos en los que hay poco hueso en las encías, es necesario realizar una regeneración ósea para conseguir más hueso en el que el implante quede fijado.
La regeneración ósea dental es una técnica utilizada sobre todo en implantología. Consiste en recuperar la calidad y cantidad de masa ósea en los maxilares con el fin de poder colocar los implantes con éxito. Por norma general, se estima que la zona de hueso que sustenta un implante debe tener como mínimo unos 10 mm de altura y unos 5 mm de espesor. Si las pruebas diagnósticas indican que existe falta de hueso en las encías, entonces es necesario realizar alguna técnica de regeneración ósea, como el injerto de hueso dental.
La regeneración ósea dental es un conjunto de técnicas enfocadas a dotar al hueso maxilar o a la mandíbula de las condiciones adecuadas para dar soporte a un implante.
Causas de la pérdida de hueso maxilar y mandibular:
- Periodontitis avanzada: las patologías que afectan a las estructuras que rodean y soportan el diente, en su fase más grave, dañan al hueso.
- Traumatismos: cuando un golpe o accidente causa un daño en el hueso maxilar.
- Pérdida permanente de los dientes ocasiona en los maxilares una atrofia progresiva que en los casos más avanzados puede dificultar notablemente la inserción de los implantes y posterior rehabilitación prostodóncica.
Un adecuado volumen óseo es uno de los factores críticos para conseguir la oseointegración a largo plazo.
Tipos de Biomateriales para Injertos Óseos Dentales
Los biomateriales dentales para injertos óseos son sustancias que se utilizan para reparar o regenerar el hueso perdido en la cavidad bucal debido a enfermedades periodontales, pérdida de dientes o accidentes. Estos biomateriales se pueden clasificar según su origen y su composición. Existen diferentes tipos, cada uno con propiedades únicas que lo hace adecuado para distintas aplicaciones clínicas.
A medida que la ciencia dental avanza, los biomateriales dentales han adquirido un papel esencial en estos procedimientos. Aunque los injertos autólogos han sido la opción tradicional, los biomateriales sintéticos se han convertido en una excelente alternativa, con propiedades que permiten una regeneración ósea más rápida, menos invasiva y a menudo más rentable.
Injertos Autólogos
Los autoinjertos son aquellos que provienen del propio paciente, lo que los convierte en una de las opciones más biocompatibles, ya que el cuerpo reconoce su origen y los acepta sin riesgo de rechazo. Este tipo de injerto es considerado el "patrón oro" debido a su alta tasa de éxito en cuanto a la integración y regeneración ósea. Utilizar el hueso del propio paciente para la regeneración ósea es la opción más adecuada porque evita cualquier tipo de rechazo. Lo más habitual es que el hueso del propio paciente se obtenga de la misma cavidad oral. Concretamente, la localización más frecuente es la zona de las muelas del juicio inferiores.
Sin embargo, los autoinjertos requieren una cirugía adicional para recolectar el hueso, lo que puede aumentar el tiempo de recuperación y las molestias postoperatorias. El injerto óseo del propio paciente es el sustituto del hueso que mejor funciona para lograr la regeneración ósea. Pero conlleva una cirugía para extraer el hueso.
El hueso autólogo ha sido aplicado como material para el aumento óseo con muy buenos resultados. Presenta las propiedades ideales del injerto, osteogénico, osteoconductor y osteoinductor; además de su rápida cicatrización, incomparable con ningún otro material, convirtiéndose en el “gold standard” para la cirugía ósea reconstructiva. No obstante, posee varios inconvenientes, entre ellos una rápida revascularización y reabsorción del material, dificultando conseguir grandes aumentos de cresta o elevaciones del seno maxilar y obligando a una rápida inserción del implante para prevenir la resorción.
Los injertos autógenos pueden contener hueso cortical, esponjoso o cortico-esponjoso y presentarse bien en forma de bloque. Los injertos corticales presentan menor cantidad de células osteogénicas, por lo que podrían no ser capaces de mantener la viabilidad celular; en cambio, los esponjosos presentan en principio una mayor supervivencia debido a la mayor difusión de nutrientes y grado de revascularización desde el lecho receptor.
Aloinjertos
Los aloinjertos provienen de un donante humano distinto al receptor, pero son procesados para eliminar cualquier riesgo de transmisión de enfermedades. Este tipo de injerto se utiliza para pacientes que no pueden donar su propio hueso o cuando la cantidad necesaria es más grande que la disponible en el paciente. Los aloinjertos suelen ser tratados mediante un proceso de desmineralización para garantizar que no haya células inmunológicas que puedan inducir una respuesta de rechazo. También es posible utilizar aloinjerto (procedente de cadáver humano) para la regeneración ósea del maxilar.
Los aloinjertos provienen de tejido óseo de individuos de la misma especie; presentan propiedades osteoconductoras, que estimulan la formación de hueso. Ejemplos son el hueso fresco-congelado, el hueso deshidratado congela y hueso desmineralizado liofilizado.
Los aloinjertos presentan una serie de ventajas frente al autólogo, evitan la morbilidad del sitio donante y el compromiso de tejidos sanos del huésped; disponibilidad inmediata, posibilidad de obtener tamaños, formas y cantidad apropiada, y almacenamiento durante largos periodos de tiempo. Sin embargo, no se debe olvidar sus inconvenientes, como la transmisión potencial de enfermedad y respuesta antigénica.
Xenoinjertos
Los xenoinjertos provienen de animales, típicamente de huesos de vaca o cerdo. Estos materiales se procesan cuidadosamente para eliminar cualquier riesgo de transmisión de enfermedades zoonóticas y para asegurar su biocompatibilidad. Los xenoinjertos son una alternativa eficaz cuando los injertos humanos no están disponibles o cuando el costo de un injerto autógeno o aloinjerto es prohibitivo. Si no es posible realizar el injerto de hueso dental con el del propio paciente, podemos añadir hueso de origen bovino o porcino.
El xenoinjerto es un sustituto óseo procedente de especies distintas al receptor, bien de animales o minerales semejantes al hueso, derivados de corales o algas. Son biocompatibles y presentan propiedades osteoconductoras, soportando el crecimiento vascular, la migración y diferenciación celular y la consecuente formación de hueso siempre en un medio osteogénico propicio. Con el tiempo se observa que los espacios interparticulares se rellenan con hueso nuevo.
El xenoinjerto más documentado clínica e histológicamente es el de origen bovino. Estudios previos demostraron la integración de implantes dentales en áreas regeneradas con este biomaterial; presentando una lenta reabsorción, al observarse partículas del biomaterial incluso hasta 3 años de la intervención quirúrgica.
Biomateriales Sintéticos
Los biomateriales sintéticos se pueden clasificar según su composición, cada uno con propiedades que lo hace adecuado para diferentes tipos de aplicaciones clínicas en odontología. La mayoría de cirujanos implantólogos utilizan un injerto de hueso dental sintético para sustituir el hueso defectuoso del paciente, ya que evita la cirugía previa para extraer el hueso de la cavidad oral.
- Hidroxiapatita (HA): Es uno de los biomateriales sintéticos más comunes y utilizados en injertos óseos debido a su similitud estructural y composicional con el hueso natural. Está formada por cristales de calcio y fosfato, y es biocompatible, lo que facilita la integración con el hueso circundante. Su principal ventaja es su alta osteoconducción, lo que promueve el crecimiento de hueso nuevo sobre su superficie. Los injertos de hidroxiapatita se utilizan ampliamente en procedimientos de reconstrucción ósea maxilar y mandibular, así como en la regeneración de hueso en la colocación de implantes dentales. El hueso es un tejido orgánico que se compone, aproximadamente, de un 70% de hidroxiapatita. Este componente mineral le proporciona resistencia.
- Fosfato de calcio (β-TCP): Es otro biomaterial sintético muy popular en odontología debido a su capacidad para imitar la estructura mineral del hueso natural. Dentro de esta categoría se incluyen varias formas, como el fosfato de calcio β-TCP (beta-tricalciofosfato), un material altamente bioactivo que se desintegra gradualmente a medida que el hueso nuevo se forma. El β-TCP tiene una alta capacidad osteoconductora y también una excelente biocompatibilidad, lo que lo convierte en una opción ideal para procedimientos de injerto óseo.
- Bio-vidrios: Son una clase de biomateriales sintéticos que han demostrado una excelente biocompatibilidad y bioactividad. Están formados por una mezcla de sílice, sodio, calcio y fosfatos, lo que les permite interactuar con el tejido óseo y estimular la formación de hueso nuevo. Su uso es particularmente beneficioso en la regeneración de defectos óseos grandes, ya que poseen propiedades que no solo favorecen la osteoconducción, sino que también contribuyen a la osteoinducción.
- Compuestos con colágeno: Son una combinación de materiales sintéticos, como hidroxiapatita o fosfato de calcio, con colágeno derivado de fuentes animales. El colágeno proporciona propiedades que mejoran la integración del injerto con el hueso natural, además de permitir una estructura más flexible y fácil de manejar.
Técnicas de Regeneración Ósea
Existen diversas técnicas para regenerar el hueso dental, cada una adaptada a las necesidades específicas del paciente. A continuación, se describen algunas de las más comunes:
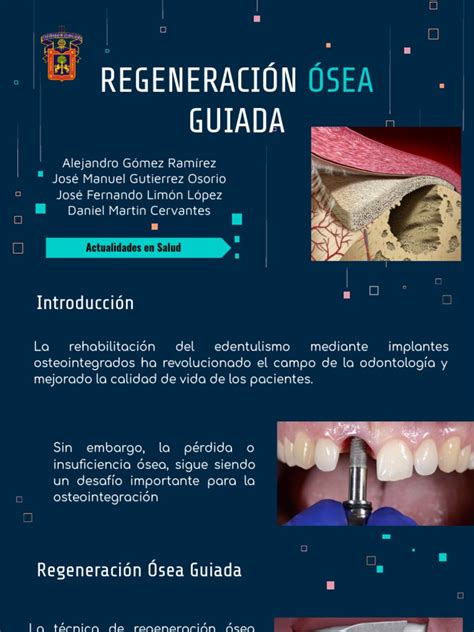
Regeneración Ósea Guiada (ROG)
Es una técnica que emplea biomateriales junto con una membrana para formar una barrera que impida que otros tejidos no óseos invadan el área del injerto. Esto permite que el hueso nuevo se forme sin interferencias, ayudando a reconstruir las áreas afectadas. La regeneración ósea guiada es una técnica revolucionaria para la formación de hueso. Consiste en colocar una barrera que separa el tejido gingival del hueso defectuoso, evitando así su contacto durante la cicatrización. En ocasiones, surgen complicaciones en la integración del injerto, por lo que se recurre al uso de membranas para que este no se mueva y se integre de forma óptima en el hueso. En la cirugía ósea guiada se cubre todo el espacio de hueso perdido con el material de injerto.
Estas barreras físicas que aíslan el materia óseo del tejido que lo recubre (periostio y mucosa oral) bloquean la migración de tejido no óseo en la zona intervenida previniendo y disminuyendo la reabsorción de dicho material. Los dispositivos de barrera más comúnmente utilizados reciben el nombre de membranas. Estos pueden ser de materiales que se reabsorberán una vez realizada su función (colágeno, poliláctico, o pericardio) o no-reabsorbibles - generalmente de politetrafluoretileno expandido(e-PTFE) - aunque podemos usar mallas de titanio y otros materiales.
Elevación de Seno Maxilar
La elevación del seno maxilar es una intervención quirúrgica común en la odontología implantológica que se utiliza para aumentar la cantidad de hueso en la parte posterior del maxilar superior. Esta técnica es adecuada cuando hay que poner implantes en la parte superior y posterior de la cavidad oral y la altura ósea es insuficiente.
Expansión Ósea
El procedimiento de expansión ósea se recomienda cuando la cresta del hueso (borde donde nace el diente) no tiene la anchura necesaria para soportar el implante.
Aplicaciones Clínicas de los Biomateriales en Injertos Óseos Dentales
Los biomateriales dentales se utilizan en una variedad de procedimientos para mejorar la salud bucal y preparar el hueso para la colocación de implantes. Estos materiales no solo mejoran los resultados clínicos, sino que también amplían las posibilidades de tratamiento, haciendo que los procedimientos como la colocación de implantes dentales sean viables incluso en casos de pérdida ósea significativa.
- Cirugía preimplantaria: Antes de colocar un implante dental, puede ser necesario reconstruir el hueso maxilar o mandibular para asegurar la estabilidad del implante. En estos casos, los injertos óseos son utilizados para aumentar la cantidad y calidad del hueso en las zonas atónicas.
- Tratamiento de defectos periodontales: En pacientes con periodontitis avanzada, el hueso que sostiene los dientes puede verse gravemente afectado, lo que podría resultar en la pérdida de dientes. Los biomateriales utilizados en la regeneración ósea permiten reconstruir el hueso perdido, recuperando la funcionalidad y estabilizando los dientes afectados.
Procedimiento de Injerto Óseo Dental
El procedimiento generalmente sigue estos pasos:
- Evaluación y planificación: examen oral y análisis mediante radiografías o tomografías. Para que el profesional pueda decidir el tratamiento adecuado es necesario realizar algunas pruebas de diagnóstico. En primer lugar, se realiza un estudio y un escáner 3D de la zona.
- Preparación del sitio receptor: limpieza y preparación del área donde se colocará el injerto. Se realiza una incisión en la mucosa vestibular adyacente a la cresta alveolar. Se eleva el colgajo, manteniendo intacto el periostio lingual y exponiendo la superficie ósea vestibular.
- Selección y preparación del material de injerto: dependiendo de las necesidades específicas del paciente.
- Procedimiento quirúrgico: se realiza una incisión en las encías, se coloca el injerto y se cierra la zona tratada. En general, el cirujano utiliza anestesia local durante la intervención. A continuación, introduce el injerto óseo más indicado para tu caso. En algunas ocasiones se recubre con una membrana para que no se pierda el material, y se fija para evitar que se mueva. Se injerta un bloque de hueso y se ancla mediante tornillos de titanio.
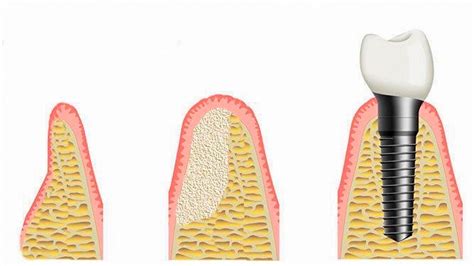
Recuperación y Cuidados Postoperatorios
Tras el procedimiento, los pacientes pueden experimentar dolor, hinchazón y en ocasiones, la salida de pequeños fragmentos de hueso de la zona tratada. Es fundamental seguir las indicaciones del odontólogo, incluyendo la toma de antibióticos y analgésicos, y mantener una higiene oral adecuada para prevenir infecciones. Aunque la cirugía del injerto dental no es dolorosa porque se realiza bajo anestesia, sí que serán necesarios unos cuidados postquirúrgicos. Se recomienda tomar antiinflamatorios durante 5-7 días y, a la vez, se prescribe antibióticos para prevenir cualquier infección. La hinchazón de la zona tras el injerto óseo es inevitable durante los dos primeros días, por lo que se recomienda la aplicación de frío. También se considera normal la aparición de sangrado leve. Se aconseja seguir una dieta fría y blanda durante las primeras 24 horas, y no realizar deporte.
Por lo general, la regeneración del hueso dental se da en torno a 6 meses, a razón de 1 milímetro por mes. Pero también se considera normal un periodo de entre 4 y 8 meses. Pasado este tiempo, han de transcurrir otros 3 o 4 meses tras la colocación del implante antes de colocar la corona sobre el implante.
Riesgos y Complicaciones
Aunque el injerto de hueso dental es un procedimiento seguro y efectivo, existen posibles riesgos como lesión de nervios o músculos cercanos, daño en las raíces de dientes adyacentes, o fisuras en el hueso generado al colocar el implante. La hipoestesia temporal del nervio dentario o mentoniano son la principal desventaja asociada con la obtención del injerto onlay intraoral, siendo mayor la comorbilidad cuando se trata de regiones extraorales, así como mayor tiempo quirúrgico o la necesidad de anestesia general.
En la zona receptora la complicación de mayor prevalencia es la pérdida parcial o total del injerto por dehiscencia de la herida quirúrgica.
Alternativas a la Regeneración Ósea
Por suerte, los avances tecnológicos nos brindan también otras alternativas a la regeneración. En la actualidad se están investigando alternativas a estos tratamientos de regeneración del hueso. Los avances van encaminados a implantes más pequeños o que se puedan colocar en diferentes ángulos para aprovechar el hueso existente.
Los implantes cigomáticos se fijan en el hueso del pómulo.
El Futuro de los Biomateriales en Odontología
El futuro de los biomateriales en odontología es prometedor, con innovaciones que podrían mejorar aún más la regeneración ósea. Mirando hacia el futuro, la combinación de avances tecnológicos y científicos promete un progreso aún mayor en este campo, con innovaciones que permitirán tratamientos más personalizados y eficaces.
Tabla Comparativa de Tipos de Injertos Óseos
| Tipo de Injerto | Origen | Ventajas | Desventajas | Aplicaciones Comunes |
|---|---|---|---|---|
| Autólogo | Propio paciente | Alta biocompatibilidad, sin riesgo de rechazo | Requiere cirugía adicional, tiempo de recuperación prolongado | Reconstrucción ósea mayor, colocación de implantes |
| Aloinjerto | Donante humano | Disponibilidad, evita segunda cirugía | Riesgo de transmisión de enfermedades, respuesta inmune | Defectos óseos moderados, cirugía preimplantaria |
| Xenoinjerto | Animal (bovino, porcino) | Disponibilidad, biocompatibilidad | Procesamiento para evitar enfermedades | Aumento de cresta alveolar, elevación de seno |
| Sintético | Materiales sintéticos (HA, β-TCP) | Disponibilidad, biocompatibilidad | Menor capacidad osteoinductiva | Relleno de pequeños defectos, regeneración ósea guiada |
tags: #reconstruccion #hueso #dental