La patología varicosa es un problema médico que abarca desde sintomatología clínica definida y molesta hasta implicaciones estéticas y socioeconómicas significativas. Las varices, la manifestación externa de esta patología, son el resultado de alteraciones en el aparato circulatorio, exacerbadas por la bipedestación prolongada.
Permanecer de pie durante largos periodos exige un sobreesfuerzo del sistema circulatorio para retornar la sangre al corazón, venciendo la fuerza de la gravedad. Esta dificultad en la circulación venosa es particularmente notable en las piernas.
Sin embargo, la patología varicosa también tiene un componente hereditario, predisponiendo genéticamente a ciertos individuos a desarrollar esta condición a una edad temprana.
Complicaciones Graves de la Patología Varicosa
Entre las complicaciones más serias de las varices se encuentran la tromboflebitis y la varicorragia o rotura venosa:
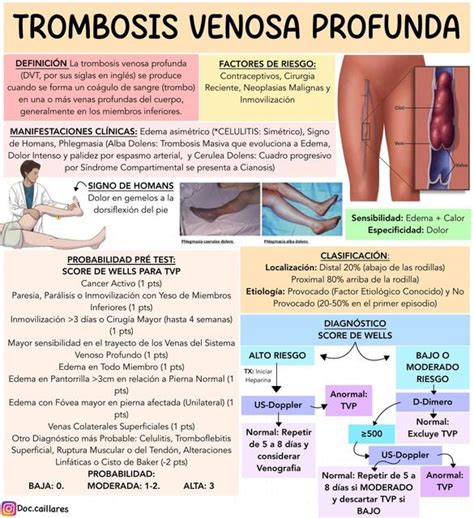
- Tromboflebitis: Formación de un coágulo en una vena varicosa. Aunque generalmente benigna si se trata a tiempo, existe un riesgo de progresión al sistema venoso profundo (11-15%), lo que puede llevar a una embolia pulmonar.
- Varicorragia o rotura venosa: Puede ser externa, causada por traumatismos menores en la piel debilitada, o interna, resultando en un aumento considerable del volumen de la pantorrilla y dolor intenso tras un esfuerzo.
En España, la embolia pulmonar, una consecuencia de la trombosis venosa, causa entre 10,000 y 20,000 muertes al año. Se estima que cada año se presentan 15 nuevos casos por cada 10,000 habitantes.
La trombosis venosa se manifiesta con dolor en el muslo o la pantorrilla, acompañado de induración y enrojecimiento, y a veces febrícula. Puede ocurrir inesperadamente, incluso en personas sanas, como un dolor súbito en la pantorrilla, seguido de hinchazón, dolor y cojera.
¡NO MUERAS de TROMBOSIS y COÁGULOS! |GUÍA MÁS COMPLETA de TROMBOSIS VENOSA PROFUNDA
Diagnóstico y Prevención de la Trombosis Venosa
La Dra. M.V. Arcediano, angióloga especializada en trombosis, enfatiza la importancia de la prevención. Estudios en Francia indican que entre el 10% y el 20% de las trombosis surales no tratadas se complican con una embolia, mientras que el 50% de las trombosis proximales pueden llevar a una embolia pulmonar sin el tratamiento adecuado.
Es crucial destacar que el diagnóstico clínico de trombosis es erróneo en el 50% de los casos, ya sea por falsos positivos o negativos. Esto ha llevado a la creación de centros especializados en Trombosis en varios países europeos, con resultados positivos.
Complicaciones Dermatológicas
Las complicaciones dermatológicas son frecuentes y tienen un impacto significativo a nivel funcional, profesional y social. Estas complicaciones pueden afectar a todos los tejidos, siendo la estasis, debida a una hiperpresión venosa superficial prolongada, el factor mecánico esencial que las determina.
- Esclerosis dermo-hipodérmica: Un signo precursor de la úlcera, caracterizado por una placa de piel lisa y dura, adherida a los planos profundos.
- Úlcera varicosa: Pérdida de sustancia cutánea de evolución lenta y recurrente. Estas úlceras suelen aparecer en el tercio inferior de la pierna, cerca de los maléolos, y su cicatrización puede ser difícil. El color y aspecto de la úlcera pueden indicar su antigüedad y pronóstico.
Un fondo purulento y de color amarillo verdoso sugiere una sobreinfección con diversos gérmenes.
Hiperlipemias y su relación con la arteriosclerosis
El aumento crónico de colesterol y/o triglicéridos es un factor de riesgo para el desarrollo de arteriosclerosis. La alteración de los grandes vasos ocurre debido al acúmulo de colesterol en las células espumosas, que forman la placa de ateroma, el elemento básico de la arteriosclerosis.
Las hipercolesterolemias pueden causar depósitos de colesterol en la piel y los tendones, conocidos como xantomas. Para diagnosticar las hiperlipemias, se requiere un análisis de sangre tras un ayuno de al menos 12 horas. Los niveles de colesterol total y triglicéridos deben ser inferiores a 200 mg/dl, y el colesterol HDL debe ser superior a 35 mg/dl.
El tratamiento dietético para las hiperlipemias implica restringir las grasas saturadas de origen animal a menos del 10% del contenido calórico total y el colesterol a menos de 300 mg. Es fundamental mantener un peso saludable, evitando tanto el sobrepeso como la delgadez.
En casos de hipertrigliceridemia, los fibratos son los fármacos más eficaces. Las hiperlipemias combinadas pueden tratarse con fibratos, estatinas o una combinación de ambos.
Un estilo de vida poco saludable contribuye al aumento de casos de arteriosclerosis, una enfermedad que obstruye las arterias y conlleva riesgos para la salud. Factores como el exceso de LDL colesterol, factores inflamatorios del endotelio, hipertensión, tabaquismo y niveles altos de glucosa en sangre contribuyen a la formación de placas en las paredes arteriales.
Tratamientos y procedimientos vasculares
El tratamiento estándar para la trombosis venosa profunda incluye fármacos anticoagulantes.
En casos más graves, los radiólogos vasculares e intervencionistas pueden realizar trombólisis con catéter, insertando un catéter para inyectar medicación que disuelva el coágulo o aspirarlo. En obstrucciones crónicas, se pueden reabrir las venas de gran calibre mediante stents.
En el tratamiento de la estenosis carotídea, la revascularización transcervical (TCAR) presenta la tasa más baja de accidentes cerebrovasculares relacionados con el procedimiento.
| Técnica | Tasa de Accidentes Cerebrovasculares |
|---|---|
| Revascularización Transcervical (TCAR) | 1.4% |
| Endarterectomía Clásica | 2.3% |
| Stenting Transfemoral | 4.1% |