Todos somos susceptibles a sufrir un accidente: una caída, el impacto de algún objeto o cualquier tipo de golpe en la boca. Muchas veces este golpe en la boca no ocasiona ningún problema dental, pero es posible que aprecies alguna rotura en los dientes o sientas un fuerte dolor en la dentadura.

Traumatismo Dental: ¿Qué es y cómo Afecta?
El traumatismo dental es la segunda causa de visita al dentista más frecuente en niños. Debido a que los niños son mucho más activos y enérgicos que los adultos y es común que corran, jueguen, salten por ahí y se tropiecen de vez en cuando. Por eso hay que prestar mucha atención a sus dientes después de un golpe en la boca. Podrías apreciar movilidad en los dientes, sangrados y grietas o roturas en alguna de las piezas (en especial los dientes frontales).
Lo primero será determinar la gravedad y alcance del traumatismo dental. Un golpe en la boca puede afectar de muchas maneras, generando problemas diversos en los dientes con distintas soluciones. Para poder explicar qué tipos de traumatismo dental reconocemos, primero debemos explicar las partes de un diente:
- El esmalte: La capa más externa de la pieza. Cuando el traumatismo dental no pasa del esmalte, se apreciará un agrietamiento en el diente, pero no un desprendimiento (es decir, la rotura de una parte del diente).
- Dentina: La capa detrás del esmalte. Se podría decir que es el relleno y el cuerpo del diente.
- Nervio-pulpa: La capa más interna del diente.
- Fractura corono-radicular: Afecta a la corona y la raíz del diente.
Si notas algún síntoma de traumatismo dental (o incluso si no lo notas), el paso más obvio a tomar es pedir cita con tu dentista. El profesional decidirá, según el tipo de traumatismo, el procedimiento a seguir. Si es un traumatismo superficial, se reparará el diente con un material llamado composite. Si la herida alcanza a la pulpa o a la corona, normalmente se llevará a cabo una endodoncia.
Sin embargo, cualquier información que te demos ahora es poca y no puede sustituir la asistencia directa de un profesional. Llámanos cuando quieras.
Inflamación de la Raíz del Diente: Causas y Desarrollo
La inflamación de la raíz del diente es ante todo una cosa: extremadamente dolorosa. Esto se debe a que el interior del diente, sensible al dolor, se inflama. Para entender qué es exactamente la inflamación del conducto radicular, primero tenemos que fijarnos en la estructura del diente: La parte visible del diente es la corona, debajo de la cual se encuentra el cuello del diente en la transición a las encías. El diente está firmemente anclado en el hueso maxilar por las raíces dentales.
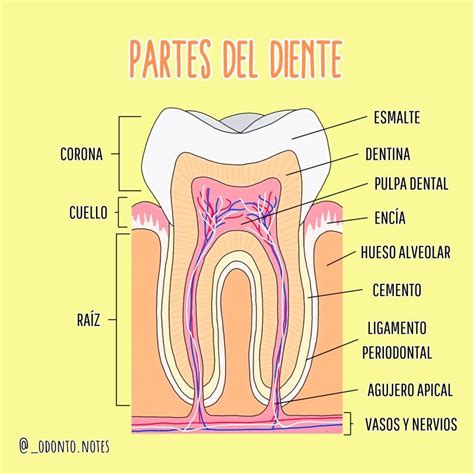
El diente también consta de diferentes capas: La capa más externa es el esmalte, la sustancia más dura del cuerpo humano que protege el interior del diente. Debajo se encuentra la dentina, también conocida como dentina. En sentido estricto, el término "inflamación de la raíz del diente" es engañoso porque podría suponerse que se trata exclusivamente de una inflamación de la parte no visible del diente, es decir, de la raíz del diente. De hecho, los expertos médicos se refieren a la "inflamación de la pulpa" (término técnico pulpitis) y no a la inflamación de la raíz del diente.
La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente. El motivo del intenso dolor causado por la inflamación en el interior del diente es que los nervios se ven directamente afectados.
La causa más común de inflamación dental es la caries: si la caries no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta el interior del diente, donde atacan la pulpa. Sin embargo, la inflamación de la raíz del diente también puede producirse sin caries. La periodontitis también puede ser el desencadenante de la inflamación radicular: Lo que empieza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto. Se forman bolsas en las encías en las que pueden acumularse bacterias en la unión entre la encía y el diente. Al mismo tiempo, las encías se retraen, dejando expuestos los cuellos dentales.
Otras razones son menos frecuentemente responsables de la inflamación de la raíz del diente. ¿Cómo se desarrolla realmente la caries y qué hay que hacer si un diente está afectado?
Síntomas y Consecuencias de la Inflamación Radicular
La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes. En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante. En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor.
Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso. La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas. La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio. Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro. En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones. Por desgracia, la inflamación de la mandíbula no se limita a ella. Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves.
Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental. Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular.
El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación. Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto. Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba.
Tratamientos para la Inflamación de la Raíz del Diente
El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible.
Pulpitis Reversible
Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
Pulpitis Irreversible
El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas.
Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
LA MEJOR FORMA DE ALIVIAR el DOLOR de la EXTRACCIÓN DENTAL
Prevención de la Inflamación de la Raíz del Diente
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
- Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas.
- A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia.
Consejo de experto: En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar.
Dieta baja en carbohidratos, dieta limpia, dieta ceto, dieta vegana: actualmente circulan muchas tendencias dietéticas.
- Por último, pero no por ello menos importante: El factor más importante para evitar problemas dentales como la inflamación de la raíz del diente es un cepillado regular y minucioso dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave (por ejemplo, el CS 5460 de Curaprox). Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.
Pericoronaritis: Infección de la Encía Durante la Erupción Dental
La pericoronaritis (también conocida como pericoronitis) es una infección que se da cuando un diente erupciona y queda parcialmente cubierto por la encía. Suele darse en pacientes de entre los 18 y los 29 años, durante el crecimiento de las muelas del juicio.
La pericoronaritis suele afectar a la encía que rodea los últimos molares inferiores, sobre todo en los casos en los que la erupción del diente no se puede dar correctamente por falta de espacio en las encías. Además de controlar el crecimiento de las muelas del juicio, deberemos poner especial atención a las personas con facilidad para la acumulación de placa, ya que desarrollarán pericoronaritis con más facilidad.
Tratamiento de la Pericoronaritis
Si presentas uno o varios de los síntomas descritos, recomendaremos acudir a consulta con uno de nuestros especialistas en encías u odontología general. Primero se realizará una limpieza dental profesional y un drenaje quirúrgico de la zona afectada. Cuando haya remitido la infección, valoraremos la necesidad de eliminar el tejido de la encía que cubre la muela en erupción.
Muela Rota al Ras de la Encía: Causas y Tratamientos
Una muela rota al ras de la encía puede deberse a caries avanzadas, fracturas o traumatismos. El tratamiento dependerá de si se puede reconstruir o si es necesario extraerla.
En muchos casos, el dentista realiza una pequeña cirugía para acceder a la raíz y extraer el fragmento restante sin dolor. Las muelas, aunque están diseñadas para soportar una gran cantidad de presión al masticar, no son indestructibles. Hay varias razones por las que una muela puede romperse al nivel de la encía.
Causas Comunes de una Muela Rota
- Caries Avanzadas: Cuando una caries no se trata a tiempo, puede debilitar significativamente la estructura de la muela. Esto provoca que, con el tiempo, se fracture o se rompa completamente.
- Golpes Fuertes: Un golpe fuerte en la cara, ya sea por un accidente, una caída o durante la práctica de deportes, puede causar la fractura de una muela.
- Bruxismo: El bruxismo, o el hábito de apretar y rechinar los dientes, ejerce una presión excesiva sobre las piezas dentales.
- Tratamientos Dentales Inadecuados: Los tratamientos dentales que no se mantienen adecuadamente pueden debilitar la estructura de una muela.
- Desgaste Dental: A medida que envejecemos, los dientes sufren un desgaste acumulativo.
Complicaciones de una Muela Rota
Una muela rota no solo es un problema estético, sino que también puede desencadenar diversas complicaciones si no se atiende a tiempo.
- Infección: La fractura deja un espacio abierto para que las bacterias entren en el tejido interno de la muela y la raíz.
- Problemas de Mordida: Una muela rota afecta la funcionalidad de la mordida, lo que puede dificultar la ingesta de ciertos alimentos.
- Pérdida de la Muela: Si la raíz o el hueso de soporte también están dañados, puede ser necesario extraer la muela.
Tratamientos para una Muela Rota
Aunque puede ser alarmante, mantener la calma es clave. El tratamiento dependerá del grado de daño y de la viabilidad de la muela.
- Reconstrucción con Composite o Resinas: Si la raíz de la muela está intacta y en buen estado, el dentista puede reconstruir la pieza mediante materiales como composite o resinas.
- Colocación de una Corona: Cuando la fractura es más extensa pero la raíz sigue siendo funcional, el dentista puede optar por colocar una corona.
- Endodoncia: Si el nervio está afectado, será necesario realizar una endodoncia antes de cualquier reconstrucción.
- Extracción: En casos más graves, donde la muela está completamente destruida, puede ser necesario extraerla.
Extracción de una Muela Rota
La extracción de una muela rota requiere la intervención de un dentista. Dependiendo de la complejidad, puede realizarse con anestesia local o bajo sedación, y el procedimiento puede incluir la remoción quirúrgica de la raíz.
Cuando una parte de la muela queda dentro de la encía, puede provocar inflamación, dolor o infecciones. Ignorar una muela rota puede llevar a infecciones, abscesos, pérdida de hueso en la mandíbula y otros problemas de salud oral. Si solo queda la raíz, es probable que el dentista evalúe si es posible colocar una corona o si es necesario extraerla.
Una muela no tiene arreglo cuando la caries o el daño afectan la raíz o el hueso de soporte de manera irreversible. No siempre es necesario extraerla. Si la grieta no afecta la raíz o el nervio, puede repararse con una corona o empaste.
El coste de extraer una muela rota depende de la complejidad del caso y del tratamiento requerido. Si se te parte un pedazo de muela, enjuaga la boca con agua tibia, evita masticar por ese lado y acude al dentista lo antes posible. Esto puede ser signo de enfermedad periodontal o infección. El nivel de dolor depende de cada persona y de la complejidad del procedimiento. La endodoncia suele ser menos dolorosa, ya que se realiza bajo anestesia y conserva el diente.
Una muela rota al ras de la encía es un problema que no debe tomarse a la ligera. Aunque puede parecer un simple inconveniente, las consecuencias de ignorarlo pueden ser graves.
Injerto de Encías
La encía es una barrera protectora contra las bacterias. El uso de ortodoncia para corregir los dientes y la mordida, como pueden ser los brackets, puede producir pérdida en las encías debido a los movimientos que genera la ortodoncia. Sin embargo, cuando se trata de pérdida de encías por periodontitis la situación es diferente.
El paciente padecía una pérdida de encía muy avanzada en uno de sus dientes. Para solucionarlo, realizamos un injerto de encías en Sevilla.