Según la Organización Mundial de la Salud, cada día más de un millón de personas contraen una infección de transmisión sexual (ITS). Las ITS se contraen por contacto sexual, incluidos el sexo vaginal, anal y oral. Algunas de ellas, como la hepatitis B y el VIH, también se pueden adquirir por contacto con sangre infectada. Es posible tener una ITS sin manifestar síntomas de enfermedad.
El dentista, como profesional habituado a explorar la cavidad oral, es capaz de detectar la posible existencia de una enfermedad de transmisión sexual en el paciente. En la mayoría de los casos, la presencia de úlceras orales hace que los fluidos de los genitales del compañero/a afectado/a entren en el organismo, dando lugar a una infección localizada. Las enfermedades también pueden transmitirse de la boca de una persona afectada a los genitales de la otra.
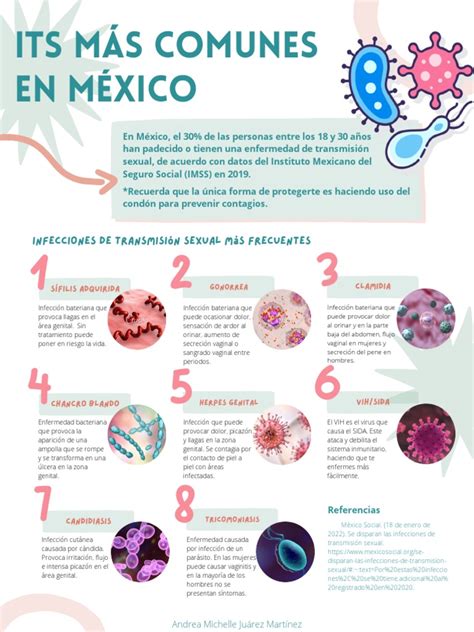
Infografía de las ETS más comunes.
VIH y SIDA: Diferencias Clave
Es fundamental comprender la diferencia entre VIH y SIDA:
- VIH: Virus de Inmunodeficiencia Humana.
- SIDA: Síndrome de Inmunodeficiencia Adquirida.
Lo que se transmite es el VIH, que es el virus, no el sida, que es la fase avanzada de la infección por VIH. No todas las personas que tienen VIH tienen sida, pero sí todas las personas que tienen sida tienen VIH. Ser portador o portadora del VIH no es lo mismo que tener sida; no son sinónimos. El tratamiento antirretroviral impide la multiplicación del virus y la persona con una buena adherencia al tratamiento, no desarrollará la enfermedad del sida.
Prácticas Sexuales de Riesgo para la Transmisión del VIH
Las prácticas sexuales de riesgo para la transmisión del VIH son las penetraciones anales, vaginales y el sexo oral activo, cuando se llevan a cabo sin preservativo o con rotura o mal uso del mismo. Si durante una relación sexual de penetración anal o vaginal se rompe el preservativo, debe interrumpirse la penetración y sustituir éste por uno nuevo, siendo recomendable la realización de la prueba diagnóstica del VIH y examen de otras Infecciones de Transmisión Sexual (ITS). En caso de tratarse de una penetración vaginal se podría valorar tomar la anticoncepción de urgencia para evitar un posible embarazo no deseado. Excepcionalmente y en el caso de existir un riesgo elevado, puede estar indicado el tratamiento antirretroviral como medida profiláctica (Profilaxis Post exposición).
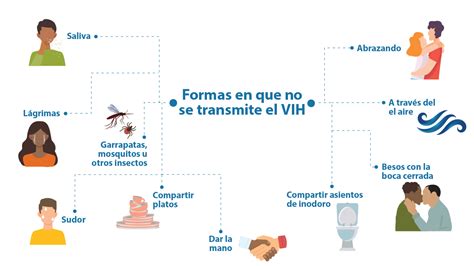
Formas de transmisión del VIH.
Cuándo Realizarse la Prueba de Detección del VIH
Dado que la prueba de detección del VIH es accesible, sencilla, gratuita y confidencial, es recomendable realizarla ante cualquier comportamiento de riesgo que haga dudar de una posible transmisión. Así mismo, se recomienda hacer la prueba si:
- Estás embarazada o piensas estarlo.
- Si has tenido relaciones sexuales con penetración sin preservativo con una o más parejas de las que desconocías si estaban infectadas o no.
- Has compartido material de inyección para el consumo de drogas.
- Has padecido alguna infección de transmisión sexual, tuberculosis o hepatitis.
- Deseas dejar de utilizar el preservativo con tu pareja estable.
No debes esperar. Si has tenido una práctica de riesgo debes acudir ya a tu médico o centro de ITS donde valorarán tu caso, te indicarán la prueba y te dirán si debes repetírtela y cuándo.
Tipos de Pruebas para la Detección del VIH
Existen distintos tipos de pruebas para la detección de la infección por VIH:
- Las pruebas de 3ª generación (detección de anticuerpos), cuyo resultado negativo es fiable si se obtiene una vez transcurridos tres meses desde la última práctica de riesgo.
- Las pruebas de 4ª generación (detección de anticuerpos + antígeno p24 del virus). Si se trata de una prueba rápida, el negativo será concluyente a los 3 meses de la última práctica de riesgo. Si se trata de una prueba de laboratorio, con extracción de sangre, el negativo será fiable a las 6 semanas a contar desde la última práctica de riesgo. El positivo de cualquiera de estas pruebas, tanto de las de 3ª como de las de 4ª generación, requiere una confirmación con una prueba más específica.
- También hay pruebas de detección directa del virus como la PCR, NAT y otras pruebas de biología molecular que no se utilizan habitualmente salvo en casos muy específicos y según pauta médica.
La característica fundamental es que el resultado puede obtenerse en menos de 30 minutos. Estas pruebas son rápidas en cuanto al tiempo de espera desde la extracción de la muestra hasta la obtención del resultado, no en cuanto a que se produzca un acortamiento del periodo ventana. El periodo ventana para considerar un resultado negativo como definitivo en una prueba rápida, es de 3 meses. El negativo de las pruebas actuales, es concluyente siempre que se haya obtenido una vez transcurrido el periodo ventana correspondiente a cada tipo de prueba.
Besos y Transmisión del VIH
Los besos no se consideran prácticas de riesgo. Sin embargo, para eliminar hipotéticos riesgos, se debe evitar la práctica sexual de los besos si se prevé que la persona infectada pueda sangrar de forma espontánea (encías sangrantes, infecciones gingivales, extracción reciente de piezas dentarias, herpes labiales...).
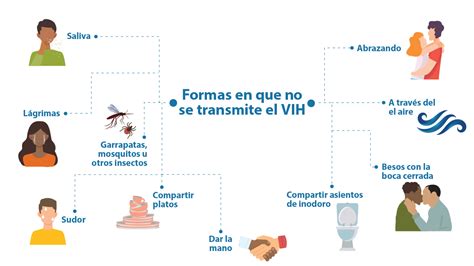
Gráfico de riesgo de transmisión del VIH según la actividad.
El Uso de Preservativos
Sí. Los preservativos son una forma eficaz de protección frente al VIH y otras ITS siempre que se usen de forma correcta y sistemática en todas las relaciones sexuales con penetración (vaginal, anal u oral). Estudios de laboratorio indican que los preservativos de látex constituyen una barrera física efectiva que impide el paso de microorganismos u otras partículas del tamaño del virus. Protegen frente a la transmisión del VIH, otras infecciones de transmisión sexual y embarazos no deseados.
Profilaxis Pre y Post-Exposición (PrEP y PPENO)
La profilaxis post-exposición no ocupacional (PPENO) es una medida de prevención secundaria dirigida a evitar el desarrollo de la infección por el VIH tras una exposición accidental al virus, por vía sexual o parenteral, fuera del ámbito sanitario. Consiste en un tratamiento de fármacos antirretrovirales que deben iniciarse lo antes posible, preferiblemente en las 6 primeras horas tras la exposición al VIH y siempre antes de transcurridas 72 horas. Cada situación debe ser analizada de forma individual y la decisión debe ser tomada conjuntamente entre el personal médico y el paciente. En España se solicita a través del servicio de urgencias de un hospital público. El tratamiento pautado en la PPENO no garantiza que la infección por el VIH no se produzca. Además, puede tener riesgos y efectos secundarios para la salud.
La Profilaxis pre-exposición (PrEP por sus siglas en inglés) es una estrategia para prevenir la infección por el VIH en personas seronegativas y con alto riesgo de contraer la infección. Consiste en la toma de un medicamento antirretroviral ( Tenofovir disoproxil fumarato (TDF) + Emtricitabina (FTC)) de forma diaria, antes de la exposición al virus. Debe estar acompañada de una serie de medidas preventivas para la mejora de la adherencia e incidir en la adopción de comportamientos de menor riesgo. La PrEP se obtiene bajo prescripción médica; a través de la consulta médica se sabe si la PrEP es una estrategia de prevención adecuada para usted. Puede tener efectos secundarios. Es importante antes de iniciarla, comprobar el funcionamiento renal. La PrEP no elimina completamente el riesgo de transmisión de VIH ni previene la transmisión de otras ITS, por ello, se recomienda utilizar siempre preservativo. Aún no está aprobada en España.
¿Cómo usar bien el condón?
Convivencia con Personas VIH+
No. La convivencia diaria con una persona VIH + no conlleva riesgos de transmisión del VIH. Por el contacto cotidiano con una persona VIH+ ya sea en el trabajo, escuela, contacto social, familiar, etc., no se transmite el VIH. Por lo tanto, no se transmite por compartir platos, beber del mismo vaso, toser, estornudar, tocarse, besarse o acariciarse, compartir duchas, piscinas, alimentos, objetos, baños, aseos o lugares públicos en general. El VIH no se transmite por el aire; tampoco por el agua. No se transmite a través de animales o insectos (como los mosquitos). Tampoco se transmite por compartir instrumentos que no impliquen algún contacto sanguíneo o de fluidos sexuales. No se transmite ni por el fluido nasal, ni por la saliva, ni por el sudor, tampoco por las lágrimas, la orina o los vómitos o las heces a no ser que contengan sangre. Los niños y niñas VIH+ no representan riesgo de transmisión para los demás niños en el colegio ni para las demás personas.
Infecciones de Transmisión Sexual (ITS)
Las Infecciones de Transmisión sexual (ITS) son un conjunto de enfermedades causadas por virus, bacterias, hongos, protozoos y ectoparásitos que se transmiten principalmente a través de las relaciones sexuales sin preservativo con una persona que tiene la infección, a través del sexo anal, vaginal o por el sexo oral. Las ITS constituyen unos de los principales factores de riesgo para la infección por el VIH. Los datos disponibles en España muestran un incremento en el número de casos en los últimos años. Las ITS más frecuente son las siguientes: Gonorrea, sífilis, VIH, clamidia y Hepatitis B y C.
Video sobre las ITS más comunes.
Sexo Oral y Riesgo de ITS
Durante muchos años, el sexo oral fue un tabú. Hoy en día, es practicado por el 90% de la población mayor de 25 años con una vida sexual activa, lo que supone un importante factor de riesgo si no conocemos sus consecuencias y no intentamos ponerle remedio. Aunque el síndrome de inmunodeficiencia adquirida ya no cause tanta alarma social como en los años ochenta y en los noventa, no se deben obviar sus peligrosas consecuencias. Se trata de la enfermedad que suele ser transmitida de forma oral con mayor frecuencia. Hay dos tipos de virus: el HSV1, que provoca la aparición de úlceras alrededor de la boca, y el HSV2, que aparece en las zonas genitales. Es probable que ambos se transmitan mutuamente, a lo que hay que sumar una dificultad añadida: el contagio puede producirse incluso antes de que aparezcan los síntomas en el enfermo. El tratamiento de esta enfermedad puede llevar de tres a cuatro meses, aunque las alarmas han saltado después de que en los últimos años se haya puesto de manifiesto que los antibióticos que atajaban el problema se han mostrado cada vez menos eficaces.
La gonorrea oral puede causar dolor de garganta, dificultad al tragar y, en caso de que no se trate correctamente, enfermedad inflamatoria pélvica (EIP) o infertilidad. Aunque parezca una enfermedad decimonónica, la sífilis aún goza de cierta prevalencia en las sociedades occidentales. Según un estudio realizado en Chicago, el 13,7% de los casos de sífilis está causado por el sexo oral. Se trata de una enfermedad extremadamente contagiosa por vía oral, y sus síntomas incluyen dolor de garganta, fiebre, lesiones en la piel, fiebre, dolor de cabeza, caída del pelo, pérdida de peso y fatiga.
El sexo oral implica dar o recibir estimulación oral (es decir, chupar o lamer) a los genitales. Muchos estudios han demostrado que el sexo oral es practicado por hombres y mujeres sexualmente activos de todas las edades, tanto gays como heterosexuales. Un número de estudios han demostrado que el sexo oral no es necesariamente el sexo seguro. La ETS más común transmitido a través del sexo oral es el herpes. Hay dos tipos principales de virus del herpes simple (VHS): el VHS tipo 1, que generalmente causa el herpes labial alrededor de la boca, y el VHS tipo 2, que generalmente provoca llagas alrededor de los genitales. Si una persona tiene el VHS tipo 1 y dan sexo oral a otra persona, los herpes podrían ser transmitida a la zona genital de la otra persona, causando úlceras genitales. La gonorrea puede ser fácilmente transmitido a través de sexo oral. La infección generalmente se transmite de los genitales infectados a la garganta de una persona, sino que también se puede transmitir de una garganta infectada a los genitales de una persona. La clamidia puede infectar la garganta a través de sexo oral, aunque se piensa que es poco común.
Transmisión de una pareja receptiva positiva del VIH a un socio activo negativo del VIH puede ocurrir cuando el socio activo recibe fluidos sexuales (semen o fluido vaginal) o sangre (de la menstruación o una herida en alguna parte de los genitales o región anal) en un corte, llaga, úlcera o área de inflamación en algún lugar de la boca o la garganta. Transmisión de un socio activo positivo de VIH a una pareja receptiva VIH negativo se cree generalmente para ser menos común. Esto es porque el VIH es normalmente sólo está presente en la saliva en niveles muy bajos que no son suficientes para causar la infección. El riesgo de transmisión del VIH de una persona infectada a través del sexo oral es mucho menor que el riesgo de transmisión del VIH de sexo anal o vaginal. Debido a esto, medir el riesgo exacto de la transmisión del VIH como resultado de sexo oral es muy difícil. Además, ya que la mayoría sexual individuos activos practican sexo oral, además de otras formas de sexo (como vaginal y / o anal) cuando se produce la transmisión, es difícil determinar si es o no se produjo como resultado de sexo oral u otras actividades sexuales más arriesgadas.
Riesgo Teórico vs. Probabilidad
Cuando los científicos describen el riesgo de transmisión de una enfermedad infecciosa, como el VIH, a menudo se utiliza el término “riesgo teórico”. Muy simple, “riesgo teórico” significa que la aprobación de una infección de una persona a otra es posible, a pesar de que puede que no haya ningún caso documentado real. “Riesgo teórico” no es lo mismo que la probabilidad. En otras palabras, que indica que la infección por el VIH es “teóricamente posible” no necesariamente significa que es probable que suceda, sólo que podría. Varios estudios científicos han llevado a cabo en todo el mundo para tratar de documentar y estudiar los casos de transmisión del VIH a través del sexo oral.
Un programa en San Francisco estudió 198 personas, casi todos los hombres homosexuales o bisexuales. Los sujetos declararon que sólo habían tenido sexo oral durante un año, a partir de los seis meses anteriores al estudio de seis meses a su fin. 20 por ciento de los participantes en el estudio (39 personas) informó realizando sexo oral a socios que sabían que era VIH positivo. 35 de los que no utilizaron un condón y 16 informaron de tragar semen. Sin embargo, los resultados del estudio desde entonces se han puesto en duda debido a la fiabilidad de los datos de los participantes. La medición del riesgo exacto de la transmisión del VIH como resultado de sexo oral es muy difícil. El estudio también analizó los factores que contribuyen a que podrían afectar a la posible transmisión del VIH a través del sexo oral. Ellos supervisan la carga viral y preguntas tales como si la eyaculación en la boca ocurrió y cómo una buena salud bucal era. Entre los hombres VIH positivos, el 34 por ciento había eyaculado en la boca de su pareja. Niveles de carga viral estaban disponibles para 60 personas en el estudio, 10 por ciento de los cuales tenían niveles más de 10.000 copias. Casi el 16 por ciento de las personas VIH positivas tenían recuentos de CD4 por debajo de 200. El estudio, llevado a cabo durante un período de diez años entre 1990 y 2000, se suma a la creciente cantidad de estudios que sugieren diferentes niveles de riesgo de transmisión del VIH de sexo oral en comparación para la penetración anal o vaginal. Esta cifra porcentaje es mucho más bajo que las dos figuras de América, porque esta cifra es un riesgo por porcentaje de contactos, mientras que las otras figuras son riesgos porcentuales durante períodos de tiempo mucho más largos. El ya bajo riesgo de infectarse con el VIH por sexo oral puede reducirse aún más mediante el uso de condones. Condones con sabor están disponibles para aquellos que no les gusta el sabor del látex o espermicida.
Enfermedad Periodontal e Infección por VIH
Dr. La infección por el virus de la inmunodeficiencia humana (VIH) merma la funcionalidad del sistema inmunitario y favorece la aparición de distintas patologías, entre ellas, la enfermedad periodontal. En este artículo exponemos cuáles son las lesiones periodontales más frecuentes en los pacientes con VIH y los tratamientos indicados en cada una de ellas.
El virus de la inmunodeficiencia humana (VIH) infecta a las células del sistema inmunitario -concretamente, a los linfocitos T CD4-. Si no se trata, puede alterar el normal funcionamiento del sistema inmunitario para combatir infecciones y otras enfermedades y llegar a causar el síndrome de inmunodeficiencia adquirida (SIDA), que se define por la presencia de infecciones oportunistas o cánceres relacionados con el VIH1,2. Entre el 30% y el 80% de las personas infectadas por el VIH presentan manifestaciones bucodentales, incluyendo infecciones fúngicas, bacterianas o víricas. Por ejemplo, la candidiasis oral suele ser una de las primeras manifestaciones clínicas que aparecen durante las fases iniciales de la infección por VIH3. Asimismo, se ha observado que la infección por VIH está relacionada con la enfermedad periodontal4.
Lesiones Periodontales en Pacientes con VIH/SIDA
La inmunosupresión producida por el VIH puede facilitar el desarrollo de lesiones bucales y periodontales en algunos pacientes. Las lesiones periodontales asociadas a la infección por VIH más destacadas son:
Eritema Gingival Lineal (EGL)
Se caracteriza por una banda eritematosa de 2-3 mm de ancho en el margen gingival que puede acompañarse de sangrado y molestias. La etiología del EGL es una infección gingival por Candida spp.4,5. El tratamiento del EGL debe incluir instrucciones para llevar a cabo una buena higiene bucal y el uso de colutorios antisépticos. Como tratamiento de primera línea, conviene que los pacientes utilicen colutorios de clorhexidina al 0.12% dos veces al día durante dos semanas antes de volver a ser examinados4.
Enfermedades Periodontales Necrotizantes
Las enfermedades periodontales necrotizantes suelen darse en pacientes inmunosuprimidos o inmunocomprometidos e incluyen la gingivitis necrotizante (GN), la periodontitis necrotizante (PN) y la estomatitis necrotizante (EN). La GN se caracteriza por la presencia de ulceraciones en la papila interdental con sangrado de las encías y dolor intenso4. En cambio, las lesiones de la PN, se extienden hasta el hueso alveolar, destruyéndolo 4,5. Así, los pacientes afectados de PN, suelen presentar movilidad dental, exposición del hueso alveolar y recesión gingival, así como pérdida dental, dolor mandibular intenso, sangrado y olor fétido de la cavidad bucal4. El tratamiento de GN/PN incluye desbridamiento de las áreas infectadas, el raspado y pulido radicular y la irrigación con soluciones de clorhexidina al 0.12% o, en su defecto, con povidona yodada al 10%4. Los profesionales deben dar instrucciones a los pacientes para que lleven a cabo una correcta higiene bucal y recomendar el uso diario de enjuagues con antisépticos. También puede ser necesario el uso de antibióticos.
Por otra parte, la EN puede ser consecuencia de la extensión de la PN hasta el hueso adyacente, con osteonecrosis del hueso que lo rodea. En este caso, el tratamiento debería incluir el debridamiento del hueso y el tejido necrotizados y terapia antibiótica. Asimismo, el paciente deberá llevar una correcta higiene dental y emplear diariamente un colutorio antiséptico durante un mes4.
Periodontitis Crónica
Aunque no existen datos que indiquen en qué magnitud la infección por VIH puede acelerar la destrucción del tejido periodontal en pacientes con periodontitis crónica, una pérdida de soporte rápida puede indicar una inmunosupresión grave4. El manejo de la periodontitis incluye el tratamiento no quirúrgico (raspado y pulido radicular) y el tratamiento quirúrgico (desbridamiento, extracción dental). Asimismo, los profesionales deberán dar instrucciones a los pacientes para que mantengan una correcta higiene bucodental4.
Tal y como se expone en las evidencias publicadas en estos estudios, el uso de enjuagues bucales con clorhexidina son primordiales para garantizar el abordaje enfermedad periodontal en pacientes con VIH.

Imagen de la enfermedad periodontal.
Contacto con Sangre y Saliva: Riesgo de Contagio
El virus de la inmunodeficiencia humana está en la sangre en los pacientes infectados y se transmite a través de la misma, por lo que entrar en contacto con sangre infectada implica la existencia de un riesgo de contagio. Entrar en contacto significa que la sangre con virus se ponga en relación con heridas abiertas o úlceras en las que no haya solución de continuidad. Es necesario evitar el contacto para evitar el riesgo. En ese caso sí comportaría riesgo de transmisión del VIH, puesto que puede poner en contacto un fluido con capacidad de infección (semen) con posibles puertas de entrada al pene o a la vagina (lesiones y mucosas). La saliva no puede transmitir el VIH.
En resumen, la información proporcionada subraya la importancia de la prevención, el diagnóstico temprano y el tratamiento adecuado para minimizar el riesgo de transmisión del VIH y gestionar las complicaciones asociadas a la infección.