Las recesiones gingivales pueden afectar raíces de forma unitaria o múltiple y están frecuentemente asociadas a problemas estéticos, hipersensibilidad y dificultad para mantener una buena higiene oral. Para reconstruir los tejidos blandos sobre la recesión se cuenta con técnicas predecibles, básicamente mediante colgajos pediculados (ya sea lateral o coronalmente posicionados) que cubran la superficie radicular denudada, con o sin el uso de un ITC.
La selección de esta técnica quirúrgica frente a los colgajos pediculados fue principalmente por la presencia en ambos casos clínicos de un vestíbulo poco profundo, además de la inserción alta del frenillo.
El cambio principal respecto a la técnica tradicional se debe a la introducción de un ITC. Bethaz y cols.19 publicaron en 2014 una serie de casos con seguimiento a 2 años, donde proponen hacer la primera incisión horizontal en mucosa alveolar a 7 mm del margen gingival. Sin embargo, en los presentes casos clínicos se empieza con la incisión sulcular, para después hacer la incisión horizontal en el fondo de vestíbulo.
Una limitación de la técnica quirúrgica es la formación de una pequeña cicatriz en el fondo del vestíbulo. Bethaz y cols.19 encuentran, tras la maduración de los tejidos, la formación de una pequeña cicatriz en 5 de los 7 casos (71.4%).
Respecto al uso de derivados de la matriz del esmalte (EMD - Emdogain® ), se sabe que son proteínas de origen porcino, con un alto grado de homogeneidad con las proteínas del esmalte humano, presentando un mecanismo de actuación biomimético, ya que este grupo de proteínas tienen un rol importante en el desarrollo embrionario de la raíz y la cementogénesis.
Hammarström y cols.21 en 1997 fueron los primeros en aplicar EMD sobre una superficie radicular denudada con recesiones de 6 mm creadas quirúrgicamente en monos. La primera demostración histológica de regeneración periodontal verdadera en humanos fue presentada por Heijl en 199722. Se trató con EMD una dehiscencia vestibular creada quirúrgicamente en un incisivo mandibular. Tras 4 meses de curación se observó, mediante examen con microscopio, la formación de un ligamento periodontal nuevo con fibras de colágeno orientadas funcionalmente y nuevo hueso alveolar. El nuevo cemento cubría el 73% del defecto original.
Carnio y cols.23, en 2002 realizaron un estudio histológico en humanos para observar el posible efecto añadido al combinar EMD con un ITC en el tratamiento de recesiones. No se observó formación de cemento o hueso, de manera que este estudio demuestra que la combinación de EMD y un ITC no presenta un beneficio añadido en el tipo de adhesión que se obtiene, ni promueve la regeneración.
A ser posible, el recubrimiento plano del hueso vestibular, interdental y lingual tendrá que lograrse con los colgajos de tejido blando. En el caso de que esto se pueda obtener, se producirá una curación por primera intención, con lo que la reabsorción ósea postoperatoria será mínima. Esto significa que, en cualquier procedimiento por colgajo, previo a la sutura, deberemos recortar los bordes del colgajo a fin de que se adapten propiamente al margen óseo vestibular y lingual, así como a las áreas interproximales. Se ha de eliminar el exceso de tejido blando. Después de realizar el recorte apropiado, se afirman los colgajos en su posición correcta gracias a las suturas. Los materiales que se usan con más frecuencia como suturas en la cirugía periodontal están confeccionados con seda y otros diversos materiales de origen sintético. Las dimensiones preferidas suelen ser 3 - 0 o 4 - 0. Como el tejido del colgajo según la preparación final es delgado, deberán de utilizarse agujas atraumáticas (sin ojo), curvas o rectas, de reducido diámetro.
Tipos de Sutura en Cirugía Periodontal
Existen diferentes tipos de suturas utilizadas en cirugía periodontal, cada una con indicaciones específicas:
- Sutura interdental: La sutura interdental interrumpida nos provee una estrecha adaptación interdental entre los colgajos vestibular y lingual con igual tensión sobre ambas unidades. Esto significa que no se recomienda este tipo de sutura cuando se deben reubicar los colgajos vestibulares y linguales en diversos niveles. En el momento en el que se emplea esta técnica de sutura, la aguja para a través del colgajo vestibular desde la cara externa, por el área interdental y a través del colgajo lingual desde la cara interna o viceversa.
- Sutura suspensoria: Esta se emplea fundamentalmente cuando el procedimiento por colgajo tiene una extensión limitada, y sólo incluye los teidos vestibulares o linguales. También es la sutura de elección en el momento en el que se reubican aquellos colgajos vestibular y lingual en diferentes niveles. La aguja se pasa a través del colgajo vestibular en distal del diente, también de la cara externa. La sutura se vuelve al punto de partida, pasando alrededor de la cara lingual nuevamente y allí se anuda.
- Sutura continua: Esta sutura, por lo común, es utilizada cuando se tiene que reubicar apicalmente colgajos que incluyen varios dientes. Cuando se eleva un colgajo a cada lado de los dientes, debe asegurarse uno por vez en la posición apropiada. Comienza el procedimiento de sutura en mesial/distal del colgajo vestibular, pasando la aguja por el colgajo y sobre el área interdental; se ubica la sutura por lingual del primer diente, y se va hacia el lado vestibular sobre el espacio interdental siguiente. Se repite el procedimiento diente por diente, hasta que se llega hasta distal/mesial del colgajo.
Sutura suspensoria - Periodoncia
Preparación del Sitio para Injerto de Recubrimiento de Raíces
La preparación del sitio para la introducción de un injerto de recubrimiento de las raíces ha evolucionado desde la disección quirúrgica original de un lecho vascular abierto, usado para la introducción de un injerto expuesto sobre el lecho receptor, hasta la técnica actual, que consiste en levantar un colgajo que se hace avanzar en dirección coronal y los métodos de tunelización usados para los injertos sumergidos, es decir introducidos en el lecho.
La preparación de un lecho abierto se destinaba a los injertos gingivales libres1. Más tarde, se desarrollaron las técnicas del lecho receptor para los injertos de tejido conjuntivo subepitelial, incluida la técnica de la bolsa o sobre, y los colgajos avanzados en dirección coronal para el recubrimiento parcial del injerto2,3. La técnica del sobre se limitaba a las recesiones de un solo diente y utilizaba un adhesivo tisular más que suturas3. Más recientemente, se han descrito procedimientos de tunelización para la cobertura de los injertos de tejido conjuntivo4-6.Junto con los progresos de los métodos de aplicación de un injerto de tejidos blandos, se han descrito diversas técnicas de sutura.
El injerto gingival libre original se suturaba con puntos de sutura discontinuos simples en los bordes coronales mesial y distal del injerto y sin colocar puntos en los márgenes apical o lateral del injerto7. Para los injertos libres usados para el recubrimiento de las raíces se describieron técnicas de sutura más detalladas con el objetivo de estabilizar el injerto en todos los márgenes y garantizar una adaptación cerrada del injerto al lecho vascular y la raíz de los dientes8,9. El método de sutura original para introducir un injerto de tejido conjuntivo subepitelial describía primero la fijación de los márgenes coronales del injerto en el sitio receptor y acto seguido, el avance coronal del colgajo por separado usando una sutura continua suspensoria para el recubrimiento del injerto hasta el mayor grado posible2.
En una combinación de una técnica de colgajo de doble pedículo y tunelización, los colgajos suprayacentes también se suturaron independientemente del injerto para impedir que el movimiento del colgajo interfiriera en la estabilidad del injerto. En la técnica del sobre supraperióstico, se suturaban al mismo tiempo el injerto y el tejido suprayacente, pero no se hacía avanzar la bolsa sobre el injerto4.
Con la introducción de la matriz dérmica acelular (AlloDerm, LifeCell) para usar como injerto de recubrimiento de la raíz, el diseño del lecho receptor y las técnicas de sutura se modificaron para adaptarse a las diferentes necesidades con el objetivo de obtener un resultado satisfactorio con los aloinjertos. Se encontró que la retracción del colgajo que daba lugar a la pérdida de la porción expuesta del injerto era una secuela más habitual con los aloinjertos que con los autoinjertos. Este hallazgo propició la utilización de la técnica de tunelización con un avance coronal10.
En un manual de procedimientos11 Allen describió por primera vez un método útil de sutura de los aloinjertos en los sitios de la tunelización, la sutura sublingual continua suspensoria doblada, y, más tarde, también fue descrito por Cummings en el capítulo de un libro12. En este método, el injerto se sutura primero dentro del túnel usando una sutura subgingival continua suspensoria que tan sólo penetra en el injerto. La sutura del injerto se inicia desde el lado lingual, lo que da lugar al posicionamiento lingual del nudo para evitar su situación entre el injerto y la bolsa suprayacente. El hilo se pasa por debajo de la papila para garantizar la adaptación del injerto al diente y al lecho receptor y evitar la compresión del tejido interdental. La papila se eleva desde la cresta interdental con una cureta Younger-Good de 7/8 (Hu-Friedy) durante la preparación del sitio para facilitar este proceso11,12.
Método de Sutura Subpapilar Continua Suspensoria
El objetivo del presente artículo es describir una modificación de la sutura sublingual continua suspensoria doblada y abordar las indicaciones, ventajas y desventajas del método modificado. El método de sutura modificado combina una sutura continua suspensoria para fijar el injerto con las suturas suspensorias discontinuas para hacer avanzar coronalmente los márgenes del sobre en una sutura continua suspensoria, la sutura subpapilar continua suspensoria. En este método, los márgenes del sobre y el injerto se suturan a la vez y se hacen avanzar coronalmente con una sutura continua suspensoria.
Tras la colocación del aloinjerto en el túnel y su posicionamiento sobre las raíces que se tratarán, se alinea el nivel del margen del injerto con el margen de la bolsa.Empezando en el diente más posterior y utilizando hilo de polipropileno del 6-0 con una aguja C17 (Hu-Friedy) y un portaagujas microquirúrgico Castroviejo (Hu-Friedy), la aguja se coloca a través del margen del sobre y del aloinjerto en un punto 3 mm apical al margen del sobre en el ángulo lineal de la raíz distal (figura 1a). Se usa un elevador microquirúrgico Allen (Hu-Friedy) en el margen del sobre para mantener la coincidencia de los márgenes del sobre y del injerto. Se recaptura la aguja, que se hace pasar por el espacio de la tronera distal, capturándola lingualmente con unas pinzas microquirúrgicas (Hu-Friedy), y se hace pasar a través de la tronera mesial hasta el lado facial (figura 1b).
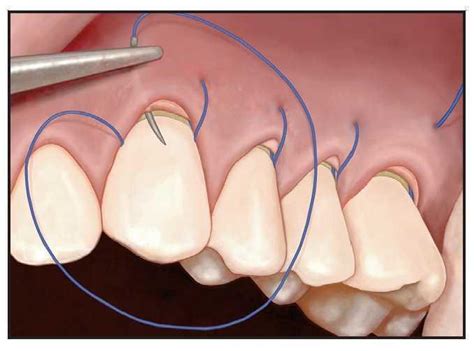
Figura 1a y 1b: Sutura subpapilar continua suspensoria.
Acto seguido, la aguja se pasa por debajo de la papila desde la cara mesial del diente inicial hasta la cara distal del diente adyacente (figura 1c). El margen del sobre y el injerto se penetran con la aguja en el ángulo lineal de la raíz distal del segundo diente 3 mm apical al margen de la bolsa, de nuevo, utilizando un elevador microquirúrgico para mantener la posición del injerto en el margen del sobre (figura 1d). La aguja se pasa de nuevo a través de la tronera (figura 1e), alrededor del diente en dirección lingual, y acto seguido, a través de la tronera mesial hasta la cara facial. Más adelante, la aguja se pasa por debajo de la papila en dirección facial desde la cara distal a la mesial y el proceso continúa hasta que se alcanza el último diente que será tratado.
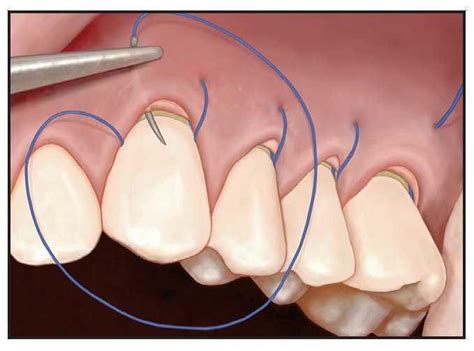
Figura 1c, 1d y 1e: Sutura subpapilar continua suspensoria.
Después de pasar la aguja alrededor de la cara lingual del diente final y, de nuevo, a través de la tronera mesial hasta la cara facial, se penetra en el margen del sobre y el injerto en el ángulo lineal de la raíz mesial 3 mm apicales al margen de la bolsa (figura 1f). La aguja se pasa a través de la tronera mesial hasta el lado lingual, alrededor del diente y a través de la tronera distal hasta el lado facial. Tras pasar por debajo de la papila (figura 1g), la aguja penetra en el margen del sobre y el injerto en el ángulo lineal de la raíz mesial del diente siguiente, pasa a través de la tronera mesial, alrededor del lado lingual del diente y, de nuevo, hasta el lado facial a través de la tronera distal. El proceso continúa pasando por debajo de las papilas para acoplar los ángulos lineales de la raíz mesial de todos los dientes tratados. Después de regresar a la cara distofacial del diente más posterior (punto de partida), se anuda la sutura (figura 1h). Acto seguido, se inspecciona el sitio quirúrgico en busca de su adaptación y estabilidad. En ocasiones, puede requerirse una sutura discontinua adicional para mejorar la adaptación o la estabilización (figura 2).
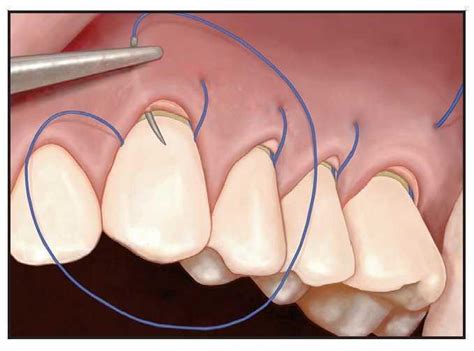
Figura 1f, 1g y 1h: Sutura subpapilar continua suspensoria.
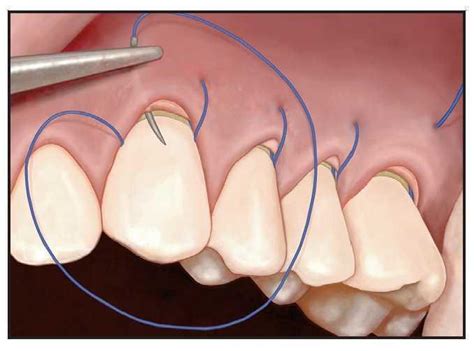
Figura 2a, 2b, 2c, 2d, 2e y 2f: Sutura subpapilar continua suspensoria.
Tras la remisión de la inflamación, pueden retirarse los puntos de sutura. Partiendo de la observación clínica, se recomienda mantener la sutura durante 2 a 3 meses, lo que contribuye a la integración del injerto y la estabilidad marginal.
Discusión sobre la Sutura Subpapilar Continua Suspensoria
Al igual que en el caso de la sutura subgingival continua suspensoria doblada, la sutura subpapilar continua suspensoria acopla los márgenes de la cara distal de cada diente tratado cuando se desplaza desde un punto de partida posterior y acopla los márgenes mesiales cuando se dobla desde el diente final hasta el inicial, cruzando por debajo de las papilas en ambas direcciones. Este método para acoplar ambos márgenes del sobre y el injerto con una sola sutura está indicado en particular para los sitios con recesiones superficiales y los tratados para un aumento más que el recubrimiento de las raíces (figura 3). En estos sitios, es más difícil acceder al injerto para la colocación de una sutura subgingival. El método de la sutura única también puede usarse para los sitios con una exposición sustancial de las raíces, pero es indispensable para mantener el injerto y los márgenes del sobre al mismo nivel (figura 4). Esto se consigue más fácilmente colocando el injerto apicalmente en el sobre para alinearlo con el margen de ésta más que alinearlo a nivel del límite amelocementario y mover el sobre en dirección coronal.
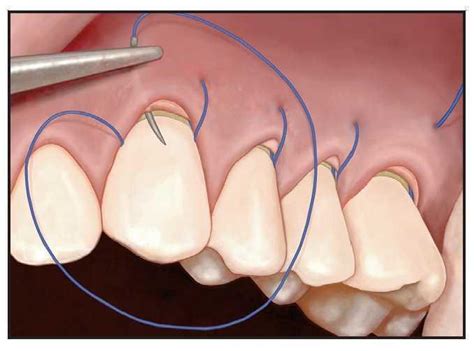
Figura 3a, 3b y 3c: Sutura subpapilar continua suspensoria.
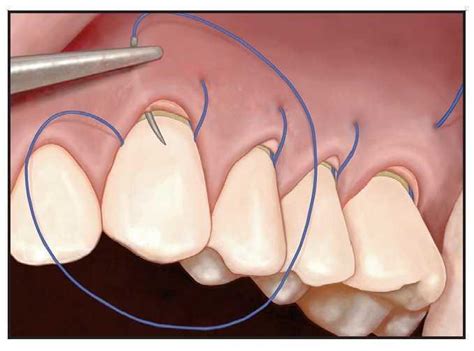
Figura 4a, 4b y 4c: Sutura subpapilar continua suspensoria.
Ventajas y Desventajas
Las ventajas del método de la sutura única incluyen la falta de necesidad de usar suturas adicionales para el avance coronal del sobre. Esto, a su vez, se asocia a una disminución del tiempo necesario para dar los puntos de sutura y una disminución de la oportunidad de cortar accidentalmente la sutura del injerto con la aguja en el momento de suturar el sobre. Además, el método reduce el número de nudos, que pueden provocar irritación, y el único nudo se coloca en la superficie facial, lo que facilita el acceso para su retirada.
El hilo de sutura monofilamento de polipropileno es hidrófobo, no atrae las bacterias al tejido y no deja hendiduras marginales en la superficie. Durante la cicatrización, durante la inflamación del tejido, la sutura desaparece por debajo de la superficie y el tejido cicatriza sobre la sutura. El resultado es una sutura menos visible durante la curación y, tras la retirada de los puntos, apenas hay pruebas de que ha estado presente.
La desventaja de este método es la posibilidad de una alineación inapropiada del injerto y la posibilidad de un movimiento muscular del sobre que a su vez cause un movimiento del injerto. Cuando se sutura el injerto por separado del sobre, aquél puede visualizarse para su alineación precisa; cuando se sutura la bolsa por separado del injerto, la tracción del músculo en el sobre no se trasladará al injerto. Por lo tanto, este método puede estar contraindicado en los sitios en los que se anticipa un desplazamiento muscular excesivo. Aunque la sutura del tejido suprayacente y del injerto a la vez no se recomendaba previamente para evitar la posibilidad de un desplazamiento del injerto, este problema no se ha observado en los más de 2 años de experiencia con este método.
Microcirugía Periodontal
En la evolución de la cirugía periodontal, la incorporación de la microscopia ha permitido aumentar la precisión de la ejecución de las habilidades quirúrgicas gracias a la magnificación y la iluminación. Esto ha llevado a cambios en la forma de realizar los diferentes procedimientos permitiendo maniobras más detalladas y delicadas en el manejo de los tejidos, dando lugar a una cirugía más centrada en la biología para optimizar los resultados. El desarrollo de instrumental adecuado para estos procedimientos ha acompañado este proceso. La posibilidad de utilizar instrumental más pequeño, sumada a materiales de sutura de menor calibre, permite una mejora en los resultados obtenidos. Las diferentes técnicas quirúrgicas pueden verse significativamente facilitadas por la mayor visualización e iluminación provistas por el microscopio quirúrgico, lo que se traduce en un mayor nivel de precisión.
La microcirugía ha sido aplicada en varios campos de la medicina desde hace varias décadas. Las primeras técnicas de microcirugía periodontal fueron descritas por Dennis Shanelec (Tibbetts y Shanelec 1994).
La delicada elevación del colgajo siguiendo los dos planos de disección antedichos se ve significativamente facilitada por la mayor visualización e iluminación provistas por el microscopio quirúrgico. La adaptación precisa y pasiva del injerto en su lecho receptor como si fuera una pieza de un rompecabezas, sujetado por múltiples pequeñas microsuturas, es la pieza esencial en la íntima adaptación y estabilidad del injerto.
El abordaje microquirúrgico mejora la cicatrización del colgajo minimizando las áreas de necrosis y cicatrización por segunda intención que a menudo se producen, especialmente a nivel de las papilas.
La iluminación conseguida gracias a la tecnología de fibra óptica ha mejorado los métodos para enfocar la luz en áreas específicas. Gracias a la magnificación, la precisión del movimiento de la mano y la resolución visual aumentan. Estas cualidades del enfoque microquirúrgico se traducen en beneficios biológicos y, por lo tanto, en mejores resultados clínicos (Tibbetts y Shanelec 1994; 1996; Shanelec y Tibbetts 1996; Burkhardt y Hürzeler 2000; Burkhardt y L...
tags: #sutura #suspensoria #periodoncia