En odontología, el manejo farmacológico es esencial para el tratamiento del dolor, la prevención de infecciones y la realización de procedimientos sin molestias para el paciente. A continuación, se presenta una tabla de fármacos comúnmente utilizados en la práctica odontológica, incluyendo analgésicos, anestésicos locales y antibióticos.
Analgésicos
Los analgésicos son principios activos que disminuyen o inhiben la percepción del dolor, sin afectar otras capacidades sensitivas como la percepción de estímulos táctiles o térmicos. El objetivo del tratamiento es la anulación específica de la percepción del dolor.
De acuerdo con la definición de la Sociedad Internacional para el Estudio del Dolor, el dolor se describe como una sensación desagradable asociada a un daño tisular o a un daño de este tipo. El dolor se genera cuando las percepciones sensitivas fisiológicas (estímulos mecánicos, térmicos, químicos o eléctricos) superan un determinado valor umbral.
Este proceso a menudo se acompaña de daño tisular y lleva a la liberación de sustancias que, como mediadores del dolor, pueden potenciar o mantener la percepción del dolor. Se percibe dolor si una célula o un grupo pequeño de células generan un potencial de acción en respuesta a un estímulo y transmiten la excitación eléctrica a las neuronas aferentes.
Estas estructuras periféricas se denominan receptores. En la fisiología, el término receptor define una célula o un grupo de células capaz de generar un potencial de acción en respuesta a un estímulo. En cambio, en la farmacología, se designa como receptor al interlocutor molecular que reacciona con sustancias biológicamente activas.
Los receptores especializados en la percepción del dolor (nociceptores) se localizan en el extremo periférico de las neuronas aferentes, y su activación da lugar a potenciales de acción que se transmiten al sistema nervioso central después de hacer sinapsis en los ganglios del asta posterior.
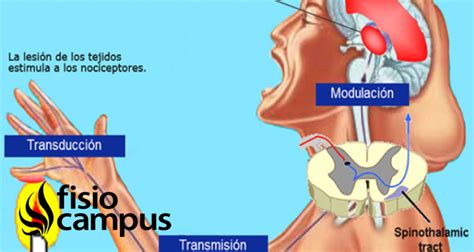
Representación esquemática de las estructuras que intervienen en la nocicepción.
Diversos tipos de noxas activan los nociceptores, cuyas señales eléctricas son enviadas a la corteza cerebral a través de neuronas sensitivas tras varias sinapsis. La noxa no solo desencadena una actividad eléctrica en forma de potenciales de acción, sino que también libera mediadores del dolor que pueden sensibilizar el sistema nociceptivo y contribuir a aumentar la percepción del dolor. De estos mediadores forman parte productos de la enzima ciclooxigenasa como las prostaglandinas.
La inhibición de la ciclooxigenasa es un mecanismo esencial del efecto analgésico. Los analgésicos actúan también a nivel de las sinapsis del sistema nociceptivo. Determinados analgésicos (opioides) atenúan la unión sináptica.
Inhibidores de la Ciclooxigenasa
El incremento de la síntesis de mediadores del dolor del tipo de las prostaglandinas por inducción de la enzima ciclooxigenasa es un factor que contribuye a la aparición del dolor nociceptivo patológico, por lo que es razonable esperar que los inhibidores de la ciclooxigenasa mejoren este tipo de dolor. Esto es válido para todo el grupo de los inhibidores de la ciclooxigenasa, empezando por el ácido acetilsalicílico introducido en el tratamiento analgésico hace más de 100 años.
El problema de este grupo de sustancias es que las prostaglandinas no sólo tienen efectos patológicos, en este caso potenciadores del dolor, sino también funciones fisiológicas importantes como la protección de la mucosa gástrica, la perfusión renal y la dilatación de las vías respiratorias.
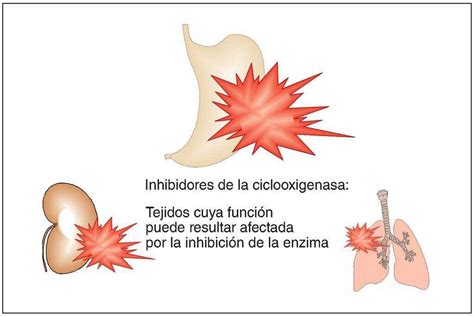
Estructuras orgánicas cuya función puede quedar afectada por los analgésicos del grupo de los inhibidores de la ciclooxigenasa (AINE).
La afectación de los efectos fisiológicos explica el patrón de efectos adversos de los inhibidores de la ciclooxigenasa y de sus contraindicaciones:
- Irritación/úlceras de la mucosa gastrointestinal.
- Alteraciones de la perfusión renal. En condiciones de hipovolemia, la perfusión renal depende de forma crítica de las prostaglandinas.
- Disnea. En caso de hipoventilación pulmonar, el organismo reacciona con una liberación de prostaglandinas que provocan una dilatación de las vías respiratorias. Los inhibidores de la ciclooxigenasa pueden desencadenar una crisis asmática en pacientes con predisposición a la broncoconstricción.
- Embarazo. Las prostaglandinas favorecen el cierre del conducto arterioso hacia el final del embarazo y desempeñan un papel destacado en la inducción y el mantenimiento de las contracciones de parto. Su uso está contraindicado en la última fase del embarazo.
Los efectos adversos expuestos son comunes a todos los inhibidores de la cicolooxigenasa y explican las contraindicaciones siguientes:
- úlcera gástrica, antecedentes de úlcera
- hipovolemia (sistema renina-angiotensina-aldosterona activado)
- tendencia al broncospasmo, asma
- tratamiento con ácido acetilsalicílico a dosis bajas (profilaxis de la trombosis arterial, profilaxis del infarto y reinfarto)
En lo que se refiere a la última contraindicación hay que advertir que toda inhibición de las ciclooxigenasas, ya sea a través de inhibidores específicos o de inhibidores selectivos de la COX-2, neutraliza el efecto antiagregante del ácido acetilsalicílico.
Los principios activos se pueden ordenar en función de su permanencia en el organismo (semivida de eliminación plasmática). Los principios activos con una semivida de eliminación superior a 4 h no son adecuados para el tratamiento a corto plazo del dolor agudo.
El ácido acetilsalicílico es absorbido en el intestino delgado después de su administración oral.
El principio activo es un éster que, después de su administración oral, se descompone parcialmente ya en la luz intestinal, pero a más tardar en el momento de su paso a la sangre portal y a su paso por el hígado. Los productos de degradación, ácido acético y ácido salicílico, carecen de efecto a las concentraciones generadas incluso a dosis terapéuticas muy altas.
En condiciones óptimas, el 25% de la dosis de ácido acetilsalicílico ingerida por vía oral llega a la circulación mayor y pasa a los tejidos para ejercer su efecto analgésico. Sin embargo, en situaciones de dolor las condiciones de absorción no son en absoluto las óptimas. Se ha demostrado que el dolor prolonga el vaciado gástrico y con ello ralentiza el tránsito del contenido gástrico hasta las superficies intestinales en las que tiene lugar la absorción.
Todos los principios activos analgésicos sufren las consecuencias del vaciado gástrico lento en situaciones de dolor, pero especialmente el ácido acetilsalicílico debido a su inestabilidad química.
Anestésicos Locales
La anestesia local en odontología permite a los odontólogos realizar millones de procedimientos diariamente en ausencia de dolor, por lo cual los anestésicos locales tienen gran importancia en la práctica odontológica. La anestesia local se define como una pérdida de sensibilidad en una zona previamente determinada, que es producida por una depresión en la excitación en los terminales nerviosos o bien por inhibir el proceso de conducción en los nervios periféricos.
La mayoría de los anestésicos locales que se utilizan hoy en día cumplen con dos criterios muy importantes como son la rapidez con la que comienza a actuar la anestesia y una duración apropiada para realizar el procedimiento clínico que se requiera, eligiendo el anestésico adecuado y empleando el bloqueo nervioso de acuerdo al tiempo necesario.
Los anestésicos locales actúan principalmente afectando la fase de despolarización del potencial de acción. Entre los efectos de estos anestésicos se incluye una reducción en la velocidad de despolarización, especialmente en la fase de despolarización lenta. Esto resulta en que la célula no logre alcanzar un nivel de despolarización suficiente para activar la membrana de una fibra nerviosa y, como resultado, no se genera un potencial de acción propagado. No se observa un cambio en la velocidad de repolarización.
El proceso se inicia con la migración de iones de calcio desde el sitio receptor del canal de sodio, lo que facilita la siguiente etapa. En esta etapa, la molécula de anestésico local se une a su receptor específico, lo que desencadena el bloqueo del canal de sodio y, como consecuencia, disminuye la capacidad de paso de iones de sodio. Esto conlleva a una reducción en la velocidad de despolarización eléctrica, impidiendo que la célula alcance el umbral necesario para generar un potencial de acción.
Gran parte de los anestésicos locales inyectables son aminas terciarias, excepto algunos pocos como la prilocaína y hexilcaína son aminas secundarias. A continuación, revisaremos la configuración química, las propiedades fisicoquímicas y las propiedades farmacológicas de los anestésicos locales más empleados.
El Pka que es la constante de disociación puede afectar el inicio de la anestesia, es decir, un valor de pKa más bajo se relaciona con un inicio de acción más rápido, ya que implica la presencia de más moléculas de ARN disponibles para difundir a través de la vaina nerviosa, lo que a su vez reduce la latencia. Por otro lado, tenemos la liposolubilidad que influye de manera determinante en la potencia anestésica, en decir, el incremento en la liposolubilidad está relacionado con un incremento en la potencia.
06 MECANISMO DE ACCIÓN ANESTÉSICOS LOCALES
En este artículo hemos hecho un pequeño recordatorio sobre algunos conceptos esenciales y hemos clasificado los anestésicos locales según sus propiedades químicas y farmacológicas, proporcionando información valiosa sobre su configuración química, pKa, liposolubilidad y duración de la acción. Hemos, además, destacado cómo estos factores influyen en el inicio de la anestesia, la potencia y la duración del efecto.
Antibióticos
Las infecciones odontogénicas representan un porcentaje significativo de las prescripciones antibióticas. Es crucial diferenciar entre profilaxis y tratamiento, ya que la cavidad bucal alberga un ecosistema complejo con más de 500 especies bacterianas.
Es indispensable la anamnesis y exploración de cada infección y conocer los antecedentes que modifiquen nuestra conducta terapéutica y/o profiláctica. Durante muchos años ha sido aceptado el uso de la profilaxis con antibióticos en pacientes con riesgo de endocarditis infecciosa. Actualmente sus indicaciones se están restringiendo y en muchas ocasiones los riesgos de tomar antibiótico preventivo son superiores a los beneficios.
No está claro si los daños potenciales y los costes de la administración de antibióticos superan cualquier efecto beneficioso. El objetivo es reflexionar sobre la justificación de dar antibióticos para tratar la infección odontogénica o prevenir sus posibles complicaciones locales o a distancia y razonar las directrices para el uso, si fuese indicado, del antibiótico más adecuado, teniendo en cuenta los datos científicos actualmente disponibles.
Tratamiento de la Infección Odontogénica
La cavidad bucal forma un complejo ecosistema compuesto por más de 500 especies bacterianas; Streptococcus, Peptostreptococcus, Veillonella, Lactobacillus, Corynebacterium y Actinomyces representan más del 80% de toda la flora. Los bacilos gramnegativos son raros en adultos sanos, siendo casi exclusivos de pacientes con enfermedades graves, hospitalizados y ancianos.
Es indispensable la anamnesis, exploración y observación de cada proceso odontogénico, así como identificar los antecedentes previos que puedan modificar nuestra conducta terapéutica y profiláctica.
La infección odontogénica debe ser abordada desde 3 ámbitos terapéuticos: tratamiento etiológico odontológico que frecuentemente incluirá actuaciones quirúrgicas de mayor o menor envergadura; tratamiento sistémico de soporte, que incluirá manejo del dolor, medidas físicas para el control de la inflamación, hidratación, equilibrio de la glucemia, etc., y tratamiento antibiótico.
En los últimos años ha aumentado el número de microorganismos de la cavidad bucal resistentes a los antibióticos, en parte debido a la mala indicación y al bajo cumplimiento terapéutico de los pacientes por lo que respecta a la dosis y la duración. Especialmente en la periodontitis, los niveles de resistencia son elevados para muchas de las especies productoras de infección odontogénica y, debido a las diferencias nacionales e incluso regionales, es imprescindible conocer cuáles son los gérmenes más frecuentes y cuál es su resistencia a cada antibiótico en nuestro ámbito.
El tratamiento antibiótico de las infecciones odontogénicas tiene como finalidad evitar la extensión local de la infección, reducir el inóculo bacteriano en el foco infeccioso y prevenir las complicaciones derivadas de la diseminación hematógena. La duración del tratamiento suele oscilar entre 5 y10 días, y generalmente se prolonga 3 o 4 días después de la desaparición de las manifestaciones clínicas.
En caso de requerir tratamiento antibiótico, amoxicilina con ácido clavulánico, metronidazol y clindamicina presentan actividad frente a la mayoría de los microorganismos causantes de las infecciones odontogénicas. Las dosis habituales de amoxicilina con ácido clavulánico son de 2.000 mg+125mg/12h o 875mg+125mg/8h para adultos y 40-80mg/kg/día en 3 dosis o 500 mg+125mg/8h para niños.
Profilaxis Antibiótica de la Infección Odontogénica
Los puntos clave que se deben tener en cuenta antes de recomendar profilaxis para una actuación odontológica son los siguientes:
- Una bacteriemia transitoria no ocurre solo tras una extracción dental o cirugía periodontal, sino que también puede ocurrir en el contexto de un simple cepillado bucal o mientras se mastica chicle, y las bacteriemias se relacionan con una mala higiene oral y con la gingivitis, por lo que la prevención debería ir dirigida al control de estos 2 factores.
- Las bocas sépticas con inflamación crónica se asocian también a un aumento de los marcadores de inflamación como la proteína C reactiva y el fibrinógeno, entre otros. Dichos marcadores son predictores de accidentes cardiovasculares, por lo que una mala higiene bucal se asocia a una mayor morbilidad cardiovascular.
- El antibiótico utilizado debe ser de fácil administración recomendándose la vía oral y la dosis única siempre que sea posible.
- Según los principios establecidos por Peterson, para indicar la profilaxis con antibiótico debería haber un riesgo de infección superior al 10%. Dicho límite marcaría el límite del coste-beneficio teniendo en cuenta la probabilidad de infección y los efectos secundarios y la creación de resistencias inherentes a la toma de antibióticos. La cirugía bucal no complicada en general tiene un bajo riesgo de infección, inferior a dicho umbral. Los factores que pueden incrementar dicho riesgo son alargar el tiempo de intervención, si la cirugía es traumática (ostectomía), si ha habido una infección previa, si se coloca un cuerpo extraño o si el paciente presenta algún tipo de trastorno inmunitario.
- No toda cirugía conlleva el mismo grado de riesgo de infección. Debemos distinguir entre 3 tipos de cirugía: limpia, limpia contaminada y sucia. Los procedimientos dentales se consideran «limpia contaminada», aunque si hay que intervenir sobre tejido infectado se considerará contaminada.
- La pauta antibiótica debe ser racional. Debemos usar el antibiótico apropiado para prevenir una infección concreta por un germen determinado. En las infecciones odontogénicas el prototipo de antibiótico aconsejable es la amoxicilina.
- La administración de antibiótico debe hacerse de manera que el pico plasmático sea lo suficientemente alto en el momento de la intervención. Si se administra entre 30 y 60 min antes de la intervención y hasta 2 h después de la intervención, el riesgo de bacteriemia disminuye considerablemente.
- La profilaxis en cirugía dental en un paciente sano está recomendada solo en el caso de extracción de una pieza dentaria impactada, cirugía periapical, cirugía del hueso, implantes, injerto óseo e intervención de tumores benignos. En sujetos con riesgo de infección local o sistémica (pacientes oncológicos, inmunodeprimidos, con alteraciones metabólicas, etc.), la cobertura antibiótica debería ser administrada antes de iniciar un procedimiento invasivo.
Profilaxis de la Endocarditis Infecciosa
Un procedimiento clínico aceptado durante muchos años ha sido el uso de la profilaxis con antibióticos en procedimientos dentales de pacientes con riesgo de EI. En el momento actual las situaciones en las que está indicada la profilaxis se están restringiendo, demostrándose que en muchas ocasiones los riesgos de tomar antibiótico preventivo son superiores a los beneficios, así como que la evidencia científica para su recomendación es insuficiente incluso en pacientes con enfermedad cardíaca.
La mayoría de guías publicadas en los últimos años ponen en duda su eficacia e incluso llegan a no recomendarla para ningún procedimiento dental. Además, y a pesar del amplio uso de antibióticos para la profilaxis de EI, esta también ocurre en pacientes no clasificados como de riesgo, y se estima que aunque la profilaxis tuviera una eficacia del 100%, se evitarían muy pocos casos, por lo que se están limitando los grupos de riesgo para recibirla.
Para una correcta profilaxis es necesario tener en cuenta la cardiopatía subyacente y el tipo de procedimiento que se va a realizar.
En las últimas recomendaciones propuestas por la American Heart Association y recogidas en las recomendaciones de la Sociedad Española de Cardiología y en el boletín de información terapéutica del ministerio de Sanidad en 2009, así como en nuestras últimas guías, el número de cardiopatías que precisan profilaxis antibiótica queda reducido a:
- Valvulopatías cardíacas adquiridas con estenosis o insuficiencia.
- Reemplazo valvular.
- Cardiopatía congénita estructural (incluidos trastornos estructurales quirúrgicamente corregidos o paliados), excepto un defecto único en el tabique interauricular, una comunicación interventricular completamente reparada o un conducto arterial persistente reparado por completo y dispositivos de cierre que se consideren endotelizados.
- Endocarditis infecciosa previa.
- Miocardiopatía hipertrófica.
Como se ha comentado anteriormente no solo es necesario seleccionar en qué cardiopatía debemos realizar la profilaxis, sino qué procedimientos pueden producir una bacteriemia transitoria potencialmente causante de EI. Estas recomendaciones también han sido reducidas en estas últimas guías, de tal forma que solo se recomienda en procedimientos dentales en los que se precise manipulación del tejido gingival o de la región periapical o perforación de la mucosa oral.
Antibióticos Recomendados y Dosis
Desde la atención primaria se debe tener en cuenta que en la cavidad bucal existe una gran diversidad de microorganismos implicados en las diferentes infecciones bucofaciales, hecho que, junto a las diferentes características del huésped, debe ser tenido en cuenta a la hora de decidir el tratamiento y su duración. Es nuestra función como médicos de atención primaria sospechar la EI, siendo necesaria la derivación hospitalaria para diagnóstico definitivo y elección de tratamiento según antibiograma.
Para la profilaxis de la EI el medicamento de elección es la amoxicilina oral en dosis de 2g en adultos y 50mg/kg en niños. En caso de alergia a la penicilina se recomienda clindamicina 600 mg en adultos y 20 mg/kg en niños v.o.
tags: #tabla #de #farmacos #en #odontologia