En la evolución de la cirugía periodontal, la incorporación de la microscopía ha permitido aumentar la precisión de la ejecución de las habilidades quirúrgicas gracias a la magnificación y la iluminación. Esto ha llevado a cambios en la forma de realizar los diferentes procedimientos permitiendo maniobras más detalladas y delicadas en el manejo de los tejidos, dando lugar a una cirugía más centrada en la biología para optimizar los resultados. El desarrollo de instrumental adecuado para estos procedimientos ha acompañado este proceso. La posibilidad de utilizar instrumental más pequeño, sumada a materiales de sutura de menor calibre, permite una mejora en los resultados obtenidos. Las diferentes técnicas quirúrgicas pueden verse significativamente facilitadas por la mayor visualización e iluminación provistas por el microscopio quirúrgico, lo que se traduce en un mayor nivel de precisión.
La microcirugía ha sido aplicada en varios campos de la medicina desde hace varias décadas. Las primeras técnicas de microcirugía periodontal fueron descritas por Dennis Shanelec (Tibbetts y Shanelec 1994).
Injerto Gingival Libre con Técnica Microquirúrgica
El injerto gingival libre realizado con técnica microquirúrgica permite mayor nivel de precisión. La delicada elevación del colgajo siguiendo los dos planos de disección antedichos se ve significativamente facilitada por la mayor visualización e iluminación provistas por el microscopio quirúrgico. La adaptación precisa y pasiva del injerto en su lecho receptor como si fuera una pieza de un rompecabezas, sujetado por múltiples pequeñas microsuturas, es la pieza esencial en la íntima adaptación y estabilidad del injerto.
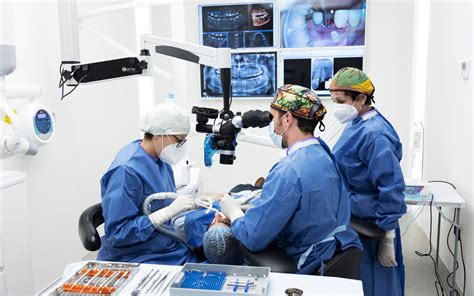
Microscopio quirúrgico utilizado en periodoncia para aumentar la precisión de los procedimientos.
Caso Clínico: Injerto Gingival Libre
Estado inicial: Implante en posición de la pieza 1.5 parcialmente descubierto con ausencia de encía queratinizada en su contorno vestibular.
Procedimiento:
- Tras aplicar anestesia infiltrativa local, se realizó una incisión circular con un punch para biopsia de 4 mm de diámetro sobre cada implante y se retiró el tejido que los cubría.
- Seguidamente, se hizo una incisión horizontal a espesor parcial siguiendo el contorno de la línea mucogingival, aproximadamente 1 mm hacia coronal de la misma.
- La superficie expuesta de los implantes fue descontaminada con aire abrasivo (Air-Flow, EMS).
- Preparación del lecho receptor a espesor parcial asegurando dejar una cama de tejido conectivo para la recepción del injerto epitelio-conectivo. La mucosa es suturada a la base apical del periostio.
- Mediante la utilización de bisturíes de tunelización afilados se realizó la elevación amplia de un colgajo en forma de sobre a espesor parcial siguiendo el plano perióstico, cuidando que el grosor de tejido remanente sobre el lecho receptor fuese inferior a 0,5 mm.
- Luego se realizó una segunda liberación del colgajo a nivel del plano submucoso separando la musculatura de la mucosa alveolar.
- Se trazó el contorno del injerto sobre la mucosa palatina siguiendo el patrón diseñado. Nuevamente, el punch de biopsia de 4 mm de diámetro fue utilizado para marcar suavemente el contorno circular del injerto a nivel de los implantes.
- En el área donante se colocó una esponja hemostática reabsorbible (Gelatamp, Roeko) sujeta con una sutura reabsorbible en cruz (Vycril 5-0, Ethicon).
La evolución del periodo de cicatrización posquirúrgico a los pocos días y semanas fue exitosa tanto en el área receptora como en el área donante.
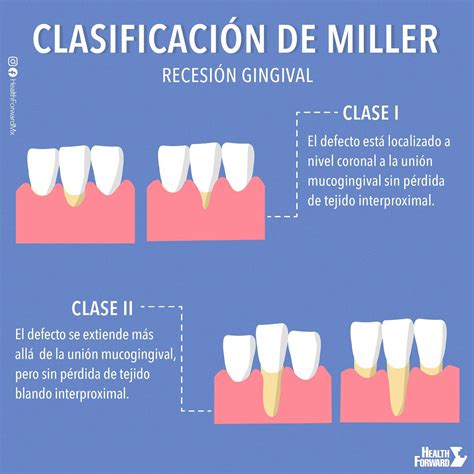
Clasificación de Miller para recesiones gingivales.
Resultado: Ganancia de banda de encía queratinizada alrededor de implantes en 1.4 y 1.5.
Colgajo Desplazado Coronalmente (CAF) con Injerto de Tejido Conectivo Subepitelial (ITCS)
Recubrimiento radicular con injerto conectivo subepitelial en recesión Miller 3
El colgajo desplazado coronalmente con injerto de tejido conectivo es una de las técnicas más seguras y predecibles existentes (Allen y Miller 1989; Wennstrom y Zucchelli 1996). El abordaje microquirúrgico mejora la cicatrización del colgajo minimizando las áreas de necrosis y cicatrización por segunda intención que a menudo se producen, especialmente a nivel de las papilas.
Caso Clínico: Tratamiento de Recesiones Múltiples
Evaluación inicial: Se observaron recesiones múltiples, asociadas a un fenotipo gingival fino en piezas 1.2 y 2.2, con poco tejido queratinizado residual. También se observaron raíces protuberantes más allá del marco óseo, posiblemente relacionadas a un tratamiento ortodóncico previo. La profundidad de las recesiones variaba entre 0,5 y 3 mm. La evaluación clínica y radiográfica revela la presencia de gingivitis moderada, especialmente en las áreas proximales.
Plan de tratamiento: El tratamiento comenzó con una terapia básica periodontal que incluyó una profilaxis, pulido y modificación de hábitos de higiene. Tras disminuir la inflamación y lograr un índice de placa menor al 15 %, se procedió a planificar la terapia complementaria quirúrgica o paso 3 del tratamiento periodontal.
Procedimiento:
- Brevemente, el diseño del sitio receptor responde a un colgajo en forma de sobre con incisiones oblicuas que convergen hacia ambos incisivos centrales.
- La elevación del colgajo se realizó con una hoja 15c comenzando a nivel de las papilas quirúrgicas para luego continuar exclusivamente con bisturíes de tunelización modificados para aumentar su filo y capacidad de corte.
- El colgajo fue elevado a espesor parcial hasta la línea mucogingival (LMG), dejando una delgada porción (<0,5 mm) de tejido conectivo adherido al hueso.
- Apical a la LMG, continuando con el mismo instrumento, se elevó a espesor parcial paralelo al plano perióstico, pero dejando un mayor espesor adherido al hueso (~1 mm-1,5 mm).
- Una vez finalizada la elevación supraperióstica del colgajo, se realizó una segunda elevación superficial o submucosa desprendiendo holgadamente la mucosa elástica y la encía de la musculatura subyacente. Esta maniobra se inició con una incisión poco profunda, por dentro del colgajo, ubicada 2 mm apical de la línea mucogingival, desplazándose horizontalmente a lo largo de todo el colgajo.
- Las superficies radiculares fueron tratadas mediante instrumentación con curetas suavemente, seguido de la aplicación de EDTA 24 % (Pref-gel, Straumann®) durante 1 minuto.
- Para la toma del injerto se utilizó la técnica de doble hoja modificada (MDBH) (Carranza y Rojas 2020). Esta técnica nos permite elegir el espesor del injerto con gran precisión. En este caso el injerto fue de 1 mm de espesor, una longitud de 45 mm y una altura que osciló entre 3 y 4 mm.
- El injerto posee una lámina de tejido conectivo denso de la parte más superficial de la lámina propia, la cual proporciona estabilidad de volumen, y otra capa de tejido más vascular de la parte más profunda que favorecen la revascularización y la cicatrización de la herida, aunque aumentando la contracción (Bertl y cols. 2015; Azar y cols.
- El injerto fue fijado en su posición mediante microsuturas en todos los espacios proximales utilizando una sutura 7-0 reabsorbible con una aguja de 7 mm (Resorba 7-0, Resorba®). El paladar se suturó con el mismo material mediante suturas horizontales de colchonero simple.
El periodo de cicatrización posquirúrgico transcurrió sin incidentes.
Resultado: Se observa cobertura radicular completa y aumento del espesor gingival.
Técnica M-MIST (Minimally Invasive Surgical Technique)
La M-MIST fue diseñada para mejorar la estabilidad de la herida y del coágulo, mantener un espacio para la regeneración, y preservar el aporte vascular a nivel de la cresta y la papila (Cortellini y Tonetti 2009; 2011). Los resultados clínicos obtenidos mediante técnicas regenerativas pueden ser estables a largo plazo gracias a un programa de mantenimiento periodontal.
Esquema de la técnica M-MIST para la regeneración periodontal.
Caso Clínico: Abordaje Quirúrgico Regenerativo
Evaluación inicial: Radiográfica y clínicamente se observó un defecto intraóseo combinado de 2 y 3 paredes con un ángulo mayor a los 37º accesible desde vestibular (Cortellini y Tonetti 1999; 2000).
Procedimiento:
- Se optó por realizar una incisión de preservación de papila modificada ya que el ancho interdental era mayor a 2 mm y se realizó el levantamiento del colgajo mínimamente extendido (Cortellini y cols. 1995).
- Se accedió al defecto, el cual se describió como poco profundo y ancho.
- Se realizó el desbridamiento del mismo, junto con la instrumentación radicular correspondiente, y la aplicación de un agente quelante durante 2 minutos para acondicionar químicamente la raíz (PrefGel [24 % EDTA], Straumann®). Luego se irrigó profusamente con solución fisiológica estéril.
- A continuación, se secó la superficie y se aplicaron las proteínas derivadas de la matriz del esmalte (Emdogain 0,15 ml Straumann®) (Melloning 1999).
Resultado: En la revaluación a los doce meses se observó estabilidad periodontal con un aumento leve de recesión por vestibular (Cortellini y cols. 2022). Las medidas posquirúrgicas del área tratada fueron PS de 3 mm y NIC de 4 mm, y no se observó sangrado al sondaje.
Técnica de Pared de Injerto de Tejido Conectivo (CTG Wall Technique)
La indicación de esta técnica quirúrgica está circunscrita a casos con defectos intraóseos sin pared vestibular y recesiones gingivales con pérdida de tejido interproximal. Los resultados demuestran no solo mejoras en los parámetros clínicos sino también mejoras en los tejidos blandos circundantes.
Caso Clínico: Tratamiento de Defecto Intraóseo Profundo
Evaluación inicial: Al análisis clínico-radiográfico se observaron las características del defecto y de los tejidos blandos. Se diagnosticó un defecto combinado de 2 y 3 paredes, profundo con un ángulo mayor a los 37º, que se extiende de mesial a vestibular (Cortellini y Tonetti 2015); también se clasificó como RT3 (Cairo y cols.
Procedimiento:
- Se realizó un colgajo desplazado coronalmente descrito para el tratamiento de recesiones múltiples en cirugía plástica (Zucchelli y de Sanctis 2000), que abarcó desde mesial del 42 a distal del 44 con incisiones submarginales convergentes al defecto, mientras que en el área del defecto (entre 43 y 42), se realizó una incisión del tipo de papila simplificada (Cortellini y cols.1999).
- Se elevó un colgajo vestibular siguiendo una combinación de espesores en forma parcial-total-parcial en dirección corono-apical.
- Se desepitelizaron las papilas anatómicas adyacentes. El tejido de granulación remanente fue eliminado y se realizó la instrumentación de las raíces.
- Las superficies radiculares fueron tratadas con EDTA al 24 % (PrefGel, Straumann®) durante 2 minutos para eliminar el barro dentinario, y tras irrigar con solución fisiológica, se secó la superficie dental para la aplicación de las proteínas derivadas de la matriz del esmalte sobre la superficie radicular (Emdogain 0,15 ml, Straumann®), permitiendo su impregnado durante un minuto (Miron y cols.
- Previa anestesia del paladar, se cosechó un injerto gingival libre que fue desepitelizado fuera de la boca (Zucchelli y cols. 2010) y suturado al lecho en la base de las papilas adyacentes al área del defecto con puntos simples, así como también en apical anclados al periostio remanente. Se utilizó como material ácido poliglicólico (PGA) 7-0 (ARYAN, Kalos®).
Resultados: A los 12 meses se observó tanto estabilidad periodontal como estabilidad, e incluso mejoras, en los tejidos blandos. Las medidas posquirúrgicas del área tratada fueron PS de 5 mm y NIC de 7 mm por mesial, y PS de 2 mm y NIC de 4 mm por vestibular, y no se observó sangrado al sondaje.
La iluminación conseguida gracias a la tecnología de fibra óptica ha mejorado los métodos para enfocar la luz en áreas específicas. Gracias a la magnificación, la precisión del movimiento de la mano y la resolución visual aumentan. Estas cualidades del enfoque microquirúrgico se traducen en beneficios biológicos y, por lo tanto, en mejores resultados clínicos (Tibbetts y Shanelec 1994; 1996; Shanelec y Tibbetts 1996; Burkhardt y Hürzeler 2000; Burkhardt y L...
Técnicas de Cirugía Mucogingival para el Cubrimiento Radicular
La recesión radicular puede desencadenar problemas de hipersensibilidad, caries radicular y problemas estéticos. Para corregir estos defectos y cubrir las superficies denudadas de las raíces se han propuesto gran variedad de técnicas de cirugía plástica periodontal.
Diagnóstico de las Recesiones Radiculares
Previo a la selección del tratamiento, el profesional deberá evaluar y clasificar el tipo de recesión. Según la predictibilidad en el cubrimiento radicular Miller presentó la siguiente clasificación en 1985:
- Clase I: la recesión de tejido marginal no se extiende más allá de la línea mucogingival. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase II: recesión del tejido marginal que se extiende hasta la línea mucogingival o la sobrepasa. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase III: recesión del tejido marginal que se extiende hasta la línea mucogingival o más allá. La pérdida de hueso o tejido blando interdentario es apical al límite amelocementario pero coronal a la extensión apical de la recesión de tejido marginal o existe malposición dentaria. Sólo podremos alcanzar un cubrimiento parcial de la recesión.
- Clase IV: recesión de tejido marginal que se extiende más allá de la unión mucogingival. La pérdida de hueso interdentario se extiende a un nivel apical a la extensión de la recesión del tejido marginal. Puede existir malposición dentaria. No se puede esperar un cubrimiento de la superficie radicular de manera predecible.
Esta clasificación sólo representa una guía para determinar el pronóstico del tratamiento pero hay otros factores a considerar, como la profundidad del vestíbulo, la convexidad radicular, la presencia de abrasiones radiculares, la dimensión de las papilas, el desequilibrio acentuado entre el plano óseo y dental, la proporción entre el área avascular/vascular, entre otros. De todo ello se desprende que la predictibilidad de un recubrimiento radicular completo es mayor en aquellas recesiones que no presenten pérdida de soporte interproximal.
Tratamiento para el Cubrimiento Radicular
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal:
- Autoinjertos pediculados: colgajos rotacionales o desplazados coronalmente.
- Autoinjertos de tejidos blandos libres: gingival libre y tejido conectivo subepitelial.
- Técnicas quirúrgicas basadas en regeneración tisular guiada (RTG), con membranas reabsorbibles o no reabsorbibles.
- Injerto dérmico acelular, Alloderm®
Injerto Gingival Libre
Esta técnica quirúrgica fue descrita por Sullivan y Atkins en 1968 con el objetivo de aumentar el grosor de encía queratinizada y posteriormente modificada por Miller en 1982 para el cubrimiento de recesiones radiculares.
Pasos Quirúrgicos:
- Preparación del lecho receptor: se prepara un colgajo de espesor parcial que se extiende en sentido apical unos 5 mm más allá de la dehiscencia ósea y en sentido mesiodistal alcanza un diente más a cada lado de la zona a tratar.
- Preparación de la superficie radicular: Haciendo uso de curetas y/o fresas se acondicionan las superficies radiculares a cubrir eliminando el cálculo y cemento necrótico.
- Obtención del tejido donante: previamente debemos analizar algunas consideraciones anatómicas co-mo el grosor de la fibromucosa palatina o la altura de la bóveda palatina.
- Sutura: se precisa la fijación del tejido donante al lecho receptor. Se recomienda el uso de suturas de 4-0 o 5-0 reabsorbibles o no.
Injerto de Tejido Conectivo Subepitelial
En 1985, Langer y Langer fueron los primeros autores en describir el uso del injerto de tejido conectivo subepitelial. Este procedimiento permite aumentar la cantidad de encía queratinizada, así como conseguir cubrimiento radicular. El tejido conectivo donante es obtenido del interior de la fibromucosa palatina. Posteriormente es colocado sobre un lecho receptor en la zona afectada y se cubre por un colgajo reposicionado coronalmente.
Técnicas para la obtención del tejido conectivo:
- Técnica con incisiones liberadoras
- Técnica de ventana con cuatro incisiones
- Técnica de ventana con tres incisiones
- Técnica de la L invertida
La prevalencia de las recesiones en la población general es superior al 50%. Para la cobertura se recurre principalmente a colgajos de desplazamiento exclusivamente, en combinación con injertos de tejido conjuntivo o asociados a procedimientos de regeneración tisular guiada.
La cobertura mediante injertos gingivales libres supone un capítulo aparte. En 1971, Edel describió por primera vez la técnica de toma de injerto de tejido conjuntivo palatino. Inicialmente este tejido fue utilizado para el ensanchamiento de la encía queratinizada, más adelante para la reconstrucción de la cresta alveolar y finalmente para la cobertura de recesiones.
Esta nueva posibilidad de incorporar injertos de tejido permitió combinar las técnicas de cobertura clásicas con el uso de tejido conjuntivo. Al mismo tiempo se gestó la idea de preparar una bolsa en lugar del colgajo de desplazamiento en la zona de la recesión y de introducir en ella el tejido conjuntivo extraído. Raetzke fue el primero en describir en 1985 esta técnica del «sobre» («envelope») para un solo diente. Con dicha técnica se pudo prescindir por primera vez de todas las incisiones verticales.
Cicatrización Post Intervención
La cicatrización posterior a la intervención con colgajo de desplazamiento se divide en cuatro fases:
- «Fase de adaptación» (primer al cuarto día): se forma una capa de fibrina sobre la superficie radicular.
- «Fase de proliferación» (quinto día a tercera semana): el tejido conjuntivo penetra en la capa de fibrina, se desarrolla epitelio de unión desde coronal hacia apical, presencia de fibroblastos periodontales sobre la superficie radicular que más adelante se pueden diferenciar en cementoblastos.
- «Fase de inserción» (tercera a cuarta semana): inserción de fibras de colágeno en cemento radicular neoformado en cantidades pequeñas en apical.
- «Fase de maduración» (quinta a duodécima semana): inserción de haces de fibras de colágeno en la capa de cemento de la superficie radicular anteriormente expuesta.
Hasta que concluye la fase de maduración del tejido y se alcanza el estado definitivo transcurren aproximadamente 12 semanas. En ocasiones el proceso de cicatrización puede ser desagradable a ojos del paciente, por lo que es importante informarle detalladamente sobre la duración y la evolución de dicho proceso.
En estudios histológicos en animales en los que se utilizaron técnicas de colgajo de desplazamiento, se observó que el 44-50% de la superficie recubierta estaba formado por tejido conjuntivo y el 50-56% por epitelio largo de unión. Sólo se observó hueso y cemento nuevo, si es que se llegó a observar, en cantidades reducidas en la zona apical más profunda.
Durante los primeros días, la nutrición se produce por difusión a partir de los tejidos locales adyacentes. A partir del séptimo día se pueden observar vasos migrados en el injerto, lo que significa que ha tenido lugar la unión al sistema vascular. El injerto está totalmente vascularizado al cabo de 14 días y en algunas zonas ya no es posible diferenciar el injerto del tejido local.
Técnica Modificada de Injerto Gingival Sin Tensión
La técnica modificada de injerto gingival sin tensión es una opción quirúrgica que detalla el uso de la MDA en el tratamiento de defectos de recesión gingival simples o múltiples de la Clase I o II de Miller.
Principios Clave:
- Inserción
- Estiramiento
- Ajuste
- Afianzamiento del material de la MDA
tags: #tecnica #bilaminar #periodoncia