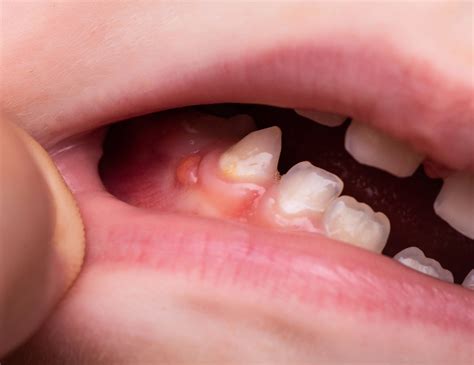
El término "sinus dental", más comúnmente conocido como "fístula dental", hace referencia a un canal anormal que se forma como resultado de una infección dental persistente. Este canal conecta el origen de la infección, que a menudo se encuentra en la raíz del diente, con la superficie externa de la encía o la piel. Hoy queremos reforzar estos conocimientos, para que tu próximo diagnóstico sea más certero y puedas determinar si debes remitirlo o no.
Etiología y Desarrollo de la Fístula Dental
El proceso patológico que da lugar a la formación de una fístula dental comienza, en la mayoría de los casos, con una caries dental no tratada. La caries, si se permite que progrese, puede penetrar profundamente en el diente, alcanzando la pulpa dental. Una vez que la infección alcanza la pulpa, se convierte en una pulpitis, o inflamación de la pulpa.
Este absceso, una acumulación de pus en el ápice o en la raíz del diente, crea presión en el tejido circundante. A medida que el cuerpo intenta combatir la infección y drenar el pus, puede formarse un canal o trayecto, que es la fístula dental propiamente dicha.
Síntomas y Diagnóstico
Los síntomas asociados a una fístula dental pueden variar. Algunas personas pueden no experimentar dolor debido a que la fístula permite que la presión se libere. Sin embargo, la presencia de una fístula indica una infección activa que puede causar dolor, inflamación, mal sabor o mal aliento.
¿Porque me SALE una 𝗕𝗢𝗟𝗜𝗧𝗔 𝗱𝗲 𝗣𝗨𝗦 en la 𝗘𝗡𝗖𝗜𝗔? Tratamiento para 𝗔𝗕𝗦𝗖𝗘𝗦𝗢 𝗗𝗘𝗡𝗧𝗔𝗟 (Incluido el FLEMON)
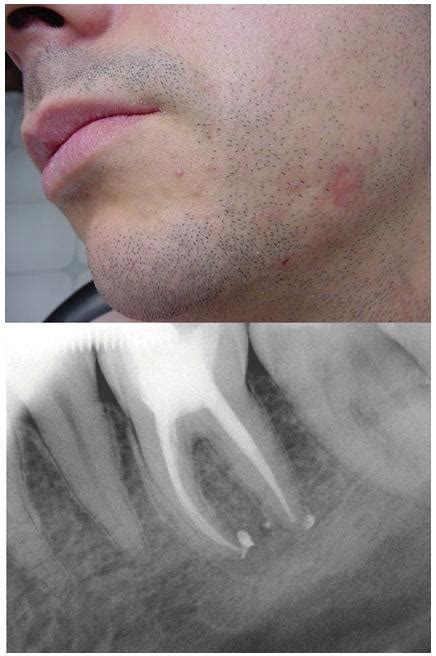
El diagnóstico de una fístula dental se basa en un examen clínico y, a menudo, en radiografías dentales que pueden mostrar el origen de la infección y la extensión del absceso.
Tratamiento de la Fístula Dental
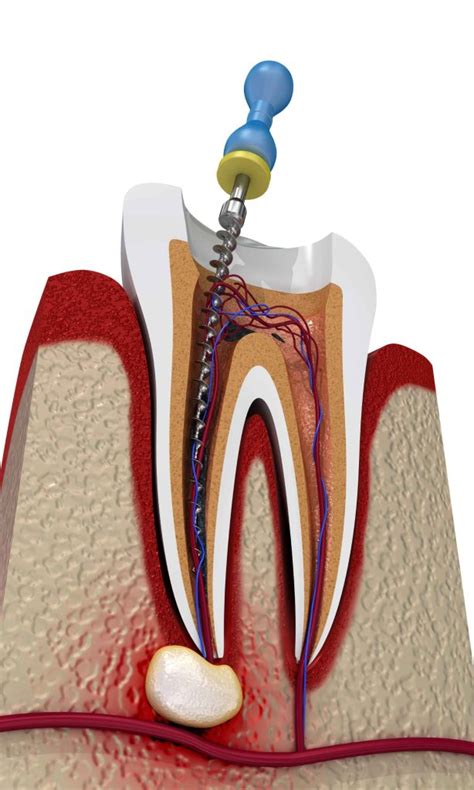
Una vez diagnosticada, el tratamiento de la fístula dental tiene como objetivo principal tratar la infección subyacente. Esto puede involucrar procedimientos endodónticos, como un tratamiento de conducto, o en casos más severos, la extracción del diente afectado. Una vez que se aborda la causa principal, la fístula suele cerrarse por sí sola.
Lesiones Periapicales: Diagnóstico Diferencial
Las lesiones periapicales, resultado de la necrosis de la pulpa dental, son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical.
La periodontitis apical está usualmente producida por una infección intrarradicular. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión. Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento.
Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática. Esto es debido al complejo sistema de canales radiculares, con canales accesorios, ramificaciones y anastomosis, a los que no se puede acceder, limpiarlos o obturarlos mediante las técnicas convencionales.
Más allá, factores extrarradiculares como la actinomicosis periapical, extraña reacción del cuerpo a una sobreobturación, otros materiales extraños o cristales de colesterol endógenos pueden interferir con la cicatrización post-tratamiento de la periodontitis apical. Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado.
Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
Diagnóstico Diferencial de Lesiones Periapicales Crónicas Postendodóncicas
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos y histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc.
La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Los quistes verdaderos y el tejido de cicatrización son las otras dos patologías que podrían ser asociadas con una radiotransparencia periapical.
Periodontitis Periapical y Granuloma
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
Los factores microbiológicos y el mecanismo de defensa del huésped interaccionan, destruyendo una gran cantidad de tejido periapical y dando lugar a los diferentes tipos de lesión periapical.
En la fase aguda de la inflamación, un exudado se produce como respuesta a la agresión de la pulpa y el tejido periapical, con predominio de neutrófilos polimorfonucleares. Una vez que la inflamación ha alcanzado la etapa crónica, el huésped responde con una proliferación de células nuevas, vasos y fibras, en un intento de reparar la lesión, resultando en la formación de un tejido nuevo, conocido como tejido de granulación.
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T. En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial. Es el quiste más frecuente de los maxilares, representan más del 50%.
Los resultados obtenidos con las técnicas tintoriales convencionales parecen confirmar la hipótesis patogénica de que los restos epiteliales de Malassez proliferan ante un estímulo inflamatorio, desarrollándose posteriormente un quiste radicular.
Prevención
El reconocimiento temprano y el tratamiento adecuado de las afecciones que pueden llevar a la formación de fístulas dentales son esenciales para mantener la salud oral y prevenir complicaciones. Una higiene bucal adecuada, visitas regulares al dentista y la atención oportuna de caries o traumatismos dentales son medidas preventivas clave.