El objetivo del tratamiento periodontal regenerador es restituir el aparato periodontal perdido, es decir, la neoformación de cemento radicular, del ligamento periodontal, de hueso alveolar y de encía. Clínicamente, el tratamiento periodontal regenerador deberá proporcionar una disminución de las profundidades de sondaje, una ganancia de inserción clínica y un relleno óseo radiográficamente apreciable. Las técnicas aplicadas deben servir en su conjunto para mejorar el pronóstico a largo plazo de dientes con el periodonto destruido y que son clave para la función masticatoria o para la estética.
Hoy día se considera demostrado que las técnicas como la regeneración tisular guiada, las proteínas de la matriz del esmalte, algunos materiales de sustitución ósea, los factores de crecimiento o diversas combinaciones de estos materiales promueven la regeneración periodontal y pueden mejorar el pronóstico a largo plazo de los dientes.
Sin embargo, la gran cantidad de materiales disponibles en el mercado y la complejidad de los defectos periodontales hacen que no siempre sea fácil para el odontólogo elegir el material más adecuado o la mejor combinación de materiales regeneradores. Por otro lado, los resultados de algunos estudios clínicos muestran que ciertos factores como la selección de los pacientes y de los defectos por tratar, la elección de la técnica quirúrgica y el tratamiento postquirúrgico influyen de forma decisiva en los resultados.
Introducción al Tratamiento Periodontal Regenerador
El tratamiento periodontal regenerador comprende diversos métodos terapéuticos concebidos específicamente para posibilitar la neoformación predecible de estructuras del aparato periodontal (cemento radicular, ligamento periodontal y hueso alveolar). Es cierto que con el tratamiento periodontal convencional, quirúrgico o no, se consigue una reducción de la profundidad de sondaje y una ganancia de inserción clínica, pero histológicamente la curación se caracteriza en la mayoría de los casos por la formación de un epitelio largo de unión y por una regeneración no predecible, es decir, no se produce una restitución completa del hueso alveolar, del cemento radicular ni del ligamento periodontal.
La gran cantidad de materiales disponibles en el mercado y la complejidad de los defectos periodontales hacen que no siempre sea fácil para el odontólogo elegir el material más adecuado o la mejor combinación de distintos materiales regeneradores. Por otro lado, los resultados de algunos estudios clínicos muestran que ciertos factores como la selección de los pacientes y de los defectos por tratar, la elección de la técnica quirúrgica y el tratamiento postquirúrgico influyen de forma decisiva en los resultados.
El objetivo de este trabajo es presentar los conceptos clínicos del tratamiento periodontal regenerador.
Selección de Técnicas y Materiales Regeneradores
El éxito de un tratamiento periodontal regenerador depende de las técnicas y materiales utilizados. La selección del material regenerador debería regirse por principios biológicos consolidados, es decir, se debe disponer de una evidencia biológica e histológica sólida de todos los materiales utilizados en el tratamiento regenerador.
Materiales de Sustitución Ósea
Hasta el momento la regeneración periodontal sólo se ha podido demostrar con un número muy reducido de materiales de sustitución ósea. Así, se ha confirmado que la implantación de hueso autólogo, de hueso liofilizado desmineralizado y de un mineral óseo natural de origen bovino puede dar lugar a una regeneración periodontal.
La curación después de la implantación de materiales de sustitución ósea sintéticos, como hidroxiapatita, beta-fosfato tricálcico (β-TCP), polímeros o cristales bioactivos, estuvo caracterizada principalmente por un epitelio largo de unión y por un encapsulamiento de las partículas con tejido conjuntivo. Por consiguiente es de suponer que los éxitos clínicos obtenidos después de la implantación de la mayoría de los materiales de sustitución ósea (disminución de la profundidad de sondaje y ganancia de inserción clínica) sólo suponen una regeneración periodontal real en casos aislados y en general se trataba de un cierre del defecto con un material sintético. Con frecuencia las partículas del material son encapsuladas por tejido conjuntivo, y a lo largo de la superficie radicular se forma un epitelio largo de unión.
El odontólogo debería ser consciente de que los parámetros clínicos y radiológicos no necesariamente representan un proceso de regeneración demostrable histológicamente. Por otro lado, todavía no se ha aclarado el mecanismo por el que un material de sustitución ósea influye en la regeneración periodontal. Se asume que las funciones más importantes de un material de sustitución ósea son estabilizar el coágulo y evitar que se produzca un colapso del colgajo.
Si se va a utilizar un material de sustitución ósea en el tratamiento periodontal regenerador, su elección debería realizarse en función de criterios biológicos. Es decir, conviene seleccionar materiales cuya capacidad para promover la regeneración periodontal ha sido demostrada en estudios histológicos.
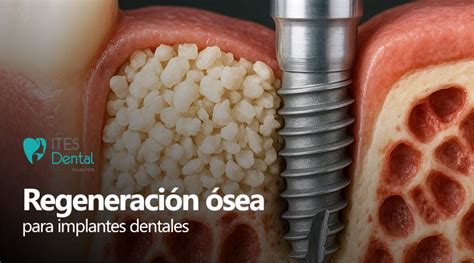
Regeneración Tisular Guiada (RTG)
El principio de la «Guided tissue regeneration» o regeneración tisular guiada (RTG) se basa en aislar las células de desarrollo lento del ligamento periodontal y del hueso alveolar de las células del epitelio y del tejido conjuntivo circundante y en la estabilización del coágulo por medio de una barrera mecánica. Se ha demostrado que después de la aplicación de técnicas de RTG con membranas de politetrafluoretileno expandido (PTFE-e) se puede lograr la formación clara de una nueva inserción de tejido conjuntivo y hueso alveolar.
Otros estudios han revelado que los resultados dependen en gran medida de la proporción de ligamento periodontal remanente, de la morfología del defecto, de la técnica quirúrgica y de la infección bacteriana.
El tratamiento con RTG y utilización de membranas de PTFE-e suele dar lugar a una ganancia de inserción y de hueso nuevo. Una complicación frecuente en la aplicación de membranas de PTFE-e no reabsorbibles es la exposición de la membrana.
En función del grado de exposición puede ser necesario retirar la membrana para evitar infecciones. Cuanto menos tiempo ha permanecido la membrana in situ, menor es el grado de regeneración (permanencia recomendada: de 6 a 8 semanas). Otro inconveniente de las membranas de PTFE-e no reabsorbibles es la necesidad de realizar una segunda intervención quirúrgica para retirar la membrana. Además, existe el riesgo de traumatizar el tejido neoformado bajo la membrana y de afectar negativamente al resultado del tratamiento.
Para evitar estos riesgos se han intentado desarrollar membranas biorreabsorbibles con unas propiedades de barrera comparables a las de las membranas de PTFE-e no reabsorbibles. Los resultados de estudios clínicos y de estudios con animales de experimentación permiten concluir que con las membranas reabsorbibles se pueden obtener ganancias de inserción de tejido conjuntivo y de hueso neoformado similares a las obtenidas con las membranas de PTFE-e no reabsorbibles.
Las membranas reabsorbibles se componen de biomateriales naturales o sintéticos. El biomaterial natural utilizado es colágeno de tipo I y III de origen animal (bovino o porcino) o humano (duramadre). El periodo de reabsorción va de cuatro semanas a seis meses. Algunos estudios histológicos han demostrado que por medio del tratamiento con RTG y utilización de membranas, reabsorbibles o no, se puede lograr una regeneración periodontal.
Proteínas de la Matriz del Esmalte
El concepto biológico de las proteínas de la matriz del esmalte se basa en la asunción de que las proteínas que contiene la matriz del esmalte (principalmente la amelogenina) influyen de forma decisiva en la cementogénesis y en la cicatrización periodontal (liberando factores de crecimiento de los fibroblastos periodontales e impidiendo una proliferación epitelial). De acuerdo con los resultados de diversos estudios histológicos en humanos y en animales, la cirugía regeneradora con proteínas de la matriz del esmalte promueve la regeneración periodontal.
Según los últimos datos disponibles, los resultados de la cirugía regeneradora con proteínas de la matriz del esmalte se pueden mantener durante un periodo de hasta 10 años.
Regeneração Periodontal com Proteína de matriz do esmalte
Combinación de Varios Tratamientos
De acuerdo con los resultados de diversos estudios clínicos experimentales la proporción de la regeneración depende en gran medida del espacio libre que se encuentra bajo el colgajo mucoperióstico. Un colapso del colgajo mucoperióstico podría limitar el espacio necesario para el proceso de regeneración y afectar negativamente al resultado del tratamiento.
Para eludir estos inconvenientes se empezaron a combinar varios tratamientos. Los resultados de algunos estudios clínicos y preclínicos demostraron que la combinación de tratamientos ofrecía más ventajas que la instauración de un solo tratamiento en los defectos sin soporte (como los defectos amplios y supraalveolares o los defectos con ausencia de paredes óseas), en los que es probable que se produzca un colapso del colgajo mucoperióstico. Según dichos estudios en defectos extensos parece ser recomendable combinar materiales de relleno y membranas.
Las membranas reabsorbibles se colapsan en el defecto y limitarían notablemente el espacio por regenerar si se utilizaran sin materiales de relleno. Las proteínas de la matriz del esmalte tampoco pueden evitar el colapso del colgajo mucoperióstico debido a su consistencia gelatinosa.
Diversos estudios histológicos demostraron una regeneración periodontal después del tratamiento de defectos periodontales con algunas de estas combinaciones. Los datos aportados por diversos estudios clínicos y preclínicos y por un artículo de revisión sistemática publicado recientemente muestran que combinando materiales de sustitución ósea y RTG o materiales de sustitución ósea y proteínas de la matriz del esmalte se puede lograr un cierre más adecuado del defecto y una mayor ganancia de inserción clínica que con materiales de sustitución ósea, RTG o proteínas de la matriz del esmalte solos.
No obstante, en otros estudios la combinación de tratamientos no aportó ninguna ventaja frente a la instauración de un solo tratamiento. A pesar de que actualmente no se puede dictaminar inequívocamente en qué medida mejora los resultados la combinación de varios materiales regeneradores, algunos datos apuntan a que este método de tratamiento sólo ofrece ventajas en determinados tipos de defectos (defectos sin soporte).
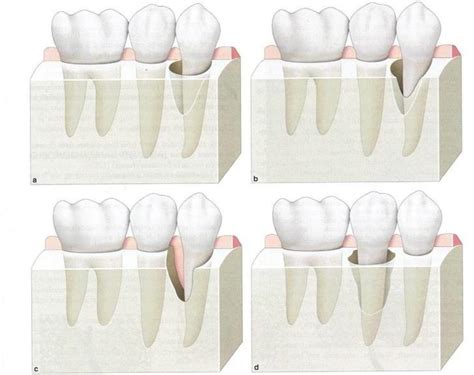
Conceptos para la Aplicación de Técnicas y Materiales Regeneradores
Lograr una buena regeneración de tejido en defectos óseos periodontales pasa por cumplir cuatro condiciones fundamentales:
- Eliminar las toxinas de la superficie radicular (mediante instrumentación mecánica).
- Crear el espacio suficiente para posibilitar la migración coronal de células progenitoras sobre la superficie radicular (por medio de materiales de relleno y/o membranas).
- Estabilizar la herida quirúrgica para proteger el coágulo de fibrina, de gran importancia para la regeneración (utilizando membranas o membranas y materiales de relleno, además de técnicas de sutura adecuadas).
- Cicatrización por primera intención mediante un cierre de la herida completo y sin tensiones (técnica de sutura adecuada).
Factores que Influyen en el Resultado Clínico
Para lograr resultados predecibles antes de iniciar cualquier tratamiento regenerador es imprescindible establecer de forma precisa la indicación tanto por lo que respecta al paciente como en relación con el defecto.
El Paciente
Según los resultados de algunos estudios clínicos, el tabaquismo y una higiene oral deficiente van asociados a un resultado mucho peor del tratamiento periodontal regenerador. La infección residual periodontal constituye otro aspecto importante.
Antes de las medidas terapéuticas de regeneración periodontal se debe instaurar siempre un tratamiento antiinfeccioso no quirúrgico de la periodontitis. A pesar de que no existe una evidencia clara en este sentido, en la selección del paciente se recomienda tener en cuenta factores como la diabetes mellitus, la limitación del campo de trabajo y la fortaleza psicológica del paciente.
El Defecto
A pesar de que los defectos óseos poco profundos tienen la misma capacidad de regeneración que los defectos más profundos, se observaron ganancias de inserción mayores en los defectos cuya profundidad superaba los 3 mm. Por otro lado, cuantas más paredes óseas limiten el defecto, más se incrementará su capacidad de regeneración.
Así, el pronóstico de los defectos óseos de tres paredes es más favorable que el de defectos con una o dos paredes. Cuando en la radiografía el ángulo formado por la pared del defecto y el eje dentario es menor de 25º (defectos angostos y profundos), la ganancia de inserción es una media de 1,5 mm mayor que en defectos cuyo ángulo supera los 37º (defectos anchos y poco profundos).
En tratamientos con membranas el grosor del tejido que cubre el defecto desempeña un papel importante. En algunos trabajos se demostró que un grosor del tejido inferior a 1 mm iba asociado a una mayor prevalencia de exposición de la membrana.
Incisión y Diseño del Colgajo
La conservación del tejido interdental desempeña un papel clave para conseguir el cierre completo de la herida quirúrgica. Dado que esto es prácticamente imposible cuando se levantan colgajos de acceso «normales» (access flap), se han desarrollado técnicas quirúrgicas a colgajo especiales.
Los colgajos de preservación de papila modificados y simplificados se desarrollaron inicialmente para el tratamiento regenerador con membranas, si bien también deberían encontrar aplicación en el tratamiento con proteínas de la matriz del esmalte.
Técnicas de Sutura
Se distingue entre las suturas de retención y las suturas de cierre. El cometido de la sutura de retención es absorber la tensión del colgajo para poder practicar una sutura de cierre sin tensión. Éste es un requisito indispensable en la regeneración con membranas, dado que si la herida se ha cerrado con tensión, la exposición de la membrana es inevitable. Es conveniente esperar algo más de 15 días a retirar los puntos de sutura, puesto que de lo contrario se puede desestabilizar la herida.
Tratamiento Periodontal Regenerativo en Dientes con Afectación Furcal
Debido a las condicionantes anatómicas y a su relativa inaccesibilidad para el control de placa por parte del paciente los dientes con afectación furcal representan un reto para los clínicos. Con el fin de tratar estas áreas de difícil manejo, se ha estudiado un amplio rango de modalidades de tratamiento entre las cuales destacan: el desbridamiento mecánico quirúrgico y no quirúrgico, la plastia furcal, la tunelización, la hemisección, la resección radicular y los tratamientos regenerativos, sin resultados concluyentes.
La regeneración periodontal en lesiones furcales mediante RTG y/o EMD son técnicas efectivas y predecibles para la mejoría clínica y pronóstico de los molares con lesiones de furcación.
La etiología primaria de la enfermedad periodontal es la presencia y la maduración del biofilm dentario. El tratamiento de la periodontitis está enfocado en detener el desarrollo de dichas condiciones mediante la terapia mecánica subgingival, estableciendo unos niveles locales bacterianos compatibles con la salud gingival. Algunos estudios han mostrado que la periodontitis crónica puede ser tratada con éxito mediante terapia quirúrgica y no quirúrgica. El mantenimiento a largo plazo de estos resultados favorables es condición sine qua non para un adecuado control de placa establecido durante la terapia periodontal de mantenimiento.
En pacientes susceptibles de periodontitis la pérdida de inserción puede progresar hasta el punto de la exposición de la región furcal. Estudios sobre cadáveres humanos refieren que la prevalencia de dientes molares con afectación varía del 26-30% mientras estudios longitudinales aportan datos ligeramente mayores, siendo del 35% en molares mandibulares y 90% en molares maxilares.
"Una furca se define como un área anatómica de un diente multirradicular donde las raíces divergen" y una lesión furcal se refiere a "la reabsorción patológica del hueso en esta área" (AAP 1992).
Se han descrito múltiples clasificaciones de las lesiones furcales basadas en el grado de sondaje horizontal y vertical. Las clasificaciones más comúnmente empleadas son las que aparecen en la tabla 1.
| Clase | Descripción |
|---|---|
| I | La pérdida ósea horizontal es menor de 3 mm. |
| II | La pérdida ósea horizontal es mayor de 3 mm, pero no afecta a la totalidad de la furcación. |
| III | La pérdida ósea horizontal afecta a la totalidad de la furcación. |
Tabla 1: Clasificación de lesiones furcales.
Con el objetivo de tratar estas áreas de difícil manejo, se han estudiado un amplio rango de modalidades de tratamiento entre las cuales destacan: el desbridamiento mecánico quirúrgico y no quirúrgico, la plastia furcal, la tunelización, la hemisección, la resección radicular y los tratamientos regenerativos.
Según una revisión recientemente publicada (Huynh-Ba, Kuonen y cols., 2009), que analiza estudios con un mínimo de cinco años de seguimiento, la tasa de supervivencia a largo plazo de molares con afectación furcal varía según el tipo tratamiento. En las lesiones de furcas de grado I (Fig. 1) el raspado y alisado radicular muestra buenos resultados mantenibles a largo plazo.
En los estudios donde se analiza el tratamiento quirúrgico sin afectación dental se observa una gran variabilidad de los resultados con respecto a la tasa de supervivencia resultante de cada uno de ellos. Los valores más bajos son los del estudio de McFall y cols. en 1982 con un 43% y los mayores con un 96% (Svardstrom and Wennstrom, 2000).
Dentro de los estudios que analizan la tunelización, como opción de tratamiento, destacan los estudios de Hamp y cols., 1975 con un 57,1 %, el estudio de Little y cols., 1995, con un 89% y el estudio de Dannewitz y cols., con un 92,9%. En relación a los estudios en los que se analiza la cirugía periodontal resectiva (resección radicular y/u odontosección) las tasas de supervivencia van de un 57,9% (Dannewitz, Krieger y cols., 2006) hasta un 98,4% (Carnevale, Pontoriero y cols., 1998).
En la mayoría de estos estudios se evidencia que la principal causa de pérdida dentaria posterapéutica son las caries, los fracasos endodónticos y las fracturas radiculares.
Por último evaluando la tasa de supervivencia en estudios con un enfoque regenerativo. El estudio de Yukna y Yukna (1997) aborda el tratamiento regenerativo, de furcaciones de grado II mandibulares y maxilares, mediante un colgajo desplazado coronalmente junto con un injerto óseo, obteniendo tras un periodo de 6 años un 100% de supervivencia. En otros estudios el tratamiento de elección es la regeneración tisular guiada (RTG). Los resultados obtenidos demuestran una tasa de supervivencia de un 100% a 5 años (Eickholz and Hausmann 2002), de un 98,1%, a 5 años en el de Dannewitz y cols. en 2006 y del 83,3% a 10 años en el de Eickholz y cols., 2006.
Pese a la relevancia de los resultados encontrados en los estudios de regeneración en molares con afectación furcal, hay que considerar que en estos se utiliza como variable respuesta principal la tasa de supervivencia a medio-largo plazo. Esta variable no aporta datos precisos en cuanto al tipo de cicatrización, característica de la inserción, grado de regeneración y estado clínico del diente tratado.
"La terapia periodontal regenerativa tiene como objetivo, restaurar el aparato de soporte del diente que ha sido perdido por trauma o por enfermedad periodontal" (Sculean, Nikolidakis y cols., 2008).
Definiendo regeneración periodontal verdadera a aquel procedimiento o técnica que conlleve a la formación de nuevo LP, nuevo cemento acelular y nuevo hueso con fibras conectivas insertadas evaluados histológicamente. El abordaje quirúrgico convencional y el raspado y alisado radicular acaban cicatrizando con un epitelio largo de unión (Caton and Greenstein, 1993).
Actualmente los procedimientos que han sido capaces de demostrar una regeneración periodontal verdadera son los injertos óseos autógenos, la regeneración tisular guiada (Nyman, Lindhe y cols., 1982), y las proteínas de la matriz del esmalte (EMD).
El principal objetivo de cualquier tipo de terapia sobre las lesiones de furcación es obtener el cierre completo de las mismas; si esto no resulta posible se procuraría obtener como resultado posterapéutico una lesión más superficial (Sanz and Giovannoli, 2000) dirigiendo nuestros objetivos terapéuticos a obtener un relleno óseo parcial del defecto, ganancia del nivel de inserción clínico y reducción de la profundidad de sondaje.
tags: #tratamiento #periodontal #regenerativo