Los abscesos son cavidades encapsuladas en los tejidos llenas de pus y pueden formarse en cualquier parte del cuerpo, incluida la boca. Aunque a veces lo parezcan, no son en absoluto inofensivos.
Se producen en la cavidad bucal, por ejemplo, pero también en todo tipo de otras partes del cuerpo, como el abdomen, los órganos o incluso la cara. En general, no se debe jugar con los abscesos: Si la acumulación de pus se extiende a medida que el pus drena hacia el interior, los patógenos altamente infecciosos se propagan por el tejido y llegan al torrente sanguíneo.
Pueden dañar nervios y músculos y llegar al cerebro. También puede producirse una intoxicación sanguínea.
¿Por qué se forman los abscesos?
En la mayoría de los casos, los abscesos están causados por bacterias que penetran en el tejido a través de una herida pequeña o grande. Cuando esto ocurre, nuestro sistema inmunitario se activa e intenta contener a los invasores. Las células inmunitarias migran entonces a la zona infectada y atacan específicamente a los patógenos allí presentes, encapsulándolos del tejido sano.
Para ello, las células inmunitarias utilizan una membrana que crea una cavidad. En su interior se acumula pus, una mezcla de células inmunitarias muertas, tejido muerto y residuos bacterianos.
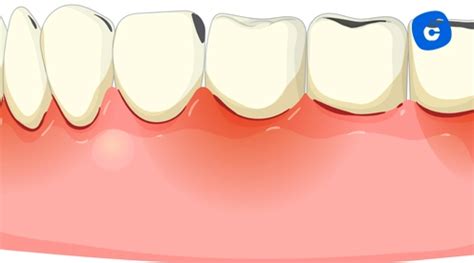
¿Qué aspecto tiene un absceso?
Es importante saberlo de antemano: en cuanto sienta dolor por presión en la boca, debe acudir al médico. Desaconsejamos el autodiagnóstico y las comparaciones con imágenes de internet. Los profanos en medicina no pueden reconocer con certeza si padecen un absceso u otro síntoma.
Sin embargo, muchas personas se preguntan en su casa: ¿Qué aspecto tiene un absceso? En general, a veces aparece una "cabeza" blanca que recuerda a un grano. El color blanco es la acumulación de pus descrita anteriormente. Es importante saberlo: Los abscesos más profundos no suelen ser fácilmente visibles.
¿Dónde pueden aparecer los abscesos en la boca?
Los abscesos pueden desarrollarse en lugares muy diferentes de la boca. Básicamente, puede decirse que un absceso se forma como consecuencia de lesiones externas, daños en los tejidos o como complicación tras una operación. Por desgracia, la cavidad bucal es uno de los lugares favoritos para la formación de abscesos. Esto se debe a que la cavidad bucal está muy colonizada por bacterias. Si los dientes o la mucosa están dañados, las bacterias penetran fácilmente en el tejido.
En general, las personas con un sistema inmunitario debilitado son más propensas a desarrollar un absceso; esto se aplica, por ejemplo, a las personas que padecen VIH/sida o toman inmunosupresores. Entre los grupos de riesgo también se encuentran los diabéticos con niveles de azúcar en sangre mal controlados.
Las personas que no prestan suficiente atención a su higiene bucal aumentan su riesgo personal de formación de abscesos. Por lo tanto, asegúrese siempre de cepillarse los dientes al menos dos veces al día. También es importante que no sólo cepilles las superficies dentales visibles, sino también los puntos de contacto entre los dientes.
Un absceso en la boca puede manifestarse de diferentes maneras; no existe un proceso estandarizado. Por lo tanto, debe estar siempre alerta si nota un cambio desagradable en la boca. No obstante, hay algunos síntomas que suelen manifestarse en los pacientes. Atención: los abscesos también pueden aparecer sin dolor.
Absceso dental: ¿Qué es?
Como ya se ha descrito, en la cavidad bucal pueden formarse varios tipos de abscesos, entre ellos los llamados abscesos dentales. Por supuesto, estos abscesos dentales no se localizan realmente en el diente, sino en sus inmediaciones, como una ampolla de pus en la punta de la raíz o en la encía junto a la punta de la raíz.
Para poder reconocer estos abscesos, el dentista puede realizar una radiografía, una tomografía computarizada (TC) o una resonancia magnética (RM).
Lamentablemente, un diente endodonciado es susceptible a la formación de un absceso. También puede formarse una acumulación de pus en la punta de la raíz del diente muerto. A continuación, el diente suele volverse cada vez más sensible a los golpes. Esto significa que el dentista utiliza la llamada "prueba de golpeteo", en la que golpea suavemente el diente.
Un diente sano simplemente percibiría el golpeteo, pero si hay una inflamación, reacciona con dolor, a menudo incluso con un toque suave.
En los dientes de los niños también puede formarse un absceso, lo cual no es en absoluto infrecuente. Uno de los motivos es que la capa de esmalte de los dientes de leche es mucho más fina que la de los dientes permanentes. Esto hace que los pequeños dientes de leche sean mucho más susceptibles a las caries.
Esto se debe a que el esmalte dental sirve en realidad como una especie de capa protectora dura que puede mantener el daño y las bacterias lejos del diente. Esta función es más débil en el fino esmalte de los dientes de leche. En caso de urgencia, puede formarse un peligroso absceso.
Absceso dental en niños: ¿Qué hago?
Si se produce un absceso en el diente de leche, puede ser necesario extraer el diente afectado. Como en el caso de los adultos, también hay que eliminar el pus. El médico te explicará exactamente cómo tratar un absceso en un diente de leche. Como ya has aprendido, una buena higiene bucal es un medio importante para prevenir el riesgo de formación de abscesos en los dientes de leche.
Tratamiento del Absceso Dental
La buena noticia es que si el absceso se descubre pronto, suele poder tratarse con relativa facilidad. Los abscesos en la boca son peligrosos. Si tiene la más mínima sospecha, acuda inmediatamente al médico. ¿A qué médico debe acudir?
¿Qué hace el médico para diagnosticar un absceso? A menudo basta con un diagnóstico visual para que el médico reconozca el absceso en la boca. Como ya se ha descrito, a veces aparece un pequeño punto blanco (pus), pero otras veces sólo una hinchazón roja. Para mayor seguridad, el médico también puede pinchar la inflamación para comprobar si sale pus. Los hemogramas también pueden aportar información adicional sobre los signos de inflamación.
No obstante, se puede resumir que la eliminación del pus es lo más importante. Para evitarlo, el médico abrirá el absceso con anestesia local y drenará el pus. En algunos casos, el facultativo puede colocar un drenaje: se trata de un colgajo o tubo que garantiza que la herida no cicatrice demasiado rápido y, por tanto, el pus restante no pueda drenar.
Muchos pacientes se preguntan cuándo la incisión es el método de elección. En este caso no se puede generalizar. En los casos no complicados, los síntomas remitirán en los días siguientes. En el caso de abscesos más grandes, en los que, por ejemplo, aparecen fiebre y problemas para tragar y respirar, a menudo hay que hospitalizar inmediatamente al paciente, a veces para gran sorpresa de la persona afectada, que no considera tan dramática su propia situación.
A menudo se administran antibióticos por vía intravenosa y, por supuesto, en este caso también se abre inmediatamente el absceso para extraer el pus.
¿Qué recomienda la odontología para tratar un absceso? Su dentista le informará al respecto. En los casos más graves, puede ser necesario un tratamiento de conductos o una apicectomía.
En este caso, el desbridamiento y limpieza de la lesión mecánicamente por parte del odontólogo combinada con agentes químicos coadyuvantes (enjuagues/dentífricos/geles) y una correcta higiene por parte del paciente debe solucionar la dolencia. El objetivo de este tratamiento es mantener el diente que genera el problema saneando y desinfectando su estructura interna.
En ambos escenarios la prescripción de antibióticos puede ser necesaria y puede combinarse con el tratamiento en consulta ya que ayudará a bajar la carga bacteriana de la lesión.
Realización de una endodoncia o tratamiento de conducto, cuyo fin es vaciar la cavidad pulpar para eliminar los tejidos afectados por la infección.
Si el diente está demasiado dañado y no se puede salvar, se procederá a su extracción.
Según la información pública del Ministerio de Sanidad, los antibióticos más utilizados para abordar infecciones de esta índole son: betalactámicos, macrólidos, tetraciclinas, metronidazol, clindamicina y fluorquinolonas.
Solo tras una visita presencial con un dentista podrás saber qué medicamento es adecuado para tu caso y únicamente debes tomarlo con receta médica.
La apertura de un absceso, ya sea con anestesia local o general, es una intervención que no debe tomarse a la ligera. En los días siguientes a esta intervención, debe abstenerse de hacer deporte y otras actividades de ocio que requieran mucho ejercicio. Por desgracia, las saunas y los baños de sol también son tabú por el momento. Su médico le dirá cuándo puede volver a ser realmente activo y tomar el sol.
Cuidados Post-Tratamiento
Después de una intervención quirúrgica en la boca, se siente incómodo y preferiría simplemente ignorar la zona dolorida. Es comprensible. Sin embargo, aun así no debe descuidar su cuidado dental. Si es posible, siga cepillándose los dientes dos veces al día con un cepillo muy suave para prevenir infecciones. Por supuesto, puedes y debes evitar la zona dolorida.
Si al principio no es posible cepillarse con un cepillo de dientes, utiliza una solución antiséptica de enjuague bucal de tu dentista. Pero no te excedas. ¿Ha tenido un absceso y ha tenido que utilizar un enjuague bucal en lugar de cepillarse los dientes durante los primeros días? Con Perioplus+ Regenerate de Curaprox, puede acelerar activamente el proceso de curación. El ácido hialurónico que contiene favorece el crecimiento y la regeneración celular después de una operación.
¿Está buscando un cepillo dental que sea especialmente suave con los dientes y las encías en el periodo postoperatorio? Entonces pruebe el CS Surgical Mega Soft.
Lo mínimo es la abstinencia durante tres días después de abrir un absceso. Fumar y consumir alcohol pueden perjudicar gravemente el proceso de curación.
Tras la operación queda una herida en la boca. Para no irritar la zona, debes evitar los alimentos duros y con bordes afilados y optar por comidas líquidas, como sopas o gachas. Así también se reduce la probabilidad de que entren restos de comida en la herida y provoquen una infección. Los alimentos que favorecen la cicatrización de las heridas son ideales.
Si coopera bien y sigue los consejos anteriores, no debería haber muchos obstáculos para una rápida recuperación.
¿Remedios caseros para los abscesos en la boca?
Muchas personas desearían poder tratar sus dolencias de forma natural sólo con remedios caseros. ¿Comprar una pomada en la farmacia por tu cuenta o hacer gárgaras con té? Una inflamación purulenta no desaparecerá por sí sola y no se dejará impresionar por los remedios caseros. Cuanto más espere, peores pueden ser las consecuencias. Su médico decidirá si una pomada puede ayudarle como complemento.
Aunque los pacientes cuenten experiencias curativas en Internet: Todavía no se ha demostrado científicamente que los glóbulos y similares tengan algún efecto; a lo sumo, ganan puntos con un cierto efecto placebo. Y otro consejo importante: nunca intentes abrir tú mismo un absceso. Si manipulas la zona llena de pus, la aprietas o la pinchas, el absceso puede abrirse hacia dentro.
Prevención de Abscesos Dentales
La mejor manera de prevenir los abscesos dentales es mantener una buena higiene bucal y acudir regularmente al dentista para chequeos.
Cuida la higiene de tu boca y no te limites al uso del cepillo. Hazte una higiene profesional cada 8 o 10 meses en caso de tener una boca sana. Si has tenido previamente gingivitis o periodontitis, la recomendación es hacer una profilaxis cada 4 o 6 meses.
Al menor síntoma, actúa. Existen métodos que puedes poner en práctica en casa para minimizar el dolor de muelas u otras piezas, pero no suponen un tratamiento efectivo contra el absceso dental. Por tanto, son consejos para aminorar las molestias hasta que puedas acudir a la consulta del dentista.
El tabaquismo puede dificultar el proceso de curación del mismo.
¿Ha superado el shock y ha tratado con éxito el absceso de su boca? Muy bien. No obstante, debes seguir algunos consejos durante los próximos días para favorecer de forma óptima el proceso de curación.
Finalmente, lo más importante en el tratamiento de cualquier afectación bucal es la rápida actuación por parte del paciente de acudir a la consulta, así como la habilidad del doctor en el diagnóstico precoz de la misma. Por supuesto, la prevención y la visita anual a la clínica siguen siendo los métodos más beneficiosos en el diagnóstico temprano de estas lesiones.
La acumulación de la placa bacteriana en la boca. Para evitar la acumulación de la placa bacteriana es fundamental tener una correcta higiene dental diaria y acudir a las higienes periódicas en clínica.
Además, hay que realizarse mantenimientos periódicos en una clínica dental especializada en prevención, para así poder eliminar toda la placa bacteriana que no hayamos podido eliminar en nuestra higiene diaria. La placa se calcifica generando el conocido ‘sarro’ o cálculo dental, que solo podremos eliminar con un equipo de ultrasonidos en una clínica dental.
Como has visto, la causa de la mayor parte de ellos está en la enfermedad periodontal, caries sin tratar, o bien rotura de alguna pieza. Si bien es cierto que hay causas que no se pueden controlar, hay otras muchas que sí, o, al menos podrás demorarlas todo lo posible.
Lo conseguirás siguiendo unos hábitos de higiene bucodental minuciosos (incluyendo cepillado entre 2 y 3 veces al día, uso de hilo dental y enjuagues bucales) así como acudiendo a las consultas programadas con nuestros profesionales para mantener tus dientes y encías sanas.
Y si además mantienes una dieta equilibrada, no abusas de los azúcares y te mantienes bien hidratado, será todo un plus para evitar la aparición de cualquier infección bucal (además de para sentirte de maravilla contigo mismo).

Tipos de abscesos dentales
El flemón dental puede presentarse con distintos síntomas, algunos de los cuales pueden confundirse con otras afecciones bucales. Uno de los síntomas más evidentes es la hinchazón en la zona afectada. El dolor suele ser punzante y constante, aunque puede intensificarse al masticar o al tocar la zona inflamada. Las personas con flemón dental suelen experimentar sensibilidad al frío, al calor e incluso al contacto con alimentos o bebidas. En los casos más graves, el cuerpo responde a la infección con fiebre y sensación de fatiga.
El flemón dental no siempre se presenta de la misma manera. Dependiendo de su origen y ubicación en la boca, existen distintos tipos de flemones, cada uno con características específicas y diferentes niveles de gravedad.
- Absceso periapical: Este es el tipo de flemón más común y se origina en la raíz de un diente.
- Absceso periodontal: Este tipo de flemón se origina en las encías y es consecuencia de una enfermedad periodontal avanzada.
- Absceso gingival: El flemón o absceso gingival es una infección localizada en la encía sin afectar la raíz del diente.
- Flemón submandibular: Este tipo de flemón es más grave y ocurre cuando la infección se propaga desde la boca hacia la zona submandibular, afectando los tejidos blandos del cuello.
- Flemón palatino: Cuando la infección se localiza en el paladar debido a un problema en un diente superior, se forma un flemón palatino.
Absceso sin dolor: Un peligro silencioso
Desde nuestra clínica dental en Málaga vamos a explicarte todo acerca del flemón sin dolor y la importancia de tratarlo. El gran problema de un flemón sin dolor es una creencia muy extendida entre los pacientes: si algo no duele, probablemente no sea importante. Esta suposición, aunque comprensible, puede resultar peligrosa en el ámbito de la salud bucodental. Un flemón indoloro no es sinónimo de benignidad. De hecho, en muchos casos puede indicar que la infección lleva tiempo desarrollándose de manera silenciosa, sin una respuesta inflamatoria intensa por parte del organismo. Esto ocurre, por ejemplo, cuando el nervio dental ya está necrosado (muerto).
Otra posibilidad es que el flemón esté encapsulado, es decir, que el sistema inmunológico haya aislado la infección en una “bolsa” que no drena. Además, cuando un flemón no genera dolor ni síntomas, es probable que el paciente no acuda al dentista a tiempo, permitiendo que la infección avance. Por tanto, un flemón sin dolor no es menos grave, sino más traicionero.
De hecho, existen situaciones clínicas en las que un flemón puede desarrollarse sin causar molestias significativas, convirtiéndolo en un problema difícil de detectar, pero no menos peligroso. Una de las razones más comunes por las que un flemón no duele es la necrosis pulpar, es decir, la muerte del nervio. Esto ocurre cuando una caries profunda, traumatismo o infección no tratada deteriora completamente la pulpa dental (tejido nervioso y vascular del interior del diente).
En estos casos, el paciente puede notar una pequeña hinchazón, un cambio de color en el diente o incluso la aparición de una fístula. Otra causa frecuente de flemones indoloros es la cronificación del proceso infeccioso. En lugar de provocar una inflamación aguda y dolorosa, el cuerpo a veces responde aislando la infección en una especie de cápsula o bolsa; lo que conocemos como absceso crónico encapsulado. Esta “pared” natural contiene la infección, pero no la elimina.
En algunos casos, el origen del flemón sin dolor está en un tratamiento previo mal resuelto. Por ejemplo, si un tratamiento de endodoncia no limpió completamente los conductos radiculares o dejó una parte del nervio infectado, puede formarse un flemón silencioso. Lo mismo puede ocurrir tras una extracción complicada o una reconstrucción que ocluye una infección preexistente. Como puedes ver, la falta de dolor no significa falta de riesgo.
Uno de los mayores peligros de un flemón sin dolor es que puede pasar completamente desapercibido durante semanas o incluso meses. Detectarlos a tiempo es fundamental para evitar complicaciones mayores como infecciones profundas, pérdida del diente o incluso la propagación de bacterias al resto del cuerpo.
Aunque no siempre hay dolor, una ligera inflamación en la encía o en la zona facial cercana a un diente puede ser señal de alarma. A veces se nota como una especie de “bulto” o sensación de abultamiento bajo la piel o dentro de la boca. Otro signo que es un cambio en el color del diente, que se vuelve más oscuro, grisáceo o amarillento que el resto. Este oscurecimiento suele estar asociado a necrosis pulpar (muerte del nervio dental.
Una de las señales más claras de un flemón crónico sin dolor es la presencia de una fístula dental. Se trata de una pequeña burbuja, ampolla o “granito” en la encía que aparece cerca del diente afectado y que expulsa pus de forma intermitente. Cuando hay una infección silenciosa, no es raro que el paciente experimente halitosis o un sabor metálico o desagradable, incluso manteniendo una higiene bucodental adecuada.
Tratamiento del flemón sin dolor
El tratamiento dependerá del origen de la infección y del estado general del diente.
- Drenaje del flemón: Si hay acumulación de pus, el dentista puede realizar una pequeña incisión en la encía para permitir que el pus salga y reducir la presión.
- Endodoncia (tratamiento de conductos): Si el diente está muerto pero se puede conservar, se realiza una limpieza profunda del interior del diente para eliminar el tejido necrótico e infectado.
- Extracción dental: En casos donde el diente está muy dañado o no se puede restaurar, se recomienda la extracción como solución definitiva.
- Antibióticos: Aunque no siempre son necesarios, pueden prescribirse en infecciones que se han diseminado o en pacientes inmunocomprometidos.
Una vez tratado el flemón, es fundamental realizar controles periódicos, especialmente si se ha realizado una endodoncia.
Un flemón sin dolor suele desarrollarse cuando la infección ha progresado lo suficiente como para afectar el tejido nervioso del diente, provocando necrosis pulpar. Al morir el nervio, desaparece la sensibilidad, pero la infección sigue activa y avanzando en silencio.
Complicaciones de un absceso dental no tratado
Uno de los errores más comunes en salud bucodental es asociar la gravedad de un problema al dolor que produce. Una de las consecuencias más frecuentes de un flemón no tratado es la afectación del hueso que rodea al diente. El proceso infeccioso prolongado puede provocar reabsorción radicular, una condición en la que el cuerpo, al detectar el tejido infectado, destruye la raíz del diente.
Aunque no es lo habitual, en casos avanzados un flemón sin tratar puede derivar en complicaciones mucho más graves que afectan a la salud general. Estos escenarios son poco frecuentes, pero más probables en personas con el sistema inmune debilitado, enfermedades crónicas o edad avanzada. Cuando una infección se cronifica, no solo se compromete el diente afectado, sino que puede poner en riesgo las piezas dentales vecinas. Que no duela no significa que esté bien. Un flemón sin dolor no es un problema menor, sino una señal de alerta silenciosa.
¡ATENCIÓN! Un absceso dental es una infección localizada causada por la presencia de bacterias patógenas. Un absceso bucal comienza a generarse en una parte concreta de la cavidad oral, pero a medida que se desarrolla, alcanza otras áreas de la boca.
Si el absceso no drena y no se trata puede extenderse a otras partes del cuerpo, como la cabeza, cuello, pulmones, corazon o mediastino.
Un absceso nunca se cura sin tratamiento, a veces si consigue drenar (salida de pus a traves de una fistula u orificio) el dolor disminuye o desaparece temporalmente, pero el origen sigue en la boca y se volvera a reproducir tarde o temprano. A veces el absceso se cronifica y va drenando el contenido purulento que el paciente traga.
Ahora ya sabes qué es un absceso dental, los riesgos que suponen para la salud bucal y la forma de tratarlo.
Si tienes cualquier duda o te preocupa cualquier síntoma que estés experimentando, ¡no lo dejes pasar y contacta con nosotros! Te ofreceremos toda la información que necesites y te ayudaremos a encontrar la mejor solución para ti.
Si sientes dolor, inflamación o cualquiera de los síntomas mencionados, lo mejor es acudir cuanto antes a un especialista.
tags: #absceso #dental #encapsulado