Como clínica dental, en Bordon Clinic queremos informar a nuestros pacientes sobre dos condiciones dentales comunes pero a menudo ignoradas: el absceso periodontal y el quiste dental. Es común que muchas personas confundan los diferentes tipos de abscesos dentales que existen, especialmente el absceso periodontal con otros tipos de abscesos, así como con los quistes dentales.
¿Qué es un Absceso Periodontal?
Un absceso periodontal es una infección dental que afecta las encías y el hueso que sostiene los dientes. El absceso periodontal se produce cuando las bacterias se acumulan en la boca y forman una placa bacteriana en los dientes y las encías.
Síntomas de un Absceso en la Encía
A continuación, te dejamos algunos de los síntomas más importantes de un absceso dental:
- Dolor intenso (puede extenderse al cuello, oído o mandíbula).
- Sensibilidad dental ante temperaturas frías y calientes.
- Molestias a la hora de masticar.
- Hinchazón en la cara (desde mejillas hasta cuello).
- Halitosis.
- Fiebre.
- Sabor amargo en la boca.
Tratamiento para el Absceso Periodontal
El tratamiento del absceso periodontal depende de la gravedad de la infección.
¿Cómo proceder a tratar un absceso dental? En primer lugar, es necesario drenar el pus de la pieza dental. En el caso de una infección grave, será necesario extraer el diente con un consecuente implante dental o requerir de una cirugía para su drenaje. Esto ocurre en los casos de mayor gravedad. Y es que, como toda infección, es muy importante tratarla a tiempo. Si una infección no se cura, el resultado puede ser fatal para el paciente. Una vez curado el absceso dental, es necesario eliminar la infección. Para ello, el odontólogo te recetará antibióticos durante unos días. Es posible también que requieras de analgesia para paliar el dolor del diente.
El tratamiento para el absceso periodontal puede incluir una limpieza dental profunda y la prescripción de antibióticos, mientras que los abscesos dentales y periapicales generalmente requieren la realización de una endodoncia para eliminar la infección y salvar el diente.
Además, es importante mantener una buena higiene oral para prevenir futuras infecciones y complicaciones.
Prevención del Absceso Periodontal
Para prevenir el absceso periodontal, es importante seguir una buena higiene oral.
Estos son algunos consejos que puedes incorporar en tu día a día para prevenir los abscesos dentales:
- Cepíllate de los dientes con periodicidad (después de las comidas).
- Emplea hilo dental o un irrigador dental.
- Cuida tu alimentación, ¡pon límite al azúcar!
- Lleva a cabo enjuagues bucales con fluoruro.
- Reemplaza tu cepillo de dientes cada 3 meses (o si ves que las cerdas están en mal estado).
- Visita con periodicidad al dentista.
Complicaciones del Absceso Periodontal
Si no se trata un absceso periodontal, la infección puede propagarse a otras partes del cuerpo y causar complicaciones graves como sepsis y endocarditis bacteriana. La sepsis es una infección grave que puede poner en peligro la vida, mientras que la endocarditis bacteriana es una infección del revestimiento interno del corazón que puede dañar las válvulas cardíacas.
¿Qué es un Quiste Dental?
Estar sufriendo un quiste dental es un problema de salud odontológica mucho más común de lo que podemos pensar. Un quiste es un saco biológico que se forma en nuestro organismo y que puede contener líquido, aire o cualquier otro tipo de materia orgánica. El quiste dental maligno no suele darse, pero sí es necesario solucionar cuanto antes este problema de salud para que no termine desembocando, por ejemplo, en la pérdida de una pieza dental.
⚠️GRANULOMA DENTAL⚠️ TRATAMIENTO: QUISTE APICAL y QUISTE DENTIGERO,que SON?[FACIL 👌]
Causas de los Quistes Dentales
El quiste dental puede deberse a distintos motivos, pero todos ellos tienen algo en común: implican infección en el diente o en los tejidos próximos a este.
El principal motivo de la aparición de un quiste dental en la punta de la raíz del diente son las caries. Estas zonas dañadas del diente, con un característico color negro, dañan el esmalte y, si no se tratan, pueden afectar al nervio dental.
La otra causa principal de un quiste dental suele ser haber recibido un golpe en la zona.
Tipos de Quistes Dentales
Al hablar de un quiste eruptivo dental conviene tener en cuenta que existen varios tipos diferentes:
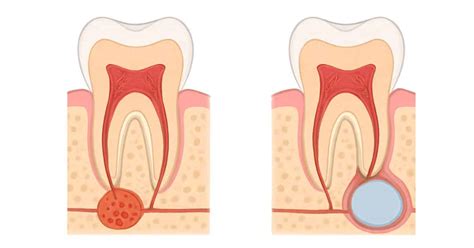
- Quiste Radicular o Periapical: Se trata del quiste dental que se forma en la punta de la raíz del diente. Es el segundo tipo de quiste dental más común tras el radicular, y suele darse en los molares, concretamente en el tercer molar de la mandíbula inferior.
- Quistes Dentales Laterales: Se forman en los costados de las piezas dentales y derivan de una enfermedad periodontal.
- Quistes Dentales Residuales: Hablamos de quistes dentales residuales cuando se forman a causa de una extracción dental que no se ha realizado como es debido.
Peligros de un Quiste Dental
La gran mayoría de los quistes dentales son benignos, lo que significa que no están relacionados con ninguna enfermedad y que, una vez extirpados, no tienen por qué dar mayor problema. De todos modos, como ya sabemos, a pesar de no ser maligno un quiste dental puede terminar provocando la extracción de una o varias piezas dentales, así como su desplazamiento e incluso deformaciones en el rostro.
Tratamiento de un Quiste Dental
La extracción de un quiste dental es un proceso quirúrgico cuya dificultad varía en función de cómo esté afectando a la salud bucodental, de cuál sea su tipo o del momento en el que se aborde dicha extracción.
El tratamiento de un quiste dental pasa por quirófano, ya que resulta esencial extirparlo para que no afecte negativamente al resto de la boca. Por su parte, lo normal en el postoperatorio de un quiste dental es que se desarrolle con ciertas molestias en la zona durante algunas semanas que suelen ir acompañadas de un edema.
Absceso Dental vs. Flemón
Aunque se parece mucho al absceso, ya que ambos se producen debido a una infección bacteriana (como una muela infectada); en el caso del flemón se inflama mucho la zona o incluso la cara del diente. Sin embargo, la infección no está localizada como en el absceso dental. En este segundo caso, podremos apreciar a simple vista un punto blanco con el pus. Cuando un paciente tiene un flemón, además de hinchazón, tendrá bastante dolor en la boca. ¿El motivo? El pus no sale directamente.
Tratamientos de Cirugía para Abscesos, Quistes y Granulomas
Un absceso dental o “flemón” es una acumulación o depósito de pus causada por una infección bacteriana como resultado de una caries no tratada, una rotura o una fisura en el diente o por enfermedad periodontal, permitiendo que las bacterias puedan filtrarse en su interior o tejidos periodontales circundantes.
Los granulomas y quistes también se deben a un proceso infeccioso pudiéndose observar radiográficamente un área radiolúcida entorno al ápice o extremo de la raíz del diente.
En todas estas lesiones a parte de la exploración, será necesario realizar una o más radiografías para identificar el tipo de lesión y alcance de la misma.
¿Cuáles son los síntomas?
Los síntomas varían dependiendo de la lesión. Hay casos en los que pueden pasar desapercibidos totalmente y sólo se aprecian radiográficamente y otros en los que el paciente siente dolor intenso y agudo en reposo o en la masticación, molestias a la presión, hipersensibilidad con el calor, halitosis, fiebre, inflamación de la región, etc.
El mayor problema de todo esto es que cuanto más tiempo los dejemos, mayor tamaño obtendrán, más difícil o complejo será su tratamiento y se producirá mayor pérdida de hueso en la zona afectada con lo que ello conlleva. Por todo ello, recomendamos tratar la lesión lo antes posible.
¿En qué consiste el tratamiento?
El tratamiento de estas infecciones dependerá del tipo de lesión y las zonas afectadas, siendo recomendable tomar previamente un antibiótico de amplio espectro para posteriormente tratar el diente con sintomatología.
En algunos casos se podrá solucionar con una simple endodoncia o tratamiento de conductos del diente con su posterior reconstrucción en el mejor de los casos.
En otros casos ,aparte de la endodoncia es posible que sea necesario realizar una pequeña intervención quirúrgica llamada apicectomía para resolver la lesión apical.
En el peor de los casos no quedará otro remedio que la extracción del diente afectado y la remoción del área infectada.
Otros tratamientos de cirugía oral
La cirugía es un campo fundamental dentro de la profesión de la odontología, siendo imprescindible para solucionar problemas o lesiones como quistes, abscesos, muelas del juicio, frenectomías, apicectomías, etc, conseguir mejorar la estética con alargamientos coronarios o injertos de encía y como tratamientos complementarios para poder llevar a cabo otros tratamientos como la colocación de implantes, tratamientos ortodóncicos, etc.
Lesiones Periapicales: Diagnóstico y Tratamiento
Las lesiones periapicales resultado de la necrosis de la pulpa dental son las patologías que más frecuentemente ocurren encontradas en el hueso alveolar. El tratamiento consiste en la eliminación de los agentes infecciosos mediante el tratamiento del canal radicular, permitiendo la cicatrización de la lesión.
La exposición de la pulpa dental a las bacterias y sus productos, actuando como antígenos, podría producir respuestas inflamatorias inespecíficas así como reacciones inmunológicas específicas en los tejidos perirradiculares y causar la lesión periapical. La periodontitis apical está usualmente producida por una infección intrarradicular.
Sin embargo, cuando la infección no es eliminada completamente, la lesión periapical permanece, siendo considerada un fallo del tratamiento. Incluso cuando el canal es limpiado y obturado correctamente, es posible que la periodontitis periapical persista, observándose una imagen radiotransparente que debería ser asintomática.
Cuando nos encontramos con una lesión periapical que persiste después del tratamiento del canal radicular, incluso cuando sea asintomática, el dentista debería considerar entre el retratamiento del canal, cirugía periapical o la extracción del diente afectado. Un estudio histológico puede ser usado para medir los síntomas clínicos y los signos radiográficos contra la naturaleza de las posibles alteraciones del tejido perirradicular; y confirmar el diagnóstico de periodontitis periapical y distinguirla de una lesión no inflamatoria.
Etiopatogenia e Histología de las Lesiones Periapicales Crónicas Postendodóncicas
El propósito de este estudio es revisar y poner al día los aspectos etiopatogénicos y histológicos de las lesiones periapicales crónicas postendodóncicas: periodontitis periapical crónica (granuloma periapical), quistes radiculares y tejido de cicatrización.
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido. En el territorio cervicofacial, los quistes de los maxilares de origen odontogénico constituyen una patología relativamente importante, ya que llegan a resultar entre el 4 y el 6% del total de las biopsias procedentes de esta área.
La presencia del epitelio que tapiza la cavidad que se desarrolla en el interior de los maxilares es fundamental para su constitución, su origen puede resultar a partir de restos de la lámina dental, del epitelio reducido del órgano del esmalte, o de cualquiera de los restos de Malassez. Una vez constituido el quiste, su crecimiento se debe a la actividad de sus componentes murales, al gradiente de la presión hidrostática de la luz, y a la acción bioquímica de las sustancias que contribuyen a la reabsorción ósea.
Aproximadamente la tercera parte de los quistes se diagnostican de forma casual a través de una exploración radiográfica. En general son asintomáticos hasta que por su crecimiento y/o sobreinfección debutan con una clínica que puede ser desde banal (tumefacción) hasta ocasionar deformidad facial, impotencia funcional, etc. La imagen radiográfica más característica es la radiolucidez uni o multilocular, relacionada o no con el diente causal.
Seis posibles factores biológicos han sido descritos como causantes de una periodontitis apical asintomática a continuación del tratamiento del canal radicular: persistencia de la infección intrarradicular, infección extrarradicular (principalmente actinomicosis), extraña reacción del cuerpo relacionada con el material de obturación, la acumulación de cristales de colesterol endógenos que irritan el tejido periapical, lesiones quísticas verdaderas y tejido de cicatrización.
La principal causa de la periodontitis apical es la persistencia de microorganismos en el sistema de canales radiculares. Los microorganismos encontrados en estos casos fueron predominantemente gram positivos (cocos, bacilos y filamentos, tales como Actinomyces, Enterococcus y Propionibacterium).
La actinomicosis periapical extrarradicular es una infección granulomatosa crónica, causada por especies de los tipos Actinomyces y Propionibacterium, con A. israelí, siendo la especie más frecuentemente aislada. Estos microorganismos están capacitados para construir colonias cohesionadas y así escapar los mecanismos de defensa del cuerpo; estableciéndose de este modo así mismos en el tejido periapical.
Entre las causas no microbiológicas se encuentran reacciones de cuerpo extraño a material de obturación intrarradicular extravasado del canal radicular al periápice, produciendo una lesión radiotransparente asintomática. La incidencia de cristales de colesterol en las lesiones periapicales varía entre el dieciocho y el cuarenta y cuatro por ciento de todas las lesiones, ellos están rodeados por macrófagos y células gigantes multinucleadas que están incapacitados para degradar los cristales y actúan como mediadores, incrementando la inflamación y la reabsorción de hueso.
Periodontitis Periapical Crónica (Granuloma)
La periodontitis periapical es la inflamación y destrucción del tejido periapical causada por agentes responsables de la infección pulpar. Cuando la infección alcanza el periápice una flora mixta predominantemente anaerobia se establece; en respuesta, el huésped libera mecanismos de defensa, en forma de varios tipos celulares, mensajeros intercelulares y anticuerpos.
Los componentes estructurales de una lesión periapical dependen del balance entre los factores microbiológicos y las defensas del huésped. De este modo, cuando la infección pulpar se extiende por el periápice, una respuesta inflamatoria sintomática del tejido conectivo periapical se produce en forma de un absceso o una lesión aguda.
Después de la fase aguda, la lesión periapical podría reaparecer, dando lugar a una de las tres formas crónicas: periodontitis periapical crónica (granuloma periapical), quiste radicular o tejido de cicatrización.
La periodontitis periapical crónica (granuloma periapical) es una masa localizada de tejido inflamatorio crónico, con infiltrado inflamatorio agudo que contiene macrófagos y células polimorfonucleares; y infiltrado inflamatorio crónico que contiene linfocitos B y T. En la periodontitis periapical crónica, es común encontrar nidos de epitelio, formado por restos celulares epiteliales de Malassez, que tienen una capacidad latente para crecer.
Quiste Radicular
Son quistes que derivan de los restos epiteliales del ligamento periodontal (restos de Malassez) que inician su actividad al ser estimulados por un proceso inflamatorio, generalmente después de una necrosis pulpar.
Quiste Apical y Lateral
Se desarrollan cuando se produce inflamación pulpar en la región periapical o lateral radiculares, o bien tras la formación de un granuloma apical o lateral. Cuando en un granuloma existen restos epiteliales de Malassez y estos son estimulados por un proceso inflamatorio, se inicia su proliferación hasta lograr delimitar una cavidad quística epitelial.
Es el quiste más frecuente de los maxilares, representan más del 50%. Se desarrollan sobre todo en la dentición permanente, en los dientes temporales son muy infrecuentes, ya que suponen solamente del 0,5 al 3,3% del total de los quistes radiculares.
Los resultados obtenidos con las técnicas tintoriales convencionales parecen confirmar la hipótesis patogénica de que los restos epiteliales de Malassez proliferan ante un estímulo inflamatorio, desarrollándose posteriormente un quiste radicular.
| Tipo de Quiste | Descripción |
|---|---|
| Quistes de Desarrollo |
|
| Quistes Inflamatorios |
|